不同术式联合在产后宫缩乏力难治性出血中的应用
王金梅
(河南省南阳市宛城区妇幼保健院妇产科 南阳 473001)
宫缩乏力难治性产后出血是较为严重的产科并发症,是导致产妇死亡重要因素之一[1~3]。造成产后出血因素主要有凝血功能障碍、宫缩乏力、软产道裂伤等,其中70%~90%患者产后出血是由剖宫产后宫缩乏力引起的[4~5]。因此,选择快速、简洁、有效、安全的方式治疗宫缩乏力难治性产后出血尤为重要。以往临床治疗宫缩乏力难治性产后出血高危患者常采用子宫按摩、宫腔填纱、宫缩剂等,但效果欠佳,多数患者需进行子宫切除,以挽救生命。子宫切除对产妇身心健康产生极大影响,尤其是有生育需求的年轻女性,因此在尽可能保留子宫的同时控制出血是治疗的关键[6~8]。研究显示,双侧子宫动脉上行支结扎后能立刻减少子宫肌层血供,改良子宫背带式缝合术能利用机械力学让子宫处于纵向压缩状态,达到止血的效果[9~10]。我院应用改良子宫背带式缝合术+双侧子宫动脉上行支结扎治疗剖宫产术后宫缩乏力难治性产后出血高危患者,效果满意。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2017年1月至2019年8月收治的96例剖宫产术后宫缩乏力难治性产后出血高危患者,按手术方案不同分为观察组和对照组,各 48例。观察组年龄 25~39 岁,平均(32.59±2.72)岁;孕周 34~42 周,平均(37.62±0.85)周;产妇类型:初产妇28例,经产妇20例;体质量指数19.5~28.4 kg/m2,平均(23.85±1.24)kg/m2。对照组年龄 26~42岁,平均(32.72±2.69)岁;孕周34~41 周,平均(37.85±0.83)周;产妇类型:初产妇 32例,经产妇16例;体质量指数 19.2~28.6 kg/m2,平均(23.97±1.16)kg/m2。两组基线资料(孕周、年龄、体质量指数、产妇类型)均衡可比(P>0.05)。
1.2 纳入与排除标准 (1)纳入标准:剖宫产术后宫缩乏力难治性产后出血高危患者;使用缩宮剂、按摩子宫、静脉推注钙剂等保守治疗无效患者;患者及其家属知情本研究,签署知情同意书。(2)排除标准:凝血功能障碍;全身出血性疾病;存在手术禁忌证;存在妊娠期合并症及并发症。
1.3 治疗方法 两组均于胎儿娩出后予缩宫素等常规缩宫止血。
1.3.1 对照组 采用改良双侧子宫动脉上行支结扎治疗。提出子宫后牵拉至对侧,充分暴露需缝扎部位,触摸子宫峡部双侧动脉,并于观察搏动情况后下推膀胱;逐层缝合子宫肌层,以血管内侧2 cm 处为进针点,以贯穿式缝合(由前向后),避免穿透子宫内膜层,以相同方式处理对侧,并于其下1 cm 处进行第2 道结扎。
1.3.2 观察组 采用改良子宫背带式缝合术+双侧子宫动脉上行支结扎治疗,双侧子宫动脉上行支结扎同对照组。改良子宫背带式缝合术:由腹腔托出子宫,挤压子宫体(适度),查看子宫出血情况后缝合子宫肌层,以左侧下缘距切缘3 cm 处为进针点,以同侧切口上缘3 cm 处为出针点,于缝线拉出后再次缝合2 针,以垂直褥式缝合子宫体中部至宫底(深达肌层),并缝合子宫浆肌层;进针点为距切口左侧下方3 cm 处,出针点为距离对侧子宫边缘3 cm 处,缝合1 针(由左向右),垂直褥式缝合浆肌层2 针(距宫角3 cm 处),加压子宫,并拉紧缝线,打结;确认宫腔内无活动性出血现象,关闭腹腔。
1.4 观察指标 (1)对比两组围术期指标,包括术中出血量、术中输血量、术后24 h 内输血量、手术时间。(2)对比两组产褥热发生率及子宫切除率。(3)术后随访6个月,对比两组并发症发生情况,包括术后感染及月经情况。(4)术后随访6个月,抽取2 ml 空腹静脉血,以3 000 r/min 速度离心15 min,取上清液,采用化学发光法测定促黄体生成素(Luteinizing Hormone, LH)、促卵泡激素(Follicle Stimulating Hormone,FSH)水平。
1.5 统计学分析 采用SPSS22.0 统计学软件分析数据。计量资料(围术期指标、卵巢储备功能指标)以()表示,采用t检验;计数资料(产褥热发生率、子宫切除率)以%表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组围术期指标比较 两组手术时间对比,差异无统计学意义(P>0.05);观察组术后24 h 输血量、术中输血量、术中出血量低于对照组(P<0.05)。见表1。
表1 两组围术期指标比较()
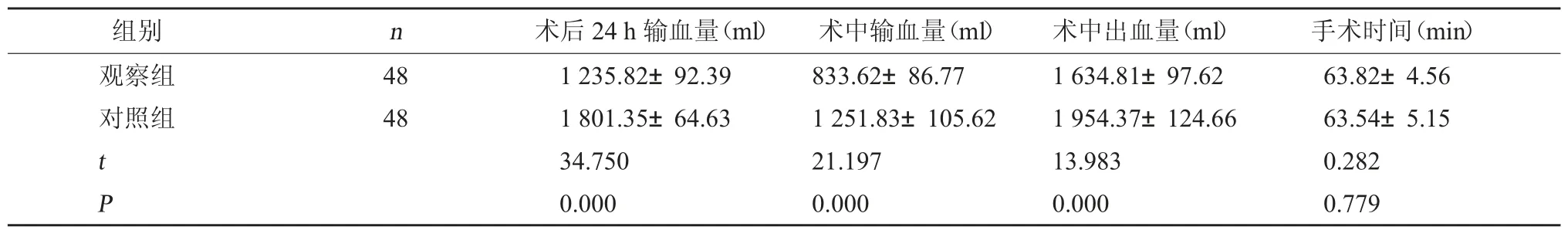
表1 两组围术期指标比较()
组别 n 术后24 h 输血量(ml) 术中输血量(ml) 术中出血量(ml) 手术时间(min)观察组对照组48 48 t P 1 235.82±92.39 1 801.35±64.63 34.750 0.000 833.62±86.77 1 251.83±105.62 21.197 0.000 1 634.81±97.62 1 954.37±124.66 13.983 0.000 63.82±4.56 63.54±5.15 0.282 0.779
2.2 两组卵巢储备功能指标比较 术前、术后6个月两组血清LH、FSH 水平比较,差异无统计学意义(P>0.05)。见表2。
表2 两组卵巢储备功能指标比较(mIU/ml,)

表2 两组卵巢储备功能指标比较(mIU/ml,)
FSH术前 术后6个月观察组对照组组别 n LH术前 术后6个月48 48 t P 7.71±1.22 7.80±1.13 0.375 0.708 7.66±0.96 7.50±0.79 0.892 0.375 8.85±1.19 8.80±1.23 0.243 0.808 9.12±1.11 9.20±1.12 0.352 0.726
2.3 两组产褥热、子宫切除比较 两组子宫切除率对比,差异无统计学意义(P>0.05);观察组产褥热发生率低于对照组(P<0.05)。见表3。
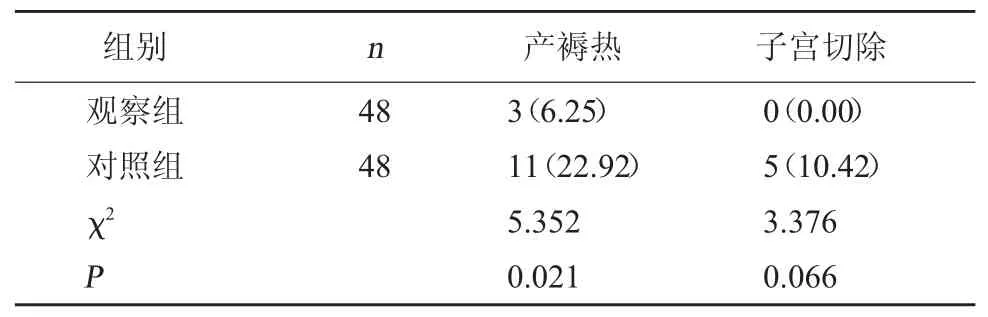
表3 两组产褥热、子宫切除比较[例(%)]
2.4 两组并发症发生情况比较 术后随访6个月,两组月经量恢复正常,切口无明显感染。
3 讨论
宫缩乏力难治性产后出血具有出血量大、止血难度高等特点,除予以子宫按摩、宫缩剂等缩宫止血治疗外,仍需要联合子宫动脉上行支结扎术进行充分止血,止血成功率可达80%,但仍有少数产妇止血效果欠佳,需行子宫切除才能挽救生命[11~12]。子宫不仅为女性生育器官,同时还是激素靶器官,切除子宫对女性心理及生理危害较大[13~15],因此,临床应依据患者具体情况选择合理手术进行治疗。
子宫背带式缝合术是以子宫压迫方式进行止血,但存在缝线滑脱的风险,易造成子宫因失去压迫力而再次发生出血。本研究结果显示,观察组术后24 h 输血量、术中输血量、术中出血量均低于对照组;产褥热发生率为6.25%,低于对照组的22.92%(P<0.05);术后随访6个月,两组月经量恢复正常,切口无明显感染;两组子宫切除率对比,差异无统计学意义,但观察组未出现切除子宫,手术成功率为100%,而对照组有5例切除子宫。由此可见,改良子宫背带式缝合术+双侧子宫动脉上行支结扎治疗剖宫产术后宫缩乏力难治性产后出血高危患者效果显著,不会对月经恢复产生不良影响,同时能有效降低产褥热发生风险,安全性高,且能减少术中出血量、术中输血量、术后24 h 输血量。分析原因为:(1)改良子宫背带式缝合术术中使用可吸收线,其韧性较高,更利于术中结扎打结。(2)缝线绕过宫底时,于宫底浆肌层右侧及左侧各固定2 针,从而有效避免缝线从子宫上滑脱,从而能使血窦迅速关闭,达到彻底止血目的[16~18]。因此联合应用止血效果更显著,且减少子宫切除风险,降低产褥热发生率。LH、FSH 均为常见性激素,其含量变化与卵巢储备功能密切相关[19],观察剖宫产术后宫缩乏力难治性产后出血高危患者性激素水平尤为重要。本研究数据显示,术后6个月两组血清LH 水平低于术前,FSH 水平高于术前,说明两种术式均会对患者卵巢储备功能带来一定影响。但组间比较并无显著性差异,考虑与术者经验、患者异质性等因素有关。
但行改良子宫背带式缝合术联合双侧子宫动脉上行支结扎时还需注意以下几点:(1)需要做子宫压迫试验估计缝扎术潜在成功机会,若加压后出血明显减少,可行缝扎术,其成功率较大。(2)横向缝合子宫后方时需在子宫骶韧带上方进行,以免损伤直肠。(3)对子宫切口下方进行缝合时,需下推膀胱腹膜反折,以免损伤膀胱。(4)打结时速度需缓慢,循序渐进,用力适度,太松会造成手术失败,太紧会对子宫供血产生影响,缝线和宫壁间应保持1 指宽度。(5)关闭腹部切口时需确认下段切口有无渗血、子宫颜色、阴道出血量,若子宫颜色变成淡粉色、无明显出血,即可逐层关腹。
综上所述,改良子宫背带式缝合术+双侧子宫动脉上行支结扎应用于剖宫产术后宫缩乏力难治性产后出血高危患者,可有效减少术中出血量、术中输血量及术后24 h 输血量,且能为患者保留生育功能,降低产褥热发生风险,安全性高。

