减压手术时机对急性创伤性脊髓损伤患者预后的影响
赖伟华 罗思婵 汤穆浛 王敏
暨南大学附属广州红十字会医院1急诊科,3骨科(广州 510220);2广州市海珠区中医医院药房(广州 510220)
急性创伤性脊髓损伤为当前临床中十分常见的急危重症类型,以瘫痪、肢体麻木、膀胱或者肠道控制缺失为主要表现,使患者家庭及整个社会背负了沉重的经济负担[1]。急性创伤性脊髓损伤发生后在最短的时间内恢复脊髓血流、改善缺血半暗带灌注、遏制继发性损伤的发生对于提高患者临床疗效、改善预后具有重要意义[2]。紧急手术减压的涌现给该治疗目标提供了强大的帮助,通过外科手术可以避免脊髓内水肿扩散至损伤的邻近节段、控制髓内压力水平、避免损伤部位扩散性坏死、遏制创伤后梗死的形成[3]。主流观点认为,血肿形成、脊柱的不稳定会让神经损伤加重,早期手术减压和固定对颈髓损伤患者更有益[3]。也有研究认为[4],神经功能的恢复和非功能的临床结果方面,是否进行早期减压,其结果并无明显差异。甚至有部分学者推荐晚期手术[5]。他们认为早期手术有医源性脊髓损伤风险的可能性。其实有动物实验已经证明早期减压对脊髓损伤伴持续压迫者有益,但文献检索发现人体研究的数据却有限,主要是因为早期手术有加重脊髓损伤的风险,所以国内外一直未能达成共识。
然而,关于手术减压的关键时间窗口目前医学界并未形成一致共识,国外临床研究倾向于伤后24 h 内[6],但国内却尚缺乏循证医学证据,故本研究将伤后24 h 作为治疗时机的临界点,探讨不同减压手术时机对患者预后的影响,内容如下。
1 资料与方法
1.1 一般资料选取我院2018年1月至2020年6月收治的80 例急性创伤性脊髓损伤患者为研究对象,依据紧急减压手术时机分为对照组与观察组各40 例。对照组中男22 例,女18 例;年龄:28~68 岁,平均年龄(38.74±2.66)岁;急性创伤性脊髓损伤分级(美国脊髓损伤协会脊髓损伤神经功能评定标准[5]):B 级35 例,C 级5 例;致伤原因:交通事故33例,跌落伤7例。观察组中男25例,女15例;年龄:25~68 岁,平均年龄(38.69±2.71)岁;急性创伤性脊髓损伤分级:B 级37 例,C 级3 例;致伤原因:交通事故35 例,跌落伤5 例。纳入标准:(1)经影像学检查确诊为急性脊髓损伤,均具有部分性/完全性瘫痪、二便障碍等表现;(2)具有手术减压指征;(3)急性创伤性脊髓损伤患者/家属如实知晓本研究方案内容并自愿参与。排除标准:(1)病情危重,患者家属放弃进一步治疗;(2)颈椎骨折脱位>椎体前后径1/3 的脊髓功能完全性损害、气管切开者;(3)术后失访。两组急性创伤性脊髓损伤患者一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究已经通过医学伦理委员会审批。
1.2 方法
1.2.1 紧急减压手术方法两组患者均由同一个医师团队完成Cloward 法颈段脊髓损伤前路减压术,对照组于伤后24 h 及以上实施,观察组于伤后24 h 实施。根据患者实际情况采取局部麻醉或气管插管全麻,术前常规拍摄X 线片以明确损伤椎体,见图1。于患者损伤椎体平面处沿着颈前部中线至左侧或者是右侧胸锁乳突肌前缘作一侧7 cm左右的横切口,分别向上和向下剥离皮下组织,切开颈阔肌、深筋膜,向外侧牵拉胸锁乳突肌以及颈动脉鞘,甲状腺以及气管、食管则牵向内侧。妨碍手术操作的甲状腺中静脉电凝或者是结扎后剪断,沿着疏松结缔组织向深部进一步剥离,以显露3~4 个椎体范围为宜。术中注意保护食管、喉返神经。C 型臂X 线机确定损伤椎体以及前一椎体椎间隙,于预计椎间隙以及邻近椎间隙分别刺入两枚注射器针头,深度1.5 cm 为宜。以损伤椎体上一椎间隙为中心,于两项椎体前缘的纵韧带处做瓣状切开,后翻向一侧。预先在损伤椎体钻入有4 齿钉的金属固定环,垂直方向连接空心圆筒以提高钻头钻孔稳定性。将可调深度的圆钻置入其中,由椎体前缘向后方钻入15 mm,随后每钻进1 mm即检查是否钻透。刮匙切除突入椎管中的压缩椎体后上角,骨碎片以及破裂的椎间盘组织、破损的后纵韧带一并刮除以彻底减压。取患者自体髂骨并制备成为较圆钻直径大1 mm 的圆柱形骨块,辅助人员牵引患者头部,由主治医师利用骨锤将圆柱形骨块敲入椎骨钻孔,全力缝合前纵韧带瓣,双极电凝仔细止血后关闭创口。术后X 线片见图2。两组患者术后处理方案一致,包括颈部制动、使用激素与脱水药物3~5 d,视情况使用神经营养药,抗生素抗感染用药5 d。手术见图1。
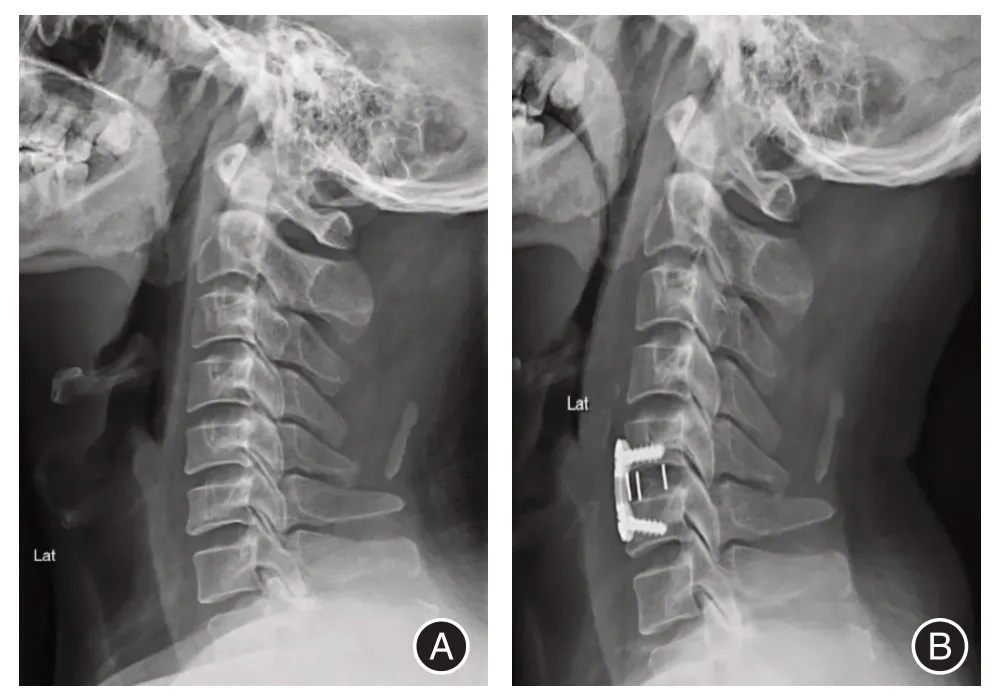
图1 X 线片Fig.1 X-ray
1.2.2 指标测定方法运动评分于术前、术后1年利用Fugl-Meyer 评定量表[7]评定,上肢部分60 分,下肢部分40 分,总分100 分,分值越高运动功能越好。轻触评分、针刺评分于术前、术后1年利用美国脊髓损伤协会神经功能评分表[7]评定,共28 个关键点,采用0、1、2 分评定,分值越高神经功能越好。生存质量评分于术前、术后1年利用世界卫生组织生存质量测定量表简表[8]评定,共计24 个条目,其中生理6 个条目,心理7 个条目,社会关系3 个条目,环境8 个条目,采用0~4 分评定,分值越高生存质量越高。
1.3 观察指标选取围手术期指标、并发症总发生率、上肢运动评分、下肢运动评分、运动总分、轻触评分、针刺评分、生存质量评分为观察指标。并发症总发生率=切口感染发生率+出血发生率+脊髓神经功能障碍发生率。
1.4 统计学方法采用SPSS 25.0 统计软件对数据进行处理,计量资料采用(±s)表示,组间比较以独立t检验;计数资料采用例(%)表示,比较采用χ2检验;P<0.05 表示差异有统计学意义。
2 结果
2.1 两组围手术期指标比较观察组的手术时间、术中出血量与对照组数值相近,差异无统计学意义(P>0.05),见表1。
表1 两组围手术期指标比较Tab.1 Comparison of perioperative indexes between the two groups ±s

表1 两组围手术期指标比较Tab.1 Comparison of perioperative indexes between the two groups ±s
组别观察组对照组t 值P 值例数40 40手术时间(min)180.34±15.56 182.17±16.07-0.517 0.303术中出血量(mL)602.85±58.97 600.72±55.64 0.166 0.434
2.2 两组Fugl-Meyer评分比较术前两组的Fugl-Meyer 评分数值相当,术后3 个月、术后6 个月、术后1年均呈上升趋势,且观察组各时间段的指标数值均高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组Fugl-Meyer 评分比较Tab.2 Comparison of Fugl-Meyer scores between the two groups ±s,分
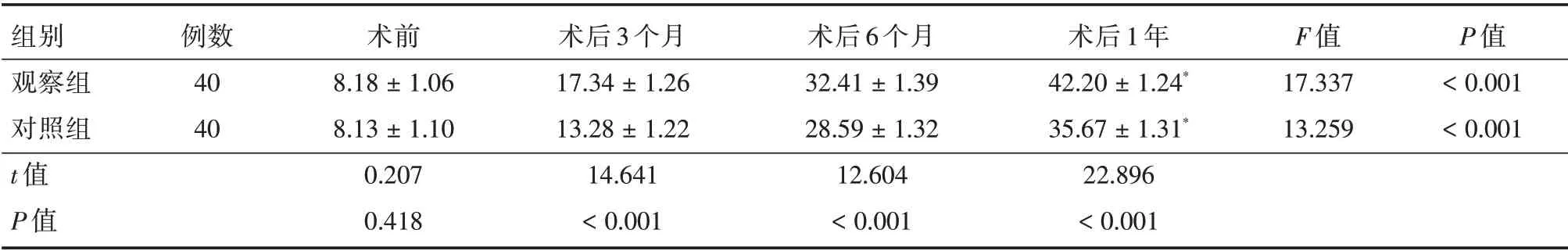
表2 两组Fugl-Meyer 评分比较Tab.2 Comparison of Fugl-Meyer scores between the two groups ±s,分
注:与本组术前比较,*P<0.05
组别观察组对照组t 值P 值例数40 40术前8.18±1.06 8.13±1.10 0.207 0.418术后3 个月17.34±1.26 13.28±1.22 14.641<0.001术后6 个月32.41±1.39 28.59±1.32 12.604<0.001术后1年42.20±1.24*35.67±1.31*22.896<0.001 F 值17.337 13.259 P 值<0.001<0.001
2.3 两组轻触评分、针刺评分比较术前两组轻触评分、针刺评分数值相当,术后1年均较本组术前升高且观察组均高于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组轻触评分、针刺评分比较Tab.3 Comparison of light touch scores and acupuncture scores between the two groups ±s,分
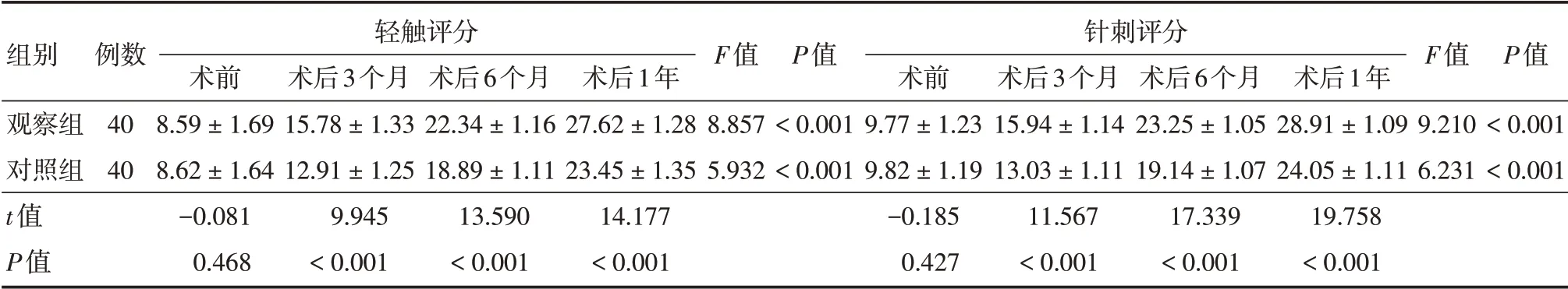
表3 两组轻触评分、针刺评分比较Tab.3 Comparison of light touch scores and acupuncture scores between the two groups ±s,分
组别观察组对照组t值P值例数40 40轻触评分针刺评分术前8.59±1.69 8.62±1.64-0.081 0.468术后3个月15.78±1.33 12.91±1.25 9.945<0.001术后6个月22.34±1.16 18.89±1.11 13.590<0.001术后1年27.62±1.28 23.45±1.35 14.177<0.001 F值8.857 5.932 P值<0.001<0.001术前9.77±1.23 9.82±1.19-0.185 0.427术后3个月15.94±1.14 13.03±1.11 11.567<0.001术后6个月23.25±1.05 19.14±1.07 17.339<0.001术后1年28.91±1.09 24.05±1.11 19.758<0.001 F值9.210 6.231 P值<0.001<0.001
2.4 两组生存质量评分比较术前两组生存质量评分数值相当,术后1年均较本组术前升高且观察组均高于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组生存质量评分比较Tab.4 Comparison of quality of life scores between the two groups ±s,分
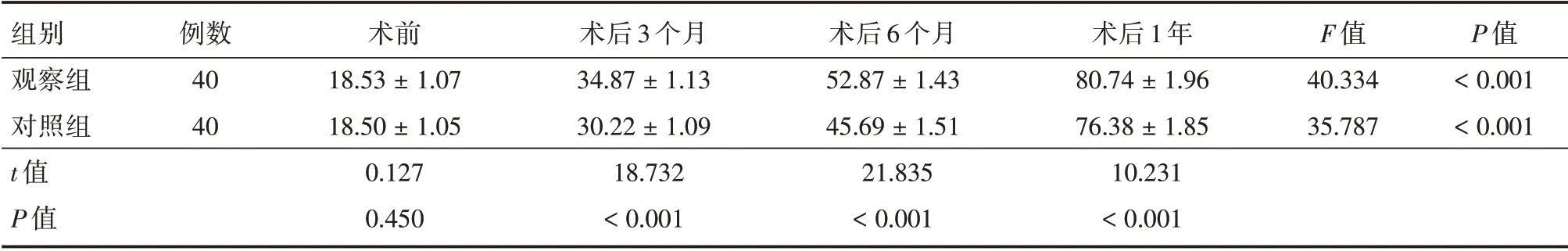
表4 两组生存质量评分比较Tab.4 Comparison of quality of life scores between the two groups ±s,分
注:与本组术前比较,*P<0.05
组别观察组对照组t 值P 值例数40 40术前18.53±1.07 18.50±1.05 0.127 0.450术后3 个月34.87±1.13 30.22±1.09 18.732<0.001术后6 个月52.87±1.43 45.69±1.51 21.835<0.001术后1年80.74±1.96 76.38±1.85 10.231<0.001 F 值40.334 35.787 P 值<0.001<0.001
2.5 两组并发症总发生率比较观察组中1 例发生切口感染、2 例发生出血、1 例发生脊髓神经功能障碍,并发症总发生率10.00%,对照组中3 例发生切口感染、3 例发生出血、3 例发生脊髓神经功能障碍,并发症总发生率22.50%,两组并发症总发生率比较,观察组较对照组更低且差异有统计学意义(P<0.05),见表5。

表5 两组并发症总发生率比较Tab.5 Comparison of the total incidence of complications between the two groups 例(%)
3 讨论
创伤性脊髓损伤(traumatic spinal injury,TSI)可由脊柱骨质、神经根、韧带等结构的外伤引起,也可继发于钝性伤或贯通伤,有较高发病率和病死率。脊柱损伤引起其本身的机械性不稳定、疼痛和行走不便;而脊髓损伤导致部分性或完全性截瘫和二便障碍,给社会造成较大负担。美国科罗拉多大学医学院神经外科的KUMAR 等[9]进行系统回顾和Meta 分析,总结TSI 全球范围内的流行病学特征,其结果发表于2018年5月的《World Neurosurgery》上。最常见的TSI 为颈椎损伤,占46.02%;而腰椎损伤最少见,占24.8%。大多数地区颈椎损伤比例在39%~53%之间,但东地中海地区颈椎损伤率较低,为29.9%。TSI 最常见的原因是道路交通事故伤(39.5%),其次是跌落伤(38.8%)。高收入、中收入和低收入国家因道路交通事故发生TSI的比例分别为41.6%、40.7%和27.2%。跌落伤是低收入国家常见的原因(54.7%);与运动相关的TSI 比例在高收入、中收入和低收入国家的发病率分别为8.6%、2.1%和0.6%。TSI 的病死率在0%~60%之间,高收入和中收入国家TSI 的病死率分别为15.4%和3.8%,低收入国家埃塞俄比亚的死亡率为1.8%。对TSI 进行手术治疗的比例在36.4%~59.1%;总体而言,48%的TSI 患者需要手术治疗。
急性创伤性脊髓损伤已经成为现代社会常见的病症类型,也是极为严重的灾难性事件,往往能够造成患者严重的、永久性的残疾[10]。研究[11]表明,急性创伤性脊髓损伤发生后脊髓生理病理相关改变初期以脊髓血液循环降低、局部组织处于缺氧状态而诱发严重的氧化应激反应、兴奋性毒性、离子稳态紊乱、神经元细胞凋亡为主。随着病程时间的延长将会因脊髓硬膜具有的较强稳定性、内皮细胞损伤以及血管通透性增加后引起的血管源性水肿向邻近节段扩散、髓腔压力升高[12-13]。
急性创伤性脊髓损伤发生后如果不能得到及时有效的治疗,会对患者、家庭和社会产生巨大的身心和经济负担,外科减压手术为早期恢复脊髓血供,改善缺血区灌注和减轻继发性脊髓损伤提供了机会。但对于急性创伤性脊髓损伤的手术时机,是否需要在24 h 内进行尚有争议。同时这也面临一个实际问题:急性创伤性脊髓损伤患者在实际救治过程中无法避免地存在时间上的浪费,例如院前一级,患者在转诊过程中大多不能一步到位送至手术医院;医院一级,并不是所有医院和医生均具备进行减压手术的能力;患者水平,由于本身的基础状况差异特别是高龄患者、合并症、既往用药史复杂往往会造成手术时机的延误。因此,仅50%或更少的患者能够在24 h 内进行手术。缩短患者减压手术前时间需要公共卫生、医院及后勤部门多方协作。
动物实验[14]证实,急性创伤性脊髓损伤后早期行减压手术能够显著提高脊髓损伤处血液循环速度,为脊髓神经细胞提供充足的血氧供给以最大程度上保留残存的脊髓功能、维持损伤脊髓结构完整性,为其重建奠定坚实基础。然而,另有研究[15]却指出,急性创伤性脊髓损伤患者普遍伴有多发伤、合并伤,伤后血管源性水肿尚未达到高峰,早期减压手术并不能彻底降低髓腔压力,使得神经功能进行性恶化。因此,围绕不同减压手术时机对急性创伤性脊髓损伤患者预后的影响展开分析仍具有重要意义。
KIM 等[16]在其研究中发现,损伤发生后24 h 内接受手术治疗的患者脊髓神经功能恢复情况较损伤发生后24~72 h 接受手术治疗的患者更佳,由此结果表明,脊髓损伤发生后早期手术治疗能够有效促进患者脊髓神经功能恢复。本研究中两组患者术后1年的上肢运动评分、下肢运动评分、运动总分、轻触评分、针刺评分均较本组术前得到了明显的改善,组间对比结果提示观察组各指标数值均高于对照组,由此结果提示,早期减压手术更有助于提升急性创伤性脊髓损伤患者神经功能恢复效果,所得结果与已有报道相吻合,但与之不同的是,本研究还从生存质量评分评价了不同手术时机对患者预后的影响,结果进一步表明,早期减压手术更有助于改善患者生存质量。总结原因在于尽管早期减压手术存在着髓腔压力并未彻底解除的风险,但却可以遏制神经功能的进行性恶化,尤其是脊髓血流得以恢复,缺血所致的不可逆性组织损伤得到了有效控制[17]。晚期减压手术虽然能够彻底减压,但脊髓神经调节恢复的机会随之下降,不可逆性组织损伤势必会削弱神经功能恢复效果[18-20]。然而,需要指出的是,由于国内缺少此方面的前瞻性随机对照试验且本研究纳入的样本量较小,小样本研究所得结果尚需检验,故开展大样本的前瞻性研究成为今后重要的研究方向[21]。
综上所述,与晚期减压手术相比,早期减压手术更有助于改善急性创伤性脊髓损伤患者预后,提示伤后24 h 或可能为关键的时间窗口。

