营养控制状况评分预测老年髋部骨折术后患者近期预后的临床价值
徐 帆,张继权,吴际军,刘祯帆,谌 艳
1.德阳市人民医院骨科,四川 德阳 618000;2.德阳市人民医院护理部,四川 德阳 618000
随着老龄化形势加重,老年人的运动功能减退和骨质疏松症的比例逐年升高,髋部骨折的发生率也随之呈上升趋势[1-2]。据不完全统计,我国每年发生髋部骨折的人数约为10万人,且老年髋部骨折患者的增长率高达20%[3]。针对髋部骨折患者,目前临床上多以手术治疗为主,术后可能出现如肺炎、心脏衰竭和尿路感染等并发症,且1年内病死率30%,3 年内病死率高达40%[4],而营养不良是导致术后并发症和死亡的重要因素之一[5]。营养控制状况(controlling nutritional status,CONUT)评分最早由 Ignacio等[6]提出,包括白蛋白水平、总淋巴细胞计数和总胆固醇水平3个指标,适用于所有住院患者[7],且具有较好的临床应用价值,但目前CONUT评分与老年髋部骨折患者术后不良临床结局的关系却鲜有报道。本研究回顾性分析2020年1月—2021年1月笔者医院就诊收治老年髋部骨折患者218例,探讨CONUT评分对老年髋部骨折患者术后30d出现不良事件的临床价值,为改善老年髋部骨折术后患者的预后提供理论意义。
资料与方法
1 一般资料
纳入标准:(1)年龄≥60岁;(2)诊断为髋部骨折,包括股骨颈和转子间骨折;(3)采用手术治疗。排除标准:(1)既往有髋部骨折史;(2)合并恶性肿瘤及血液系统疾病等。
本组老年髋部骨折患者218例,男性55例,女性163例;年龄60~89岁,平均72.1岁。股骨颈骨折132例,转子间骨折86例;行关节置换术100例,内固定术118例;根据COUNT评分标准,58例营养正常,160例营养不良。本研究获得医院医学伦理委员会批准(2021-04-019-K01),患者均签署知情同意书。
2 方法
回顾性收集218例老年髋部骨折患者的临床资料,出院后采取电话随访、门诊复查等形式收集患者的生存及并发症发生情况,并根据术后30d内是否出现不良事件分为预后良好组(142例)和预后不良(76例),完整记录两组患者的一般资料进行比较,包括年龄、性别、病史、骨折类型、手术方式和术前CONUT评分等内容。本次研究过程中,近期不良预后定义为术后30d内死亡或发生并发症,并发症主要包括:尿路感染、手术部位感染、肺炎、心力衰竭、再次骨折、心律失常、静脉血栓形成、急性心肌梗死和胃肠道出血等,排除意外原因导致的死亡。CONUT评分各项指标包括白蛋白、淋巴细胞和总胆固醇浓度,总分范围为0~1、2~4、5~8和9~12分,分别代表营养水平正常、轻度营养不良、中度营养不良和重度营养不良,各指标得分及评分标准见表1。
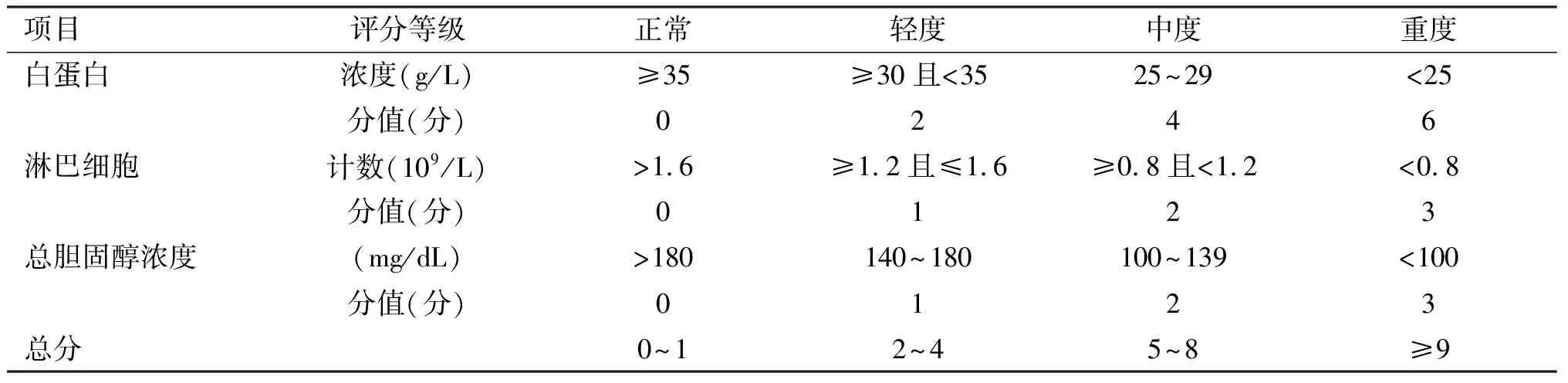
表1 CONUT 评分标准
3 统计学分析
结 果
营养不良患者比例为73.4%,根据营养状况分层比较,年龄、输血和美国麻醉医师协会(ASA)分级评分差异有统计学意义(P<0.05)。见表2。

表2 不同营养分层基线资料比较
预后不良组患者76例,预后良好组142例,术后30d随访率100%,其中死亡21例,病死率9.6%,发生一种或合并多种并发症患者55例(其中发生1种并发症患者36例,合并2种及以上并发症患者19例),并发症发生率25.2%。两组患者临床资料单因素分析显示预后不良与年龄、高血脂、手术方式、是否输血、ASA分级和CONUT评分有关(P<0.05),与其余指标无关(P>0.05)。见表3。

表3 影响老年髋部骨折术后患者近期预后不良的单因素分析[n(%)]
以年龄、手术方式(0=内固定术,1=膝关节置换)、是否输血(0=否,1=是)、COUNT评分、高血脂(0=否,1=是)和ASA分级(Ⅰ~Ⅱ=1,Ⅲ~Ⅳ=2)为自变量进行多因素Logistic回归分析。结果显示:年龄较大、输血和CONUT评分高是老年髋部骨折患者术后近期不良预后的独立危险因素(OR=1.205、3.148、1.653,P<0.05) 。见表4。

表4 影响老年髋部骨折术后患者近期预后的多因素分析
讨 论
营养不良对老年人具有双重影响,一方面会导致老年人力量和肌肉量减少,增加跌倒的风险,是老年人髋部骨折的危险因素;另一方面,在髋部骨折患者中,营养不良会减缓骨折愈合速度,导致住院时间延长和病死率增加[8]。目前,评估老年髋部骨折患者营养状况的理想方法仍存在争议,因此探讨简单、有效的临床指标或评估工具对患者进行术前营养风险评估,对临床决策及改善患者预后具有重要意义。
本研究发现,约3/4的老年髋部骨折患者存在营养不良,近1/4的患者具有中重度营养不良。Bell等[9]基于SGA营养评估工具评估髋部骨折患者营养状态,仅43.1%的患者具有营养不良,与本研究结果不一致。一方面可能与本研究人群为高龄患者有关,另一方面可能是与确定营养不良严重程度的各种评分工具之间存在不一致有关。本研究中使用的CONUT评分是一种免疫营养指数,是一种客观且简单的营养不良评估工具,可有效识别有营养不良风险的患者,还可以全面评估蛋白质储备、免疫防御受损和热量消耗[10],其中血清白蛋白( Alb) 是反映患者营养状况的重要指标[11],其表达水平与患者术后并发症发生率密切相关,因此与其他两个指标相比,白蛋白作为营养不良指标占据的权重更大。
既往研究显示[12],高龄是老年髋部骨折患者术后不良结局发生的高危因素,本研究也得出相同结论,可能是由于老年患者基础状况差,常合并循环、呼吸系统等慢性疾病,无法耐受骨折创伤及创伤后的手术治疗,在骨折后采取手术治疗会诱发或加重基础疾病,导致死亡风险增加。本研究结果提示,输血是老年髋部骨折术后近期预后的独立危险因素,输血患者近期预后不良风险是未输血患者的3.148倍,分析原因,可能是由于输血的患者基础条件更差,导致预后不佳。
多因素Logistic 回归分析发现,CONUT评分是老年髋部骨折术后患者近期预后的独立预测因素,随着CONUT评分的增加,患者出现不良预后风险呈上升的趋势,该结果表明CONUT评分是评估患者近期预后的重要指标,与Yagi等[13]研究结果相似。一些研究表明[14],在老年人群中采取有针对性的口服营养补充策略可能会降低并发症和病死率,这可能是由于营养状态的改善导致 IGF-1增加和降低氧化应激衍生产物的产生,因此,将术前营养评估和营养不良治疗纳入老年髋部骨折患者的护理计划,可能有助于更好的功能恢复和降低病死率,特别是增加蛋白质的摄入量,但目前暂未有针对老年髋部骨折康复患者蛋白质摄入量的指南推荐建议,但可参考对患有严重疾病或受伤的老年人蛋白质摄入量的共识文件[15],每天为患者提供1.2~1.5g/kg蛋白质。
本研究也存在一定的局限性:单中心回顾性研究,样本量选择具有一定的偏倚,对研究结果的准确性可能造成一定的影响,未能描述CONUT评分及各指标的动态变化,探讨CONUT评分对老年髋部骨折术后患者的远期结局的影响,如果能够分析患者CONUT评分的动态变化与预后的关系,可能会更有利于为临床决策提供指导意义。
综上所述,CONUT评分可作为预测老年髋部骨折术后患者近期预后不良的指标,因此有必要对老年髋部骨折患者进行营养不良早期识别、风险分层和强化临床管理,在今后的临床工作中,可根据CONUT评分筛选出营养状况不佳的患者,给予营养干预,在围术期积极补充白蛋白增加Alb等,改善患者营养状态,进而达到降低并发症发生的风险,提高近期生存率的目的。
作者贡献声明:徐帆:研究设计、资料收集、数据录入、统计分析与论文撰写;张继权:资料收集与数据录入、统计分析;吴际军:统计分析;刘祯帆:资料收集与数据录入;谌艳:研究设计、资料收集、数据录入、统计分析、论文撰写修订