风险评估联合PDCA改善医院感染管理效果研究
陈美利,景照峰,黄合田,成 蕾,耿 粹,吕玉凤,高 佳,孟 梅,陈冬梅,郎庆华,张建英,陈小羽,蒋石艳,吴桦洁
(六盘水市人民医院 1. 感染管理科; 2. 办公室; 3. 神经外科; 4. 医学检验科; 5. 内窥镜科,贵州 六盘水 553000)
医院感染管理工作是医疗质量与医疗安全不可分割的重要本体构成。当前,医院感染引发的医疗事件层出不穷,感染性疾病及各种新发传染病防控形势依然严峻,对医院感染预防与控制提出了更高的要求。随着风险评估在医院感染管理领域的逐步应用,医院感染风险评估已成为医院感染管理工作的重要方面[1-2]。在全院层面利用有限的资源实现感染控制工作的最大效果,明确高风险科室、高风险环节及因素,以高风险因素为关键切入点,采取相应措施降低医院感染风险。但风险评估的管理效果需通过干预后再次评估来研判[3]。PDCA(plan-do-check-action)循环法又称质量循环,通过发现的问题来制定计划、实施计划、检查实施的效果,使医院感染管理工作在循环中不断完善和提高,降低医院感染风险[4]。本研究在前期研究[5]的基础上,联合PDCA循环管理工具对高风险科室、环节进行3年的管理,采取共性及个性化干预措施,2019年再次利用相同的风险评估方法进行评估。比较前后各科室的风险评分、高风险环节及医院感染风险评估指标值等变化,评价风险评估联合PDCA循环法在医院感染管理中的应用效果。
1 对象与方法
1.1 研究对象 六盘水市某三级甲等综合性医院,设置临床、医技、机关、后勤等业务科室70余个,医院开放病床1 145张。2019年门急诊量614 781例次,出院患者59 966人次,手术及有创操作35 064例次。在岗职工1 700余人,医院感染管理科专职人员10人。2017、2019年分别使用相同的风险评估方法评估全院各临床科室医院感染风险。
1.2 研究方法
1.2.1 风险评估方法 风险指标确定、风险识别、权重系数赋值、构建风险矩阵等分析和评价均采用与2017年相同的方法[5],经过PDCA循环法改善后,2019年再次评估全院各临床科室医院感染风险。
1.2.2 风险评估表的来源及评估判定标准 应用统计学科学理论与方法,结合文献研究[1,3]、医院工作实际制定风险评估表,包括《临床科室医院感染风险评估表》《医院感染高危环节风险评估表》。
1.2.2.1 风险识别 从管理、过程及结果指标进行风险识别,其中纳入管理指标5项(医院感染管理规章制度流程不健全、治疗性使用抗菌药物微生物标本送检率低等),过程指标5项(手卫生依从率、呼吸机使用率等),结果指标7项(医院感染发生、MDRO医院感染发生等)。
1.2.2.2 权重系数赋值 结合文献[5]及专家咨询法,对风险指标根据其涉及范围、重要性和影响力的综合作用赋予相应的权重系数,即综合作用从高到低分别赋予1.0、0.8、0.6、0.4、0.2的权重系数[6]。
1.2.2.3 构建风险矩阵 发生风险可能性评分采用定量评分原则,使用均值或区间段进行判定,部分指标无法量化时使用定性原则。如“发生医院感染”等指标分别使用2017、2018年度医院感染率的均值量化,>2倍均值为发生可能性大,1.5倍均值<发生可能性较大≤2倍均值,0.5倍均值<发生可能性小≤1.5倍均值,0<发生罕见≤0.5倍均值,无发生为0。缺乏手卫生及手卫生方法不健全、治疗性使用抗菌药物微生物标本送检、质量检查考评分低均使用区间段评价,医院感染管理规章制度流程不健全及落实不全,感控知识欠缺,均使用定性方式评价。后果严重程度分别为极少、轻微、较轻、严重、重大5个等级,分别赋予1~5分。管理体系完整性按照完备、好、一般、差、无划分5个等级,分别赋予1~5分。
1.2.2.4 总体测评 每一项风险识别分值=权重系数×(可能性+后果严重程度或损失+当前体系),合计总评分为科室风险评估分值,最后将各科室分值百分位排序,评估获得高风险科室。
1.2.2.5 百分位风险等级划分 低风险:分值≤P20;中低风险:P20<分值≤P40;中风险:P40<分值≤P60;中高风险:P60<分值≤P80;高风险:P80<分值≤P90为;极高风险:分值>P90。在此基础上进一步调整评估,获得高风险科室及高风险环节。
1.2.3 风险评估人员 风险评估人员为该院医院感染管理专职人员,各科室感染监控医生及护士。
1.2.4 医院科室层面评估 采用《临床科室医院感染风险评估表》评估全院各临床科室医院感染风险,依据风险评估分值获得高风险和极高风险科室。
1.2.5 极高风险科室层面评估 对以上评估获得极高风险科室,采用《医院感染高危环节风险评估表》进行科室层面评估,选定55项高风险环节指标进行评估分析,其中管理指标15项,监测指标9项,防控指标32项,从发生风险的可能性、后果严重程度和当前管理体系完整性评估分析高风险科室各环节,对各环节分值百分位排序,筛选出极高风险环节。
1.2.6 依据2017年风险评估结果,结合实际工作采取综合性干预措施
1.2.6.1 共性干预措施 (1)依据2016年国家卫生和计划生育委员会发布的医院感染管理新规范、指南、卫生行业标准等文件,结合各科室特点和实际工作,修订各科室医院感染管理制度及流程,各科室医院感染质量控制(简称院感质控)小组组长牵头,院感质控小组成员共同起草,医院感染专职人员负责审核,结合工作提出改进建议,直至符合科室感染控制工作要求。(2)建立感染控制督导员制度,每个科室设置2名感染控制督导员,全面负责监督科室感染控制工作及时有效落实。(3)将高风险环节手卫生依从率、正确率纳入PDCA循环管理。采用鱼骨图全方位查找原因,通过柏拉图进行主因分析,拟定推进活动时间计划表,设定改进目标,用5W1H表制定并执行干预计划,进行效果评价,余留问题再分析,实现PDCA循环管理持续改进。(4)加强保洁员培训。采取集中培训、分组组长培训、现场一对一培训模式,培训后进行效果考核,要求人人掌握,新上岗人员必须先培训考核合格后方可上岗,科室护士长日常督导考核。(5)监测全院呼吸机、中心静脉置管、导尿管相关感染防控措施执行情况,统一制定评估表,每日评估是否及时拔管,每季度反馈其使用率及相关感染率。总结监测成果及存在问题,根据监测情况找准问题关键点,提出针对性干预措施,感染管理科与临床协同配合,有效做好其相关感染防控。
1.2.6.2 个性干预措施 依据极高风险科室极高风险环节的风险评估分值结果,针对极高风险科室的极高风险因素,深入科室共同探讨、分析、查找原因。采取针对性系统干预措施,利用PDCA循环,持续改进管理。
1.2.7 风险评估联合PDCA循环法评价干预后效果 利用PDCA管理干预后,2019年与2017年风险评估结果比较,通过风险评估结果分析高风险科室、高风险因素和当前管理体系完整性的变化情况,同时进一步评估开展风险评估整体上对医院感染管理工作的影响及医院感染各项相关指标的变化,包括医院感染发生率、多重耐药菌(MDRO)医院感染发生率、呼吸机使用率、呼吸机相关肺炎医院感染发生率(VAP)、中心静脉导管使用率、中心静脉导管相关血流感染发生率(CLABSI)、导尿管使用率、导尿管相关尿路感染发生率(CAUTI)、手卫生依从率、手卫生正确率等。
1.3 相关指标的计算 各科室的风险评估分值计算方法主要是根据管理指标、过程指标、结果指标中各项指标的得分相加后再乘以权重系数,每项指标得分总和为该科室的风险分值。可能性的评分参考本科室的基线水平进行预测;后果严重程度或损失是指事件若发生,对其所造成损失的大小进行评估,表中提供后果严重程度可保持不动;当前体系指的是科室是否有应对此风险的能力及系统。具体计算公式为:风险评估分值=权重系数×(可能性+后果严重程度或损失+当前体系)。医院感染发生率=新发生医院感染总人数/同期住院患者总数×100%。器械相关感染率=器械相关感染例数/器械使用日数×1 000‰。手卫生依从率=手卫生执行时机数/应执行手卫生时机数×100%。手卫生正确率=手卫生正确次数/手卫生执行次数×100%。
1.4 统计分析 风险评估获得的数据录入Excel进行统计汇总分析,最终获得的各部门风险评估分值导入SPSS 17.0进行统计分析,主要采用描述性分析的方法对风险状况进行展示。计数资料采用频数、百分比进行统计描述,计数资料间的比较采用χ2检验,MDRO医院感染发病率、器械使用率及相关感染率应用STATA软件进行发病密度比较,计算RR值,P≤0.05表示差异具有统计学意义。
2 结果
2.1 风险评估联合PDCA循环法干预前后临床各科室风险评估结果及变化
2.1.1 2019年临床各科室风险评估等级 按照风险评估总分值P20、P40、P60、P80、P90进行百分位风险等级划分,风险值为低、中低、中、中高风险的科室各有6个,高风险及以上科室共5个。其中皮肤科、感染性疾病科、风湿免疫科、肛肠科、肝胆外科、全科医学科为感染低风险科室,产科、神经外科、新生儿科为高风险科室,重症医学科、神经外科ICU为极高风险科室。见表1。
2.1.2 与2017年相比临床各科室风险等级变化 2019年各临床科室的风险评估等级与2017年相比,低、中低、中高、高风险科室的数量无明显变化,但中风险科室增加1个,极高风险科室减少1个。从各科室的风险等级变化来看,神经外科由极高风险科室降为高风险科室,产科为新增的高风险科室,全科医学科、普外科、口腔科、肿瘤血液科、普儿科等科室的风险等级均有不同程度的降低,消化内科、骨一科、胸心外科等科室的风险等级升级。极高风险科室重症医学科及神经外科ICU仍然为极高风险科室。见表1。
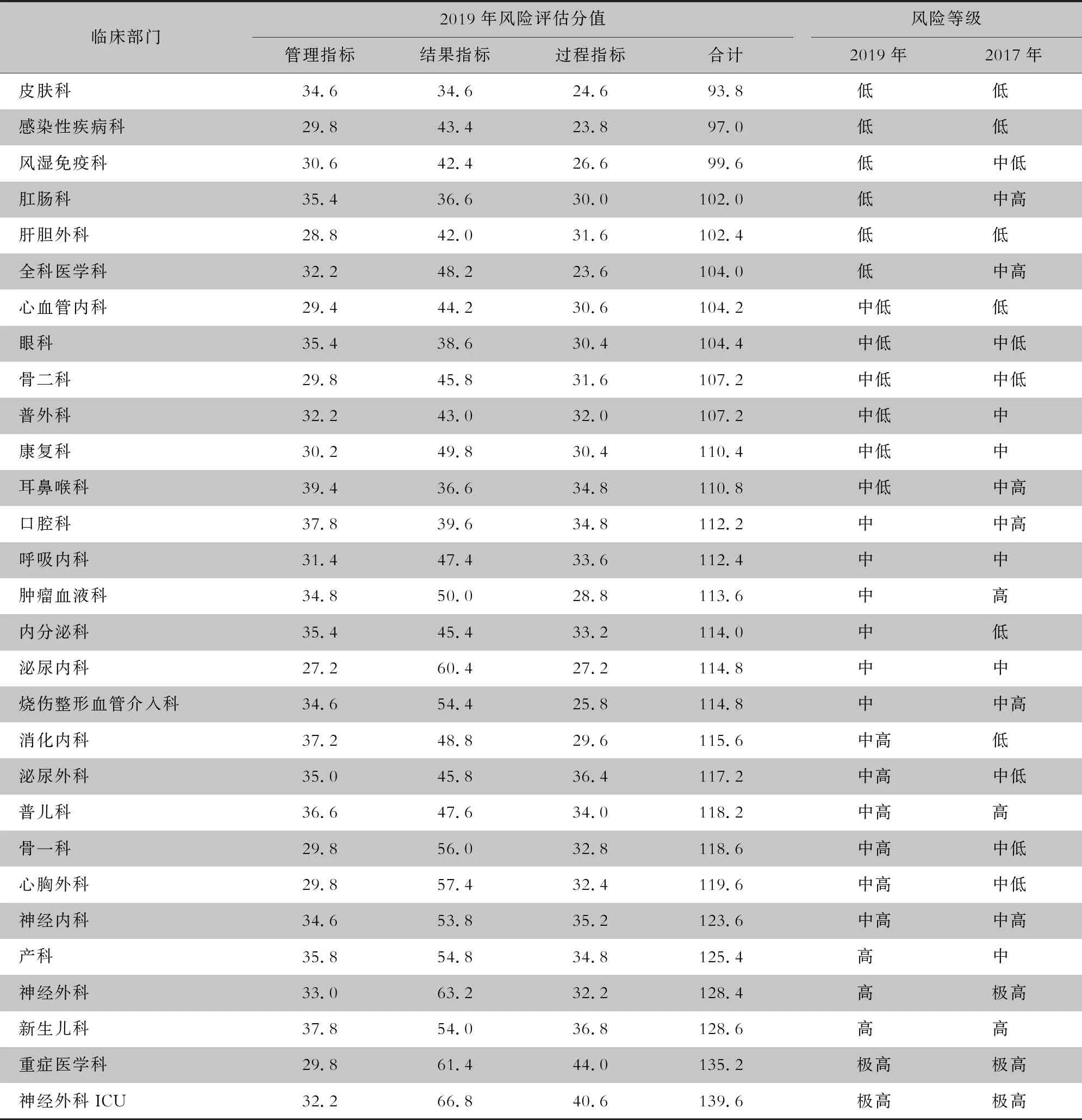
表1 2019年临床科室风险评估结果及变化情况
2.2 各临床科室风险评估分值分布情况 临床科室风险评估评分的分值频数分布接近正态分布,评分分值在110~120分的科室最多,有13个,占44.83%;110分以下的科室有10个,占34.48%;120分以上的科室有6个,占20.69%;无<90分的科室,>130分的科室只有2个,说明高或低风险的科室较少,绝大部分科室都处于中等风险水平。见图1。
2.3 极高风险科室层面评估结果 2019年极高风险科室科室层面评估结果显示,高风险环节主要是操作执行力低以及每日评价不及时;极高风险环节主要是手卫生,如手卫生操作不正确、医务人员手卫生依从性低等原因。与2017年相比较,通过PDCA管理后,感染控制知识知晓率低、制度不完善、无菌操作不规范等已不是高风险环节的主要因素,并且MDRO千日检出率下降。极高风险环节中仅只有保洁人员知识培训排除在外,其余手卫生相关的操作、医院感染率高等还是主要影响环节。高风险、极高风险环节变化见表2。

表2 2019、2017年极高风险科室高风险及极高风险环节评估结果
2.4 医院感染风险评估指标值变化 与2017年各项风险评估指标值相比,2019年过程指标中的手卫生依从率、手卫生正确率明显提升;结果指标中医院感染发生率、MDRO医院感染发生率明显降低,差异均有统计学意义(均P<0.05)。VAP发生率、CLABSI发生率、CAUTI发生率比较差异均无统计学意义(均P>0.05)。见表3。

表3 2017、2019年医院感染风险评估指标结果
3 讨论
医院感染风险评估是指医疗机构及医务人员针对感染控制风险开展的综合分析、评价、预判、筛查和干预等活动,从而降低感染发生风险的规范性要求。风险评估将感染控制关口前移,是事前预防的重要管理方法。Uguen等[7]研究表明,采用风险评估后神经外科ICU等科室的医院感染率有不同程度的下降。我国2011年颁布的《三级综合医院评审标准实施细则》及2020年版《三级医院评审标准》均明确规定,医疗机构应开展感染控制风险评估并持续干预管理,相关规定促进了风险评估在我国医院感染管理中的应用[7-8]。目前国内关于风险评估在医院感染管理方面的研究多数集中在特定病房或高风险因素的研究,鲜少系统的应用该方法对全院层面的医院感染管理风险进行评估[9-10]。结合实际工作,2017年在贵州省医院感染培训基地统一部署下,该院开展了全院层面医院感染风险评估的初步探索,利用PDCA循环法对高风险环节采取共性及个性化干预策略,2019年再次开展风险评估,风险评估评分的分值频数分布显示绝大部分科室都处于中等风险水平。
2019年风险评估结果显示,全院共有5个高风险及以上科室。与2017年相比,高风险及以上科室减少1个,中风险科室增加1个,其中产科为新增的高风险科室。虽然大部分科室风险级别不断发生变化,但新生儿科、重症医学科及神经外科ICU的风险级别未发生变化,仍然为高风险、极高风险科室,说明还需要高度关注。高风险、极高风险科室患者免疫力差、病情危重、合并多系统基础疾病、有创操作多等原因导致感染率高;另一方面,因工作量和强度大导致感染防控措施落实不到位也会使得感染风险升高。高度关注风险级别升高或高居不下的临床科室,进一步深入科室分析查找风险点并及早采取干预措施。
本研究通过开展风险评估联合PDCA循环法,对各科室发现的风险环节和影响因素采取共性及个性的干预措施,整体上完善医院感染管理组织体系、规范制度流程,全体人员逐步掌握医院感染基础知识和技能,落实各项防控措施、日常三管监测及评估,从而使医院感染相关指标降低,控制全院整体医院感染的程度。与2017年相比,结合医院感染的相关指标结合深入科室调查,深度剖析导致风险级别升级的深层次原因。说明通过风险评估及PDCA干预管理,影响科室感染的高风险因素得到有效控制,主要体现在管理体系、制度、流程的不断完善,手卫生设施完善,手卫生意识明显提升,手卫生依从率、正确率明显提升,MDRO医院感染发生率、医院感染发生率明显降低等。重症医学科、神经外科ICU虽然一直在极高风险等级,与相关报道[11-12]研究结果一致,但是与2017年相比[5],风险评估分值有所降低。说明通过风险评估、PDCA干预管理,上述科室的感染风险亦降低,达到风险管控降低和化解风险的目的。van等[13]研究结果表明,风险评估和优化控制策略能有效预防MDRO引起的感染及传播风险。
开展风险评估的目的是找出医院感染预防和控制工作的内部和外部薄弱环节[1],确认优先干预级别,并为感染监控管理工作计划及干预措施的制定提供科学的参考依据。风险评估联合PDCA循环法越来越多应用于医院感染管理工作,通过风险评估明确重点关注的科室及环节,集中有限的资源达到最大效果化,体现80/20法则[14]。本研究发现,每年评估的科室风险等级有不同程度的变化,每次评估相当于开启一轮新循环,每次评估都在完善风险指标。若是全院存在的共性问题,从院级的层面进行统一部署,个性化的问题则采取针对性的干预策略。针对高风险科室及环节进行共性及个性化干预,采用PDCA管理工具对风险控制情况进行管理和完善,达到持续改进的目标。风险评估与PDCA结合也体现了现代医学管理中持续改进的思想,持续提升医院感染管理水平,提升医疗质量,最终实现医院安全、患者安全、医务人员安全的三全目标。本研究为风险评估联合PDCA循环管理改善医院感染管理效果提供了科学的参考依据。
利益冲突:所有作者均声明不存在利益冲突。

