血小板计数 D-二聚体 RANTES与颅脑外伤患者NIHSS评分关系及预测预后价值
王玮玮, 陈 诚, 潘 慧, 王蒙蒙, 任 艺, 聂时南
颅脑外伤是急诊科常见一种疾病类型,患者常伴有神经功能缺损,病情危重,致残率与致死率较高,早期预测患者预后对临床选取合适的护理级别、针对性治疗等意义重大[1]。既往研究[2]显示,颅脑外伤后凝血功能障碍发生率高达31.03%,是患者预后不良相关独立影响因素。血小板计数(platelet count, PLT)作为机体凝血系统重要组成部分,在颅脑外伤神经缺损及预后中扮演角色尚不明确[3]。D-二聚体(D-Dimer, D-D)是纤维蛋白特异性降解产物,与凝血酶原时间、活化部分凝血活酶时间等凝血指标呈负相关,可反映体内纤溶系统活性[4]。调节活化正常T细胞表达和分泌因子(regulated upon activation normal T expressed and secreted, RANTES)具有趋化免疫细胞活性作用,与缺血性脑血管病发病与神经缺损程度有关,但是否与颅脑外伤患者神经缺损、预后有关仍有待探讨[5]。基于此,本研究分析探讨PLT、D-D、RANTES与颅脑外伤患者NIHSS评分的关系及预测预后价值,以期为临床了解颅脑外伤后神经缺损机制、预测预后等方面提供参考,现报道如下。
1 资料与方法
1.1一般资料 选取2018年3月至2021年2月南京大学附属金陵医院(东部战区总医院)急诊医学科收治的107例颅脑外伤患者,其中女57例,男50例,年龄18~65岁,平均(38.69±10.12)岁。(1)纳入标准:①符合颅脑外伤诊断标准[6];②入院时无急性感染类疾病;③年龄≥18岁;④近期无大型手术史。(2)排除标准:①急性肺栓塞者;②合并急性心脑血管疾病者;③伴有血液系统疾病者;④妊娠期者;⑤入院时死亡者。所有入选患者及家属对该研究内容知情,自愿签署知情同意书,且本研究通过医院伦理委员会审核(伦理审批件文号:2021DZSKT-YBB-014)。
1.2方法
1.2.1 资料收集 采用一般资料调查表收集的临床资料(包括年龄、性别、体重指数、受伤至入院时间、受伤原因、疾病类型、脑疝、多发伤等),保证数据的准确性。
1.2.2 治疗方法及预后 入院后完善头颅CT等相关检查和病情评估,根据病情给予补液、脑保护、呼吸支持等对症治疗。应用改良的Rankin量表(modified rankin scale, mRS)[7]评估预后,0~3分为预后良好,3~6分为预后不良。根据28 d预后情况分为不良组(n=29)和良好组(n=78)。
1.2.3 检测方法 入院时采集外周静脉血5 mL,行血常规检测,记录PLT水平;应用希森美康全自动血凝仪CS-5100与配套试剂检测D-D水平;应用德国Biosys多功能酶标仪与配套试剂盒检测RANTES水平。
1.3观察指标 ①比较两组年龄、性别、体重指数、受伤至入院时间、受伤原因、疾病类型、脑疝、多发伤。②比较两组PLT、D-D、RANTES和美国国立卫生研究院卒中量表(National Institute of Health stroke scale, NIHSS)评分。③分析PLT、D-D、RANTES与NIHSS评分的关系。④分析预后的相关影响因素。⑤分析PLT、D-D和RANTES预测预后的价值。

2 结果
2.1两组基线资料比较 不良组与良好组年龄、性别、体重指数、受伤至入院时间、受伤原因和疾病类型比较差异无统计学意义(P>0.05)。见表1。
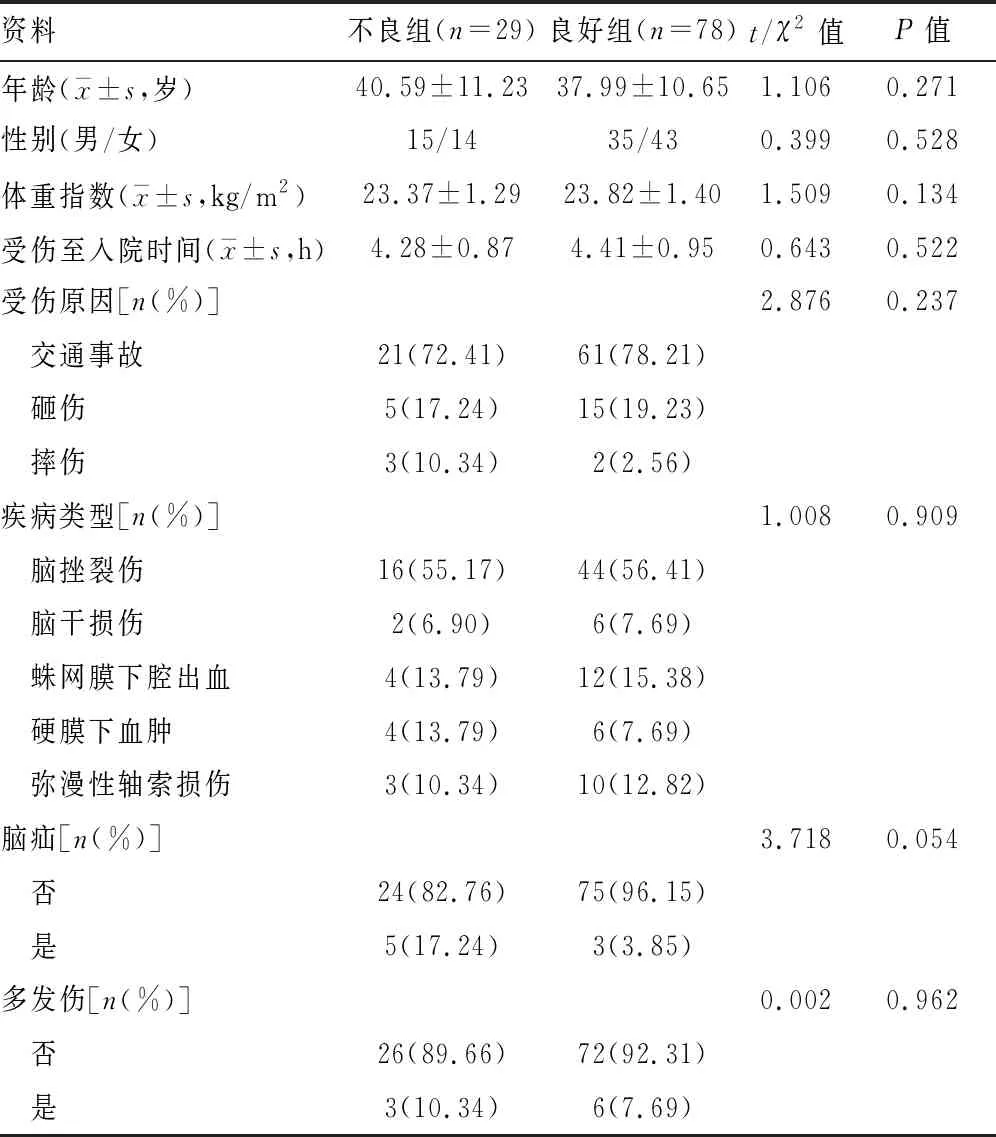
表1 两组颅脑外伤患者基线资料比较
2.2两组PLT、D-D、RANTES、NIHSS评分比较 不良组PLT低于良好组,D-D、RANTES及NIHSS评分高于良好组(P均<0.05)。见表2。

表2 两组颅脑外伤患者PLT、D-D、RANTES、NIHSS评分比较
2.3PLT、D-D、RANTES与NIHSS评分的关系 以两组PLT、D-D和RANTES为Y轴,NIHSS评分为X轴,采用Pearson分析显示,PLT与NIHSS评分呈负相关(r=-0.546,P<0.001),D-D(r=0.506,P<0.001)、RANTES(r=0.601,P<0.001)与NIHSS评分呈正相关。见图1。

注:PLT为血小板计数;D-D为D-二聚体;RANTES为调节活化正常T细胞表达和分泌因子;NIHSS为美国国立卫生研究院卒中量表评分
2.4预后的Cox回归分析 以预后情况为因变量(良好=0,不良=1),PLT、D-D和RANTES为自变量,应用Cox回归分析显示,PLT、D-D和RANTES是预后相关影响因素(P<0.05)。见表3。
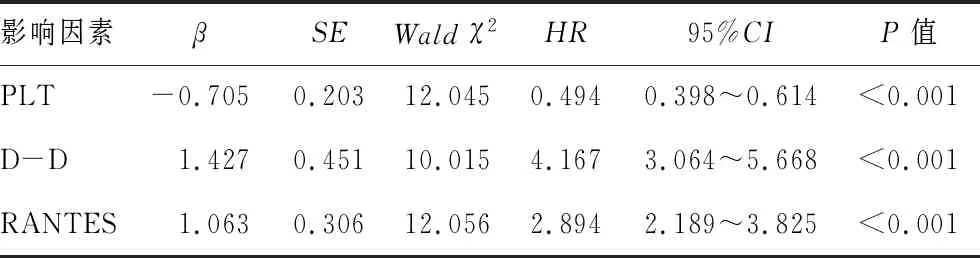
表3 颅脑外伤患者预后的Cox回归分析
2.5PLT、D-D和RANTES预测预后的ROC曲线 ROC曲线分析时,以不良组PLT、D-D及RANTES为阳性样本,以良好组PLT、D-D及RANTES为阴性样本,结果显示,PLT、D-D联合RANTES预测的AUC最大。见图2、表4。
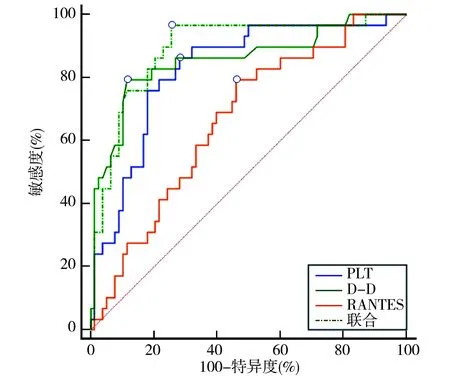
注:PLT为血小板计数;D-D为D-二聚体;RANTES为调节活化正常T细胞表达和分泌因子

表4 PLT、D-D、RANTES及其三者联合预测颅脑外伤患者预后的ROC分析结果
3 讨论
本研究以预后情况作为结局因变量,应用Cox回归分析显示,PLT、D-D、RANTES是颅脑损伤患者预后的独立相关因素,这与三个指标所代表的生理意义有关。
生理状态下,机体凝血与纤溶系统保持动态平衡。颅脑外伤后,血脑屏障受损,脑组织内丰富的外源性凝血因子进入外周循环,激活了凝血系统,使血液处于高凝状态[8]。
PLT具有保护毛细血管完整性、止血及促血管收缩等多种作用[9]。本研究显示,不良组PLT低于良好组,是预后相关影响因素。且PLT还与NIHSS评分呈负相关,表示PLT越低,患者神经功能缺损越严重。李兵等[10]报道,创伤性颅脑损伤轻度、中度、重度患者PLT依次降低,与病情严重程度相关,佐证了PLT降低是颅脑外伤患者病情加重的一个标志物。颅脑损伤后,高凝状态导致PLT被大量消耗,形成血栓,引起PLT减少,大量凝血因子消耗,呈现出血倾向,易诱发颅内出血与继发性脑损伤,从而影响患者神经缺损程度和预后[11]。可见,检测PLT不仅能评估患者神经缺损情况,还能预测预后,当PLT≤197.11×109/L时,预测预后的AUC为0.826,敏感度为86.21%,特异度为71.79%,呈现出较高的预测价值。
D-D水平升高预示着机体存在高凝状态和继发性纤维蛋白溶解亢进[12]。本研究发现,预后不良组D-D高于良好组,提示预后不良患者处于高凝状态,并产生了继发性纤溶亢进,这与既往报道[13]一致。颅脑外伤患者凝血活性增强与局部血栓形成,引起D-D升高相关,且脑组织细胞、血管内皮受到损伤后,释放大量组织因子,激活的外源性凝血系统与内源性凝血途径产生交叉,导致血栓形成,并进一步引起D-D升高[14]。同时D-D水平越高,患者NIHSS评分越高,两者呈正相关,这提示对高水平D-D患者应警惕其神经功能恶化的风险,加强监护和管理,且D-D是预后相关影响因素,具有作为预后标志物的潜质。ROC曲线分析显示,D-D预测预后的AUC为0.856,截断值为>1.26 mg/L,敏感度为79.31%,特异度为88.46%,能为临床预测颅脑外伤患者预后提供可靠的数据参考。结合本研究结果,对颅脑外伤患者应注意监测其凝血-纤溶系统功能变化,并及时根据监测结果给予对症干预,以促进病情的良好转归。
RANTES来源于胶质细胞、活化T细胞、巨噬细胞、上皮细胞及血小板等,可趋化自然杀伤细胞、T淋巴细胞、单核细胞等[15]。本研究显示,不良组RANTES高于良好组,是预后相关影响因素,提示检测RANTES能评估患者预后情况。杨欣刚等[16]报道,颅脑损伤患者RANTES与S100B水平呈正相关,可反映脑损伤程度,与本研究的RANTES与NIHSS评分呈正相关,有异曲同工之处,同时也证实RANTES还与神经功能恶化有关。结合文献[17-18]分析,RANTES能通过趋化白细胞等至神经损伤部位,对神经细胞造成免疫炎症损伤,引起神经细胞凋亡,且RANTES对白细胞介素-6、肿瘤坏死因子-α具有募集作用,能通过放大炎症反应,加重神经组织损伤,从而影响神经缺损程度与预后。因此推测,采用一定技术抑制或沉默RANTES的表达,可能有助于保护神经功能,促进预后改善,有望成为防治颅脑外伤患者病情恶化的一个新靶点。当RANTES为>280.81 ng/L时,预测预后的AUC为0.665,提示单独依赖RANTES对预后的预测效果有限,需联合其他指标。
在以上研究基础上,本研究还发现,PLT、D-D联合RANTES预测颅脑外伤患者预后的敏感度达96.55%,明显高于任何单一指标的敏感度,对预后具有较高的预测敏感度;三者联合的特异度仅次于D-D(位居第二),但其数值不足80%,说明其阴性预测价值不足,临床应用时应注意。然而PLT、D-D联合RANTES的AUC为0.890,高于单独的PLT、D-D及RANTES,提示联合检测三者预测颅脑外伤患者预后具有可靠性,可以提高预测的准确性,为临床提供可靠参考。
综上所述,PLT、D-D和RANTES与颅脑外伤患者神经缺损程度、预后有关,三者联合检测可作为预测预后的一个有效方案,为临床治疗、管理等提供客观依据。

