骨填充网袋联合椎弓根锚定经皮椎体后凸成形术治疗陈旧性椎体骨折不愈合
赵 鹏,张云庆,邓雄伟,方剑锋,刘上楼,朱云荣
陈旧性椎体骨折不愈合(Kummell病)为轻微外伤后迟发性椎体塌陷和伴有疼痛的进行性脊柱后凸畸形,严重时可伴有神经症状,在骨质疏松骨折中的发生率为7%~24%[1-2]。Kummell病非手术治疗愈合率低,微创经皮穿刺椎体成形术是其主要的治疗方法[3-5],但部分患者由于椎体壁破损及动力学不稳定常导致术中骨水泥渗漏率及术后骨水泥松动率较高[6],影响临床治疗效果。2017年2月~2019年2月,我科采用骨填充网袋联合椎弓根锚定经皮椎体后凸成形术(PKP)治疗21例Kummell病患者,临床疗效满意,报道如下。
1 材料与方法
1.1 病例资料纳入标准:① 慢性胸腰部疼痛;② 年龄≥60岁;③ CT可见有椎体裂隙征或MRI可见椎体积气、积液;④ 骨密度<-2.5 SD。本组21例(21个椎体),男8例,女13例,年龄60~92(74.4±7.2)岁。伤椎:T9椎体1例,T11椎体2例,T12椎体8例,L1椎体7例,L3椎体2例,L5椎体1例。患者均表现为腰背部疼痛症状。病程2~22个月。
1.2 术前准备行血、尿、便常规以及肝功生化、凝血功能检查,并做乙肝及感染性疾病筛查。行骨密度检查评估患者骨质疏松程度。完善伤椎X线、CT、MRI检查,了解脊柱后凸情况、椎体壁是否完整及水肿信号分布。全身麻醉患者术前戒烟并行呼吸功能锻炼,积极控制合并症;局部麻醉患者术前行俯卧位体位适应及了解术中注意事项。所有患者术前常规肌肉注射苯巴比妥钠镇静。
1.3 手术方法全身麻醉或局部麻醉。患者俯卧位于体位垫,腹部悬空。C臂机透视定位目标椎体后于椎弓根投影点外侧1.5~2.0 cm标记皮肤穿刺点及棘突连线。于双侧皮肤标记点处纵行切开约0.5 cm,C臂机透视下用骨穿刺工具经双侧椎弓根穿刺,当正位见穿刺针到达椎弓根投影内侧缘、侧位见穿刺针到达椎体后缘时,继续进入椎体后1/3处。穿刺成功后,置入导针,使用导针探查椎体内骨质硬化程度并透视确认导针位置防止穿出椎体前缘,拔出穿刺针,沿导针置入双侧工作套管于椎体后缘前方2~3 mm,拔出扩张管,椎体钻攻入椎体中部并透视确认。使用椎体扩张矫形器通过弹片扩张4~6次,每次扩张旋转30°。将骨填充网袋沿工作通道送入椎体内,透视确认网袋位置良好,然后将调制好处于拉丝早期的骨水泥在C臂机透视下通过螺旋推进器缓慢注入。当椎体内骨水泥注入满意并到达拉丝后期时释放网袋,缓慢分段拔出工作通道并同时注入骨水泥留于椎弓根内形成锚定。再次透视确认骨水泥位置及弥散情况满意后,局部切口敷贴固定。
1.4 术后处理给予唑来磷酸注射液抗骨质疏松治疗。术后24 h内佩带腰围自主下床活动,术后第2天切口换药并摄脊柱X线片复查,对发生骨水泥渗漏者行CT检查,明确渗漏是否进入椎管内并检查患者下肢肌力、感觉情况。

2 结果
患者均获得随访,时间12~24个月。手术时间30~50(41.7±6.0)min,骨水泥注入量3.5~5.8(4.9±0.5)ml,术后首次下床活动时间4~24(18.4±6.6)h。术中2例发生骨水泥渗漏,均无神经症状;术后1例发生骨水泥松动移位。疼痛VAS评分、ODI、Cobb角、椎体中线高度:术后第2天及末次随访时均较术前明显改善,差异均有统计学意义(P<0.05),见表1。末次随访时,患者均可完全负重行走,恢复日常生活。
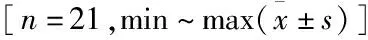
表1 不同时间点各疗效评价指标比较
典型病例见图1~5。
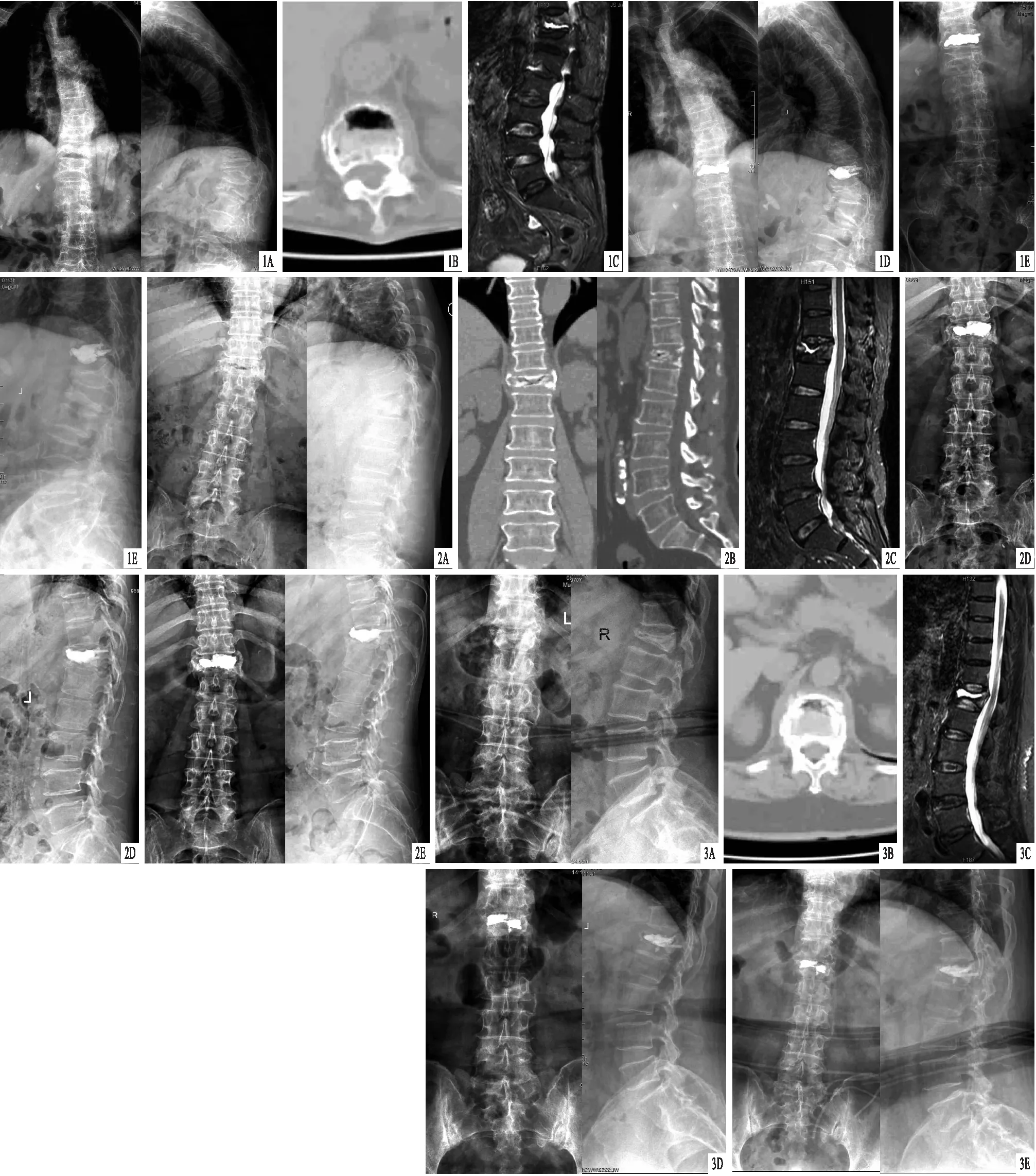
图1 患者,女,92岁,T11椎体Kummell病,采用骨填充网袋联合椎弓根锚定PKP治疗 A.术前X线片,显示T11椎体压缩性改变,可见空气裂隙征;B.术前CT,显示T11椎体内典型空气裂隙征;C.术前MRI,显示T11椎体积液;D.术后X线片,显示伤椎椎弓根内骨水泥拖尾形成锚定,骨水泥填充满意;E.术后12个月X线片,显示骨水泥位置良好 图2 患者,女,60岁,T12椎体Kummell病,采用骨填充网袋联合椎弓根锚定PKP治疗 A.术前X线片,显示T12椎体压缩性改变;B.术前CT,显示T12椎体内典型空气裂隙征;C.术前MRI,显示T12椎体积液;D.术后X线片,显示伤椎椎弓根内骨水泥拖尾形成锚定,骨水泥填充满意、无渗漏;E.术后24个月X线片,显示骨水泥位置良好 图3 患者,女,70岁,L1椎体Kummell病,采用骨填充网袋联合椎弓根锚定PKP治疗 A.术前X线片,显示L1椎体压缩改变;B.术前CT,显示L1椎体内典型空气裂隙征;C.术前MRI,显示L1椎体积液;D.术后X线片,显示伤椎椎弓根内骨水泥拖尾形成锚定,骨水泥填充满意;E.术后12个月X线片,显示骨水泥位置良好
3 讨论
3.1 Kummell病的形成机制及治疗关于Kummell病的形成机制目前尚未形成定论,但多数学者[5-7]认为这是一个多因素作用的结果,其中包括骨质疏松后微骨折导致椎体血供受损,进而导致椎体缺血坏死及生物力学失衡,综合其他因素如不适当的运动等共同导致。该病初期由于缺乏症状,患者往往疏于重视,后期通常伴有慢性腰背痛及进行性胸腰椎后凸畸形。Kummell病自愈率低,常规非手术治疗效果不佳,目前主要采用微创手术和开放手术治疗[6-7]。微创手术主要是经皮椎体成形术和PKP,开放手术包括前路融合、后路椎弓根螺钉内固定联合骨水泥填充以及前后联合入路手术等。微创手术经过多年发展已较为成熟,是治疗无神经症状Kummell病的常规术式,可达到恢复椎体稳定及缓解疼痛的效果,但骨水泥渗漏、移位等并发症发生率较高[4];同时Kummell病患者由于椎体裂隙及骨质硬化常导致PKP中骨水泥灌注量较少及弥散不佳,这可能与骨水泥较早渗漏及推注压力太低相关,当骨水泥在椎体中的锚定能力较差时就无法阻止骨折区域微动,骨折处的疼痛缓解往往不佳。
3.2 骨填充网袋的优势文献[3,8-12]报道椎体强化术治疗Kummell病骨水泥渗漏率为15.4%~55.6%。本研究利用骨填充网袋治疗,术后2例发生骨水泥渗漏,骨水泥渗漏率为2/21,明显低于文献报道。我们认为骨填充网袋可减少骨水泥渗漏的原因主要有以下两个方面:① 网袋可限制骨水泥的不规则弥散,减少早期骨水泥的渗漏,且人体内温度较室温高,骨水泥凝固加速,早期注入的骨水泥在网袋内形成“囊壁”样包裹,减少了骨水泥的渗漏;② 使用骨填充网袋可增加骨水泥注入量,Kim et al[11]认为Kummell病患者行经皮椎体成形术后疼痛缓解不佳与骨水泥注入量较少导致椎体稳定性不足有关。本组患者骨水泥注入量为3.5~5.8 ml,高于文献[12-13]报道中骨水泥注入量4.0~4.6 ml。我们增加骨水泥的注入量主要是由于使用骨水泥网袋降低了骨水泥渗漏的风险,术中操作更灵活;而且我们适当提前了骨水泥注入的时机,延长了推注骨水泥的时间窗,同时增加了骨水泥的推注压力,从而骨水泥注入量得到了提高,椎体及骨水泥的稳定性更强,疼痛缓解效果更好。
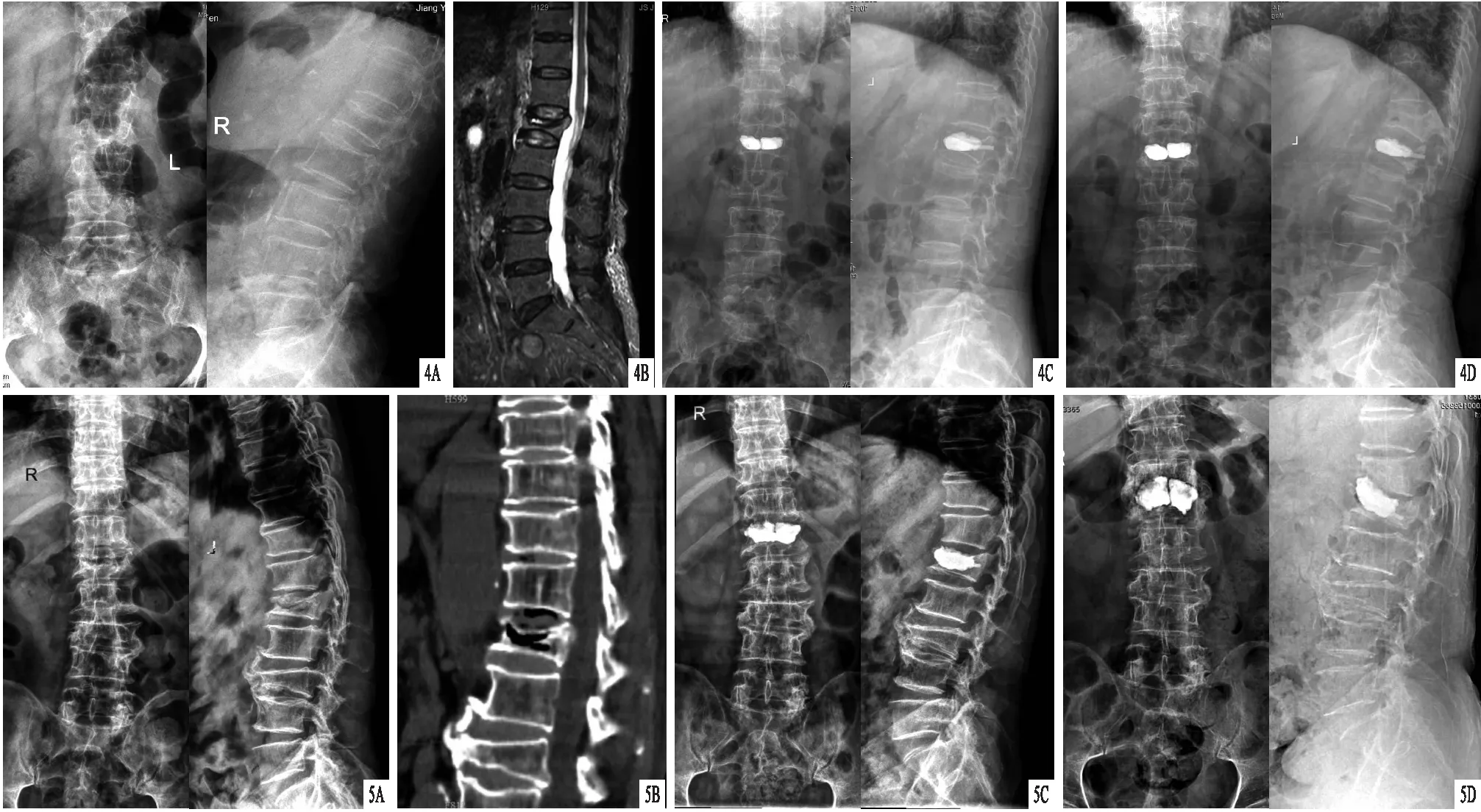
图4 患者,女,85岁,L1椎体Kummell病,采用骨填充网袋联合椎弓根锚定PKP治疗 A.术前X线片,显示L1椎体压缩性改变;B.术前MRI,显示L1椎体积液;C.术后X线片,显示伤椎椎弓根内骨水泥拖尾形成锚定,骨水泥填充满意;D.术后12个月X线片,显示骨水泥位置良好 图5 患者,男,82岁,L1椎体Kummell病,采用骨填充网袋联合椎弓根锚定PKP治疗 A.术前X线片,显示L1椎体压缩改变;B.术前CT,显示L1椎体内典型空气裂隙征;C.术后X线片,显示伤椎椎弓根内骨水泥拖尾形成锚定,骨水泥填充满意;D.术后12个月X线片,显示骨水泥向前上方移位
3.3 骨填充网袋联合椎弓根锚定的治疗体会Huang et al(2005年)通过病理研究认为,Kummell病患者椎体内裂隙骨壁形成滑膜组织,骨水泥难以弥散进入疏松骨小梁,聚集于椎体空腔内,导致骨水泥锚定性较差,容易出现骨水泥移位。文献[4]报道经皮椎体强化术治疗Kummell病的骨水泥移位率为18.8%。本研究中1例术后发生骨水泥向椎体前方移位,发生率明显低于文献报道,因此我们认为,骨填充网袋联合椎弓根锚定可增加椎体稳定性及降低骨水泥移位率,可能的原因分析如下:① 通过对后方椎弓根进行骨水泥填充来增加骨水泥与椎体锚定,增强骨水泥在椎体内的稳定性,同时骨填充网袋使骨水泥填充量增加,有利于骨水泥及椎体稳定;② 应用双侧骨填充网袋可使骨水泥在椎体内分布更加合理。Kummell病患者通常前柱压缩较多,可同时合并椎体前壁、后壁破损,为了降低骨水泥向椎管内渗漏的风险,行PKP时需将推杆偏前放置,这会影响骨水泥在中柱的分布,使骨水泥于椎体前柱中呈团块性聚集,分布不合理,导致椎体受力不均,当发生进一步塌陷后使骨水泥移位[14],而双侧骨填充网袋可交错放置,使椎体前中柱骨水泥分布更合理,术后椎体强度更加均匀,减少椎体塌陷及骨水泥移位。
- 临床骨科杂志的其它文章
- 小议股骨颈骨折分型
- 后路全髋置换术后髋关节保护体位影响脱位率吗?一项7项研究6 900例荟萃分析/CROMPTON J,OSAGIE-CLOUARD L,PATEL A//Acta Orthop,2020,91(6):687-692.
- 50岁以上膝关节晚期骨性关节炎患者全膝关节置换术比截骨术的临床效果更好,失败率更低/MIGLIORINI F,DRIESSEN A,OLIVA F,et al//J Orthop Surg Res,2020,15(1):545.
- 全膝关节置换术后关节镜治疗:不是良好的治疗措施/LOVRO L R,KANG H P,BOLIA I K,et al//J Arthroplasty,2020,35(12):3575-3580.
- 在健康状况最好的患者中,双侧同时行全膝关节置换术可能仍然不安全/WARREN J A,SIDDIQI A,KREBS V E,et al//J Bone Joint Surg Am,2021,103(4):303-311.
- 空心钉联合克氏针钢丝治疗肱骨小头伴滑车骨折

