内科急诊中抗生素的临床应用分析
蔡存彪
【摘要】目的:分析我院急診科抗生素使用情况。方法:2020年1月至2021年12月,随机选取我院急诊科患者300例作为调查者,确定抗生素相关抗生素用量及联合治疗情况。结果:抗菌药物联合使用率为45.3%,最佳使用率为88%。结论:与其他科室相比,急诊科更容易泛化。使用最广泛的药物。因此,有必要加强对医务人员抗生素使用的培训,提高技术水平,降低患者联合用药的风险。
【关键词】急诊内科;抗生素;联合用药
内科急诊作为医院最重要的科室,其患者病况涉及面广泛,且病症较杂乱。多数患者存在传染性、感染性疾病,而抗生素可以针对此类病情进行有效的抑制和治疗,其特点为见效快、作用时间长、抗菌谱广泛等,被广泛应用于临床治疗中。根据相关调查,多数医院在予以患者抗生素时,存在不合理用药情况。若抗生素应用不规范,会则提高患者其他疾病发生几率,增加治疗难度,所以需内科急诊医生合理用药。抗生素在抗病毒和抗感染方面具有重要的临床益处,因此近年来该药的疾病使用逐渐增多。特别是在抢救急诊病人和危重病人时,使用抗生素可以降低发病率,提高病人治疗后的康复率。但近年来,随着抗生素的滥用,菌群失调的患者,不仅降低了抗生素的疗效,而且增加了抗生素的使用和医疗并发症。
1 数据与方法
1.1 一般资料
2020年1月至2021年12月,随机选取我院急诊科患者300例作为研究项目。据统计,300例患者中有200例接受抗生素治疗,其中女性80例,男性120例,年龄15-88岁(51+2.2),平均持续8小时。服用抗生素的患者200例,腹泻80例,肺炎40例,急性胃炎10例,腹泻12例,严重支气管炎26例,尿道炎32例。
1.2不同疾病经验性用药的具体情况
1.2.1上呼吸道感染疾病
上呼吸道感染患者白细胞增多,不仅咳嗽,还有黄色痰。根据目前的经验,应用最广泛的药物是青霉素、大环内酯类或第一代头孢菌素等抗生素。
1.2.2 肺炎的类型
通过对材料的仔细分析和病史的编纂,发现随机选择的肺炎患者最多的是人获得性肺炎。根据患者的年龄、病史等病史信息,联动药物过敏试验结果,科学、明智地选择治疗类型。通常使用青霉素、喹诺酮类、头孢菌素类、氨基糖苷类和大环内酯类。例如,如果患者有支原体,大部分药物是大环内酯类药物,治疗时间至少为3天,以防止因抗生素快速消耗而导致疾病复发。
1.2.3 急性胃炎的类型
在医院里,大多数急性胃炎是由细菌侵袭和感染引起的,也有一些急性胃炎是由于胃黏膜屏障被破坏而引起的。在实际的医疗实践中,患者会因为突然感染而出现白细胞压力升高的情况,尽管没有已知的疾病,这类似于腹泻。药物类型实际上与急性腹泻非常相似。
1.2.4急性腹泻
由于目前在急性腹泻的患者中,是否使用抗生素仍有争议,但在实际过程中,急性腹泻患者,均予使用了抗生素,18周岁及以上的,大多使用喹诺酮类抗生素,18周岁以下的,大多使用头孢菌素类抗生素。
1.2.5急性尿道炎
急性尿道炎患者,大多首选喹诺酮类抗生素,但对孕产妇及18周岁以下患者,则首选头孢菌素类抗生素。
1.2.6 慢性支气管炎的急性发作
超重患者的明显症状是咳嗽、咳痰、气喘,以及白细胞增多。通常辅以头孢菌素、青霉素、喹诺酮类、大环内酯类、氨基糖苷类等抗生素。需要注意的是,支气管炎患者会复发,这就是为什么抗生素的使用更频繁,从而减轻治疗压力的原因。在随机选择的胸部急性加重患者中,25 名患者接受了双重抗生素治疗,1名患者甚至接受了三种治疗。
2 结果
2.1 产品精度的判断
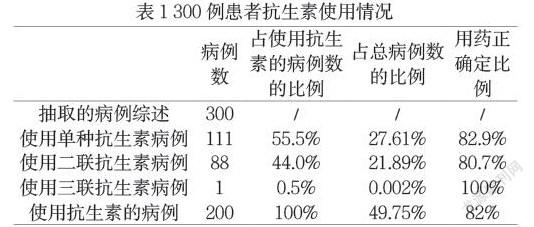
对 200 名使用抗生素的患者进行了剂量给药和药物暴露测试。比较医生的经验与病原体鉴定和实验室检测结果的相关性。见表1。
2.2对200例使用抗生素的病例进行临床资料分析
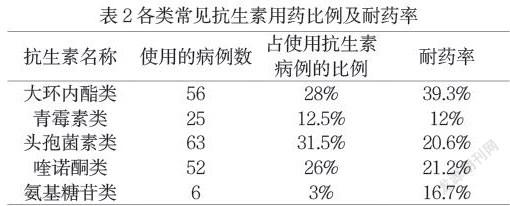
结果显示,111例(55.5%)使用单种抗生素,88例(44.0%)使用二联抗生素,1例(0.5%)使用三联抗生素,准确治疗率分别为82.9%、80.7%和100%。就使用的抗生素种类而言,大环内酯类为28%,青霉素为12.5%,头孢菌素类为31.5%,喹诺酮类为26%,氨基糖苷类为16.7%。见表2。
3 讨论
急诊内科患者使用抗生素进行治疗,不仅可有效灭杀细菌,还可对体内霉菌、衣原体等致病微生物进行抑制,降低其对机体的侵袭。近年来抗生素种类的增多,应用范围的扩宽,临床抗生素耐用率也逐年升高,不仅增加体内耐药菌的产生,提高药物服用剂量,还增加临床疾病治疗效果。
抗生素合理使用对治疗感染、抗菌有极高价值,但若过量使用便会对体内有益菌的生长产生抑制,影响肠道菌群,诱发其他类型疾病。故临床需加强对抗生素使用的调节,若临床不明确抗生素具体效果,可进行药敏实验为临床治疗提供参考,降低抗生素使用的盲目性。若患者病情较急,临床医师可根据自身经验选择抗生素进行使用,但在选择时需以抗菌谱窄有前提,并加强对剂量的调节,避免诱发不良反应。临床医师经验对抗生素使用合理性有显著影响,故需加强临床培训,提高医师对抗生素使用的掌握情况,降低抗生素耐药性 。本次研究中,抗生素单一使用58.33%,高于二联38.10%、三联抗生素使用率 3.57%,抗生素注射剂 92.85%,且头孢菌素类耐药率60.00%、青霉素类耐药率 86.67%,高于喹诺酮类耐药率23.33%、大环内酯类耐药率25.71%,该研究结果与王旨等相似性较高,王旨研究抗生素在急诊内科使用率较高,且头孢菌素、青霉素类耐药性较高,这与本次研究一致。
如前文所述, 基于抗生素作用于感染类疾病的显著有优势, 抗生素的应用范围广泛, 其中以内科急诊为典型, 另一方面, 临床上抗生素的不合理使用或者滥用现象仍然比较严重, 对于患者的健康安全威胁严重, 同时容易导致药物的浪费。尤其是在急诊内科中, 在面对各类病菌的感染, 如果使用抗生素不当, 可能出现不良反应或者耐药性的疾病等。
抗生素使用不當具体原因如下: 部分临床医师仅按照药品使用说明书或相关资料指导用量开具处方, 未根据使用者具体情况进行适当增减, 如患者年龄 (高龄、儿童均应酌情减量) 、病情 ( 病情较重者可适当增量) 等; 临床医师进行抗生素药物的使用时, 不重视进行致病菌的检测以及进一步的耐药性实验, 仅仅依靠以往的临床经验进行用药, 缺乏科学性。未遵守国家出台的《抗菌药物临床应用指导原则》等相应抗生素使用控制政策开具抗生素相关处方; 部分医师单纯认为联合用药、长期用药对疾病的治疗效果一定大于单独用药, 因此所开具的抗生素处方多为联合用药或大处方, 不但对疾病治疗效果未起到任何推动作用, 反而促进抗生素滥用及耐药性发生; 部分工作人员由于个人利益私自安排患者使用部分抗生素药物; 部分患者由于不了解病情及抗生素使用方法, 医师出于维护良好医患关系的前提, 盲目同意患者对抗生素使用相关需求。
研究表明, 抗生素不合理使用会对患者的健康造成不同程度的危害, 严重者将会出现致死, 致残等, 因此, 临床需要严格重视抗生素的合理使用, 具体的不良后果如下所述: 降低患者的白细胞数量或者血小板数量, 影响患者的血小板功能, 从而导致患者出现出血等症状导; 导致患者出现过敏反应, 其表现为皮疹, 发热等; 导致患者出现失明, 脑病等严重的神经系统疾病; 出现机体各组织器官病变, 常见肝脏、肾脏、心脏、肺部、胃肠道等部位; 提高致病菌的耐药性, 降低药物的治疗敏感性; 增加患者合并其他感染几率。
综上所述,我院急诊科抗生素使用率较高,具体情况较为合理,但头孢菌素类和青霉素类仍具有较高的耐药性。因此,在临床使用过程中,有必要加强对其使用的规范,避免抗生素的持久性,提高临床治疗效果,同时减少不良反应。所以,我们应当提高医师业务水平,加强抗生素知识的培训,尽量避免联合使用抗生素,提高抗生素使用正确率,这样可有减少和延缓耐药的发生,降低联合用药造成的毒副作用,最大程度避免治疗给患者带来的各种不良反应。
参考文献:
[1] 郑剑峰. 抗生素在急诊内科中的临床应用情况分析[J]. 按摩与康复医学, 2012, 3(32):2.
[2] 徐腾达, 于学忠. 急诊科抗生素应用[J]. 中国急救医学, 2000, 20(3):4.
[3] 伏军贤, 刘丹平. 急诊内科感染症的抗生素临床应用及进展[C]// 亚太急危重症学术大会. 2005.

