肺结核合并糖尿病与单纯肺结核患者流行特征对比分析
徐静 罗萍 贺晓新
结核病与糖尿病二者相互影响[1],糖尿病患者是发生结核病的高危人群,而活动性结核病作为感染因素又可加重糖尿病[2],结核病与糖尿病共病流行已成为重大公共卫生问题。本研究将2014—2021年北京市疾病预防控制中心结核门诊部收治的肺结核合并糖尿病患者的流行病学特征与同期单纯肺结核患者进行对比分析,为肺结核与糖尿病共病防治提供依据。
资料和方法
一、研究对象
通过《中国疾病预防控制信息系统》的子系统《结核病信息管理系统》收集2014年1月1日至2021年12月31日北京市疾病预防控制中心结核门诊部登记治疗的活动性肺结核患者(2100例)资料,包括性别、年龄、治疗分类、发现方式、病原学检查结果、就诊及确诊延迟情况、利福平耐药、治疗效果与转归等情况。将2100例患者依据是否合并糖尿病分为两组,包括肺结核合并糖尿病组261例以及单纯肺结核组1839例。
因《WS 196—2017结核病分类》[3]于2018年5月 1日实施后,将结核性胸膜炎包含在肺结核分类中,为保证前后数据的一致性,本研究纳入对象均包括结核性胸膜炎患者。
二、纳入和排除标准
1.纳入标准:(1)年龄≥14岁;(2)符合《WS 288—2017肺结核诊断》[4]中的肺结核诊断标准;(3)符合《中国2型糖尿病防治指南(2020年版)》中糖尿病诊断标准[5]:典型糖尿病症状(多饮、多食、多尿、体质量减轻)加上随机血糖≥11.1 mmol/L,或加上空腹血糖≥7.0 mmol/L,或加上葡萄糖负荷后2 h血糖≥11.1 mmol/L,或加上糖化血红蛋白≥6.5%,无糖尿病典型症状者,需改日复查确认。
2.排除标准:诊断变更排除肺结核患者。
三、研究方法
采用描述性方法,将2014—2021年北京市疾病预防控制中心结核门诊登记治疗的261例肺结核合并糖尿病患者与同期1839例单纯肺结核患者的流行病学特征进行对比分析,包括性别、年龄、治疗分类、发现方式、病原学阳性率、涂阳率、培阳率、利福平耐药率、2个月末痰涂片阴转率、治疗成功率、就诊及确诊延迟率、就诊及确诊时间间隔。
四、相关定义
1.病原学阳性:分枝杆菌涂片抗酸染色、培养或分子生物学检测任一阳性者。无病原学结果:未接受过任何一种结核分枝杆菌相关病原学检测者。
2.就诊延迟:患者从出现症状至首次就诊于医疗机构的时间间隔>14 d。确诊延迟:患者从首次就诊至确诊的时间间隔>14 d。
五、统计学处理
通过Excel 2016软件录入数据信息,采用R 4.0.3软件进行统计学分析。计数资料以“百分率或构成比(%)”描述,组间差异的比较采用χ2检验,计数资料随年度变化趋势比较采用Cochran-Armitage 趋势性检验;计量资料呈偏态分布,以“中位数(四分位数)[M(Q1,Q3)]”描述,采用Mann-WhitneyU检验,以P<0.05为差异有统计学意义。
结 果
一、肺结核合并糖尿病患者的基本情况
2014—2021年,北京市疾病预防控制中心结核门诊登记治疗肺结核患者共计2100例,其中肺结核合并糖尿病261例,占12.43%,其占比呈逐年上升趋势(χ2=3.419,P<0.01)。见表1。
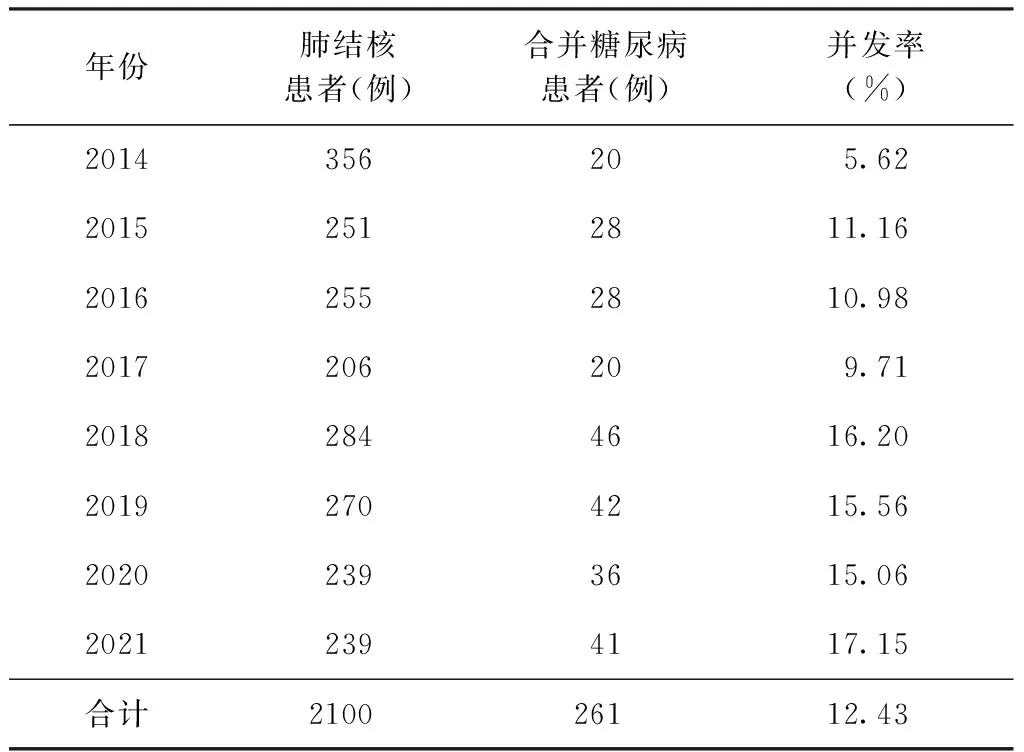
表1 2014—2021年肺结核合并糖尿病患者占比情况
二、两组患者流行病学特征对比
两组患者在性别构成、年龄分布、治疗分类、发现方式方面,差异均有统计学意义。肺结核合并糖尿病患者年龄≥60岁组占比最高,而单纯肺结核患者18~44岁组占比最高。见表2。
肺结核合并糖尿病患者的病原学阳性率、涂阳率和培阳率均高于单纯肺结核患者,差异均有统计学意义,2个月末痰涂片阴转率和治疗成功率均低于单纯肺结核患者。两组患者利福平耐药率差异无统计学意义。见表2。
肺结核合并糖尿病患者的就诊延迟率、就诊时间均高于单纯肺结核患者;确诊延迟率、确诊时间两组比较差异均无统计学意义。见表2。
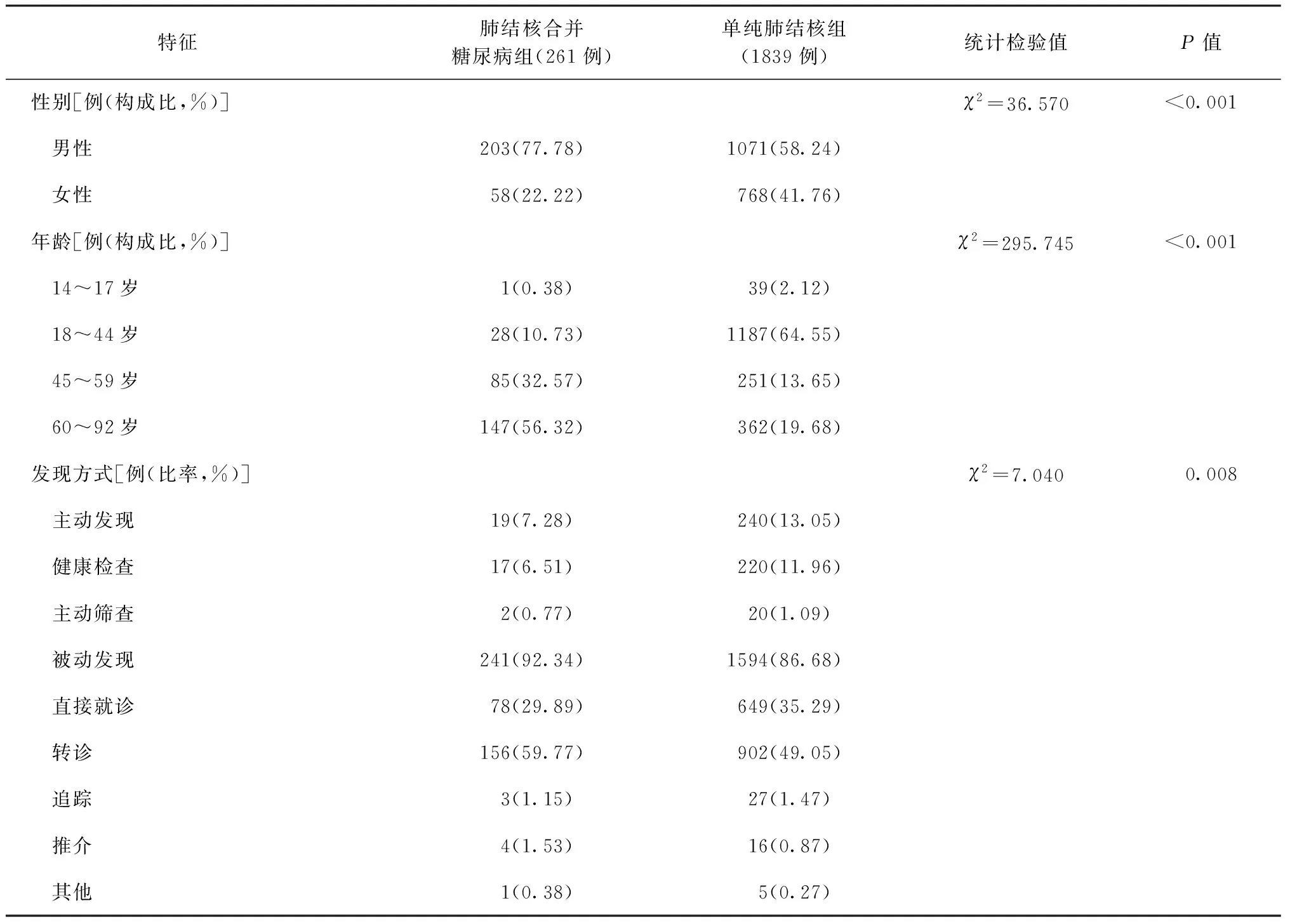
表2 不同特征在两组患者中的分布情况
肺结核合并糖尿病患者中,发生就诊延迟者(138例)的就诊时间为51(30,100) d,未发生就诊延迟者(123例)的就诊时间为1(0,6) d。发生确诊延迟者(85例)的确诊时间为42(24,68) d,未发生确诊延迟者(176例)的确诊时间为3(0,7) d。
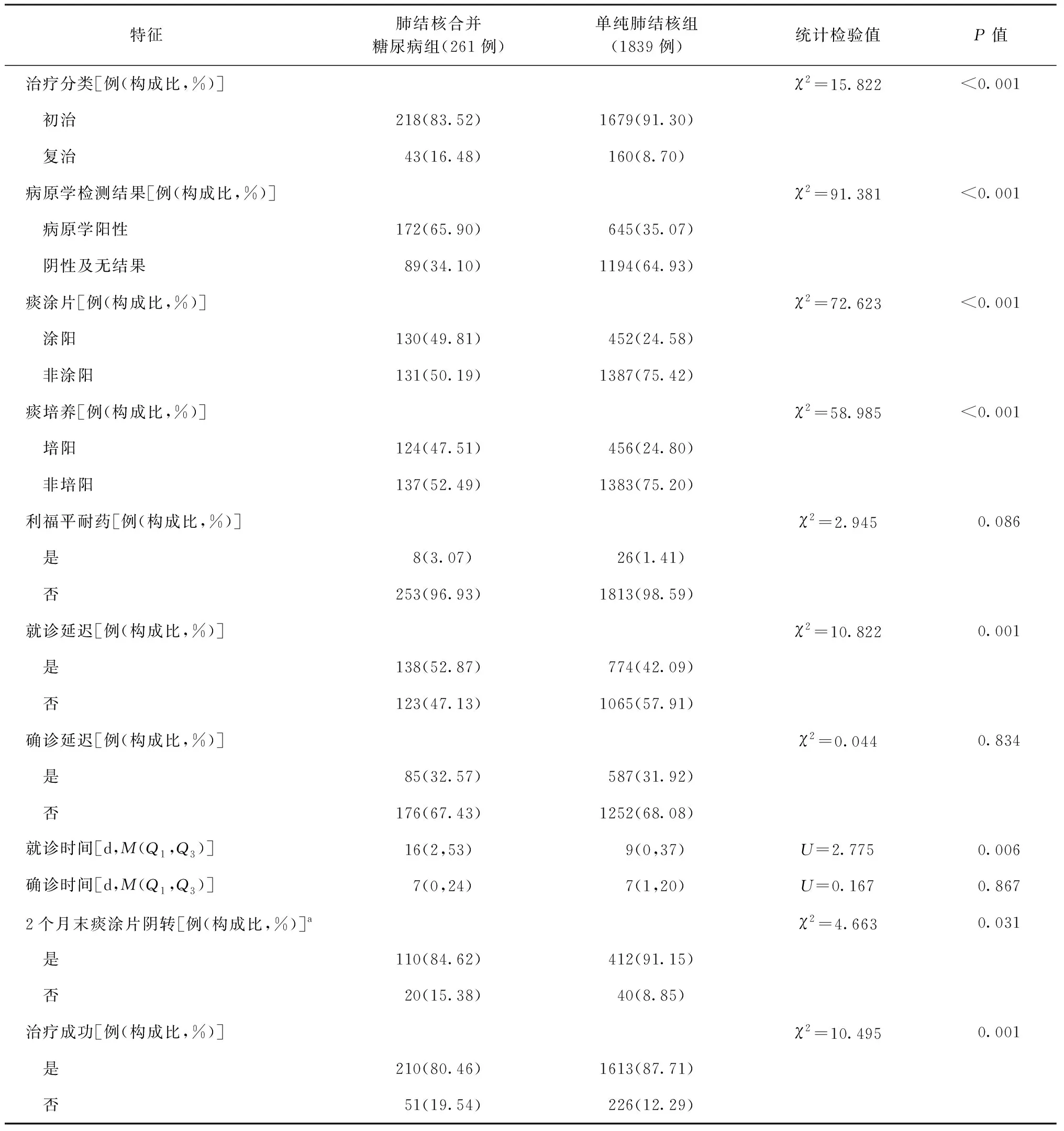
续表2
讨 论
我国不仅是结核病高负担国家之一,也是糖尿病患病率增长最快的国家之一[6-8],糖尿病并发结核病已成为临床常见的共患疾病[9]。Workneh等[10]研究表明,约16%的结核病患者并发糖尿病。本研究也显示近8年北京市疾病预防控制中心结核门诊部收治的肺结核合并糖尿病患者的占比逐年上升,提示加强肺结核和糖尿病共病的防治刻不容缓。
糖尿病患者发生结核病的危险因素包括:男性、高龄、城市居住、既往结核病史、吸烟、既往高血糖史等[9]。本研究也显示与单纯肺结核患者相比,肺结核合并糖尿病患者男性明显多于女性,年龄以60岁以上老年人为主,且复治比例更高,提示应重视男性、高龄糖尿病患者的肺结核筛查和随访,特别是既往有结核病病史者。
本研究显示,肺结核合并糖尿病患者的主动发现比率明显低于单纯肺结核患者,提示应重视共病患者的主动发现工作,特别是双向主动筛查。我国2021年发布的《结核病与糖尿病共病的治疗管理专家共识》[9]中强调要重视二者的双向筛查。目前国内对结核病患者进行糖尿病筛查比较重视,但在普通糖尿病患者中常规筛查肺结核,其性价比仍有争议。Lin等[11]报告在中国5个糖尿病门诊进行为期7个月的结核病筛查,发现糖尿病患者结核病的发病率(774/10万~804/10万)远高于普通人群,认为在糖尿病人群中常规筛查结核病十分必要。汪娟等[12]对2014—2015年上海市徐汇区的糖尿病患者通过影像学主动筛查后研究认为,在糖尿病患者中大范围的影像学主动筛查性价比不高。曾剑锋等[13]研究认为住院糖尿病患者活动性结核病检出率高,有必要对各种原因住院的糖尿病患者进行结核病主动筛查。关于两病的双向筛查目前北京地区还缺乏成本-效益分析,尚需进一步研究提供更为精确的数学和经济模型评估报告。
本研究显示,肺结核合并糖尿病患者的病原学阳性率明显高于单纯肺结核患者,而2个月末痰涂片阴转率和治疗成功率均低于单纯肺结核患者,与既往诸多研究结论一致[14-16],提示肺结核-糖尿病共病患者传染危险性更高,预后更差。有研究表明,糖尿病可能是通过抑制固有免疫及适应性免疫机制来降低宿主的免疫保护效应,从而导致肺结核患者的不良转归,包括较严重的临床症状,从而增加疾病的传播、复发、治疗失败及死亡风险[17-18],但良好的血糖控制有利于结核病的转归[19]。因此,对共病患者应积极采取整合医学模式,坚持多学科合作,优化治疗管理,改善预后。
既往大部分研究提示糖尿病提高了耐药肺结核的发病率[20]。格鲁吉亚的一项研究提示肺结核合并糖尿病患者中原发耐多药结核病发病风险增加[21]。孟加拉国的一项研究也肯定了合并糖尿病的结核病患者中耐多药结核病发病率增加[22]。Mehta等[23]横断面调查发现糖尿病使肺结核患者耐利福平的风险增加近2倍。也有研究认为,糖尿病对耐药肺结核的发病率没有影响[24]。本研究显示两组患者利福平耐药率差异无统计学意义,考虑可能与研究方法、研究对象、样本量大小、血糖控制水平不同等有关。
本研究显示,与单纯肺结核患者相比,肺结核合并糖尿病患者就诊延迟情况更为严重,与上海市徐汇区研究结论一致[25]。原因考虑:一是肺结核合并糖尿病患者以60岁以上老年人为主,老年患者对疾病认知不足,年龄大、合并多种疾病行动不便,恐惧、讳疾忌医等精神心理负担重,未能及时就诊。二是糖尿病患者常合并高血压、冠心病、慢性阻塞性肺疾病等多种慢性疾病,部分患者发生肺结核后临床表现不典型,易被合并疾病所掩盖,客观上造成就诊延迟。三是部分患者可能因糖尿病及合并症长期治疗,经济负担较重,推迟就诊。本研究还显示,合并糖尿病患者中,发生就诊延迟者的就诊时间[51(30,100) d]是未发生就诊延迟者就诊时间[1(0,6) d]的51倍,提示缩短就诊延迟时间对于减少总体就诊时间有重要意义。
综上,肺结核合并糖尿病患者具有病原学阳性率高、复治比例高、就诊延迟率高、就诊时间间隔长、主动发现率低、痰涂片阴转率低和治疗成功率低的特点。应加大肺结核-糖尿病共病的宣传力度,提高肺结核和糖尿病患者的双向防病治病意识。整合结核病定点医疗机构与综合医疗机构的优质医疗资源,设立肺结核-糖尿病共病门诊,为共病患者提供更全面精准的诊疗服务。另外,要适当增加老年糖尿病患者的肺结核筛查频次,必要时开辟绿色通道,减免费用,减少发现和诊断延迟。
本研究的局限性:(1)本研究为单中心研究结果,不能完全代表北京市及我国整体情况。(2)未能对比分析两组患者的临床症状、影像学表现、药物不良反应及血糖控制水平对预后的影响等。
利益冲突所有作者均声明不存在利益冲突
作者贡献徐静:论文撰写、数据整理、统计分析;罗萍、贺晓新:研究指导、论文修改

