腰椎间盘退变与腰椎旁肌肉减少症之间的关系探讨
耿健 黄朋举 程晓光
腰椎间盘退变 ( lumbar disc degeneration,LDD ) 和腰椎脊柱旁肌疾病经常同时发生。LDD 是腰痛最常见的病因之一。随着人口老龄化,慢性腰痛已逐渐成为导致患者发生病态、活动受限、残疾和经济损失的主要原因之一。肌肉质量和肌肉力量的逐渐下降是衰老过程的主要特点,由 Ⅱ 型肌纤维向 Ⅰ 型肌纤维过渡导致的乳酸积聚也可诱发腰痛。分析指出,男性椎间盘退变组的肌少症发生率明显高于椎间盘非退变组。而且脊柱是人体的中心,与患者的平衡和姿态密切相关。因此,腰椎旁肌肌少症作为脊柱退变的原因需要重新受到关注。腰椎间盘和椎旁肌肉的关系与骨组织和肌肉组织的关系相似,因为它们不仅表面相邻,而且在分子和代谢上也是相互联系的。然而,关于椎旁肌减少症与 LDD 关系的研究较少,结论也存在争议。一些研究表明,腰椎旁肌肉萎缩和 LDD都与较差的预后、不断增加的发病率、病死率和社会经济负担有关。
一、腰椎间盘及其退变简介
解剖上,正常椎间盘大致可分为以下三个区域:( 1 )髓核 ( nucleus pulposus,NP ),由 Ⅱ 型胶原和糖胺聚糖( glycosaminoglycan,GAG ) 组成,呈凝胶状。髓核细胞是高度水化的,它决定了脊柱的力量和灵活性。这些蛋白多糖对保持椎间盘核心的水分是必要的。( 2 ) 纤维环( anulus fibrosus,AF ),是围绕髓核的多层纤维组织。与髓核不同的是,纤维环是高度组织化的,主要由 Ⅰ 型胶原蛋白堆积而成。纤维环作用是从髓核传递应力,保持椎间盘的完整性,以及避免其在弯曲、伸展和扭转过程中受到损坏。( 3 ) 终板 ( endplate,EP ),是包裹椎体上、下界的两个透明软骨,其主要作用是通过自身孔隙将营养物质从椎体渗透到椎间盘。椎间盘的主要功能是连接上下两个椎体,从脊柱上吸收机械应力,并使椎体间有一定活动度。
LDD 是引起腰痛和各种退行性脊柱疾病,包括腰椎间盘突出症、腰椎管狭窄症、退行性脊柱侧弯的主要原因之一。椎间盘退变的发病机制复杂,涉及多种因素的相互作用。原因概括如下两点:( 1 ) 成人椎间盘是体内最大的无血管结构,椎间盘最外围细胞距离最近的血液供应大约6~8 mm。( 2 ) 椎间盘退变包含宏观上的纤维环裂隙和( 或 ) 终板缺损,以及微观上的变化包括维持水分的 GAG分子的加速丢失、新生血管伴随的痛觉敏感神经的长入无血供组织、细胞聚集以及基质降解酶的上调。痛觉敏感神经的内生与神经生长因子 ( nerve growth factor,NGF ) 相关,NGF 常常由相邻椎体内生至椎间盘的血管产生。血管内皮生长因子 ( vascular endothelial growth factor,VEGF ) 主要通过血管内皮生长因子受体-2 ( vascular endothelial growth factor receptor-2,VEGFR-2 ) 诱导椎间盘细胞炎症和分解信号通路,通过 VEGFR-1 激活诱导疼痛通路,参与椎间盘退变的病理进程。在一个椎间盘损伤小鼠模型实验中,Qiu 等和 Hirata 等证明,小鼠中VEGFR-1 / Flt-1 信号通路的缺失导致了腰痛的不敏感。此前也有学者证实结缔组织生长因子 ( connective tissue growth factor,CTGF ) 在血管生成中起关键作用,CTGF 的表达与椎间盘变性的程度有关。LDD 的程度分级主要依赖于 Pfirrmann 分级系统 ( 图 1 )。LDD 发生率依次为:L>L~S> L> L> L。

二、腰椎旁肌及肌少症简介
腰椎旁肌 ( 图 2) 可以维持躯干的正常姿势,维持关节稳定,在运动过程中保护椎间盘和椎小关节。尽管在解剖学和生物力学已经证明多裂肌 ( multifidus muscle,MF ) 对维持腰椎的稳定最重要,但其它椎旁肌肉 [ 即竖脊肌 ( erector spinae,ES )、腰大肌 ( psoas,PS ) 和腰方肌( quadratus lumborum,QL ) ]也都是维持腰椎的稳定不可缺少的。多裂孔肌的作用是维持躯干的直立姿势并使躯干外展和旋转。腰大肌是脊柱最重要的屈肌,是躯干和下肢之间的主要连接。虽然竖脊肌在脊柱生物力学中的作用尚不确定,但其主要功能是脊柱背伸。腰方肌可实现侧屈。
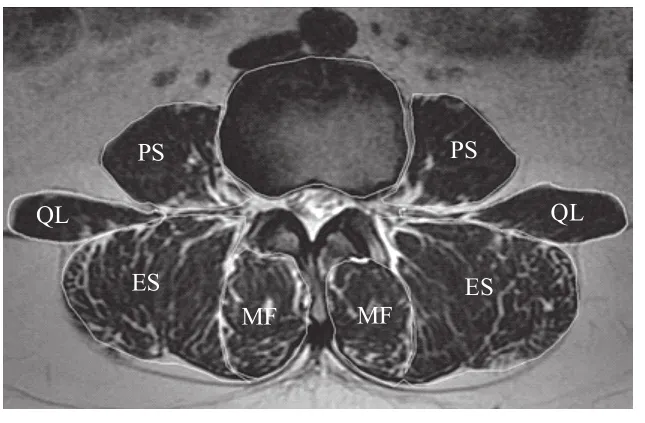
图2 腰椎旁肌 T2WI 示意图 ( MF:多裂孔肌;ES:竖脊肌;PS:腰大肌;QL:腰方肌 )Fig.2 Diagram of lumbar paraspinal muscles in the T2 weighted MRI ( MF: Multifidus muscle; ES: Erector spinae; PS: Psoas; QL:Quadratus lumborum )
肌少症 ( sarcopenia,来源于希腊语 poverty of flesh)是一种以骨骼肌质量和力量广泛性、渐进性丧失为特征的综合征,可导致肌肉功能下降、生存质量降低及跌倒与死亡等不良事件风险增加。组织学上,肌少症的发生机制是随着年老肌纤维由 Ⅱ 型向 Ⅰ 型转变,同时肌内和肌间脂肪浸润,Ⅱ 型纤维卫星细胞数量减少。与年龄相关的骨骼肌变化是复杂的,主要特征是肌纤维萎缩和坏死,收缩装置损坏、细胞外基质成分变化和神经肌肉连接受损,从而导致肌肉的衰老和功能上去神经支配。在一项老年小鼠肌肉实验中,Chai 等观察到,在小鼠29 个月时 ( 相当于人类 60~80 岁以上 ),突触前神经终末组织紊乱,施万细胞组织紊乱、变薄、仅部分覆盖终板,但 a-运动神经元并未丢失。病理生理学上,蛋白质合成的净增加和 ( 或 ) 蛋白质降解的净减少会导致肌肉肥大,而蛋白质合成的净减少和 ( 或 ) 蛋白质降解的净增加会导致肌萎缩。最近一项在脊柱旁肌少症的三级多元回归研究中指出:( 1 ) 脊柱旁肌萎缩在男性更为明显;( 2 ) 竖脊肌和腰方肌在正常老化过程中退变和肌肉老化更明显;( 3 )健康老年人腰脊椎旁肌肉的萎缩并不影响腰椎水平的调节效应,提示脂肪浸润增加比肌肉尺寸减少对健康的影响更显著。
脊旁肌减少症的诊断存在争议。目前利用骨骼肌肌量的测量来定义肌肉减少,主要是基于四肢肌肉质量的总和。虽然双能 X 线吸收仪 ( dual X-ray absorptiometry,DXA ) 等具有实用、廉价和辐射暴露较少特点已被用于测量四肢骨骼肌质量 ( appendicular skeletal muscle mass,ASM ),但评估椎旁肌肉仍然需要使用脊柱 CT 或 MRI。先前曾有学者建议使用左右腰椎椎旁肌之间的间隙深度作为评估椎旁肌退行性变的简单指标。然而,皮下脂肪厚度和腰椎角度对结果的影响没有被分析。所以对椎旁肌肌量的评价目前还需要进一步研究。
三、LDD 与椎旁肌减少症的关系
1. 脊柱 - 骨盆参数是腰椎旁肌肉与 LDD 联系的桥梁:退变不仅发生在骨骼和椎间盘,也发生在肌肉。先前的研究已经表明,椎旁肌萎缩对脊柱序列有重要影响,而脊柱的矢状位序列和腰椎曲度被认为是影响椎间盘负荷和压力的重要指标。从力学角度来看,肌肉主要影响脊柱力学特性,从而影响椎间盘退变。
( 1 ) 椎旁肌影响脊柱 - 骨盆参数:椎旁肌肉变化导致脊柱 - 骨盆参数 ( 图 3 ) 的变化。2017 年,Eguch 等报道老年退行性腰椎侧凸患者骨骼肌减少的发生率高于同龄无脊柱侧凸的对照组,表明骨骼肌减少与脊柱侧凸有关,骨骼肌肌量减少可能促进脊柱畸形的形成。虽然在该研究中使用骨骼肌质量指数 [ skeletal muscle mass index,SMI;lean mass ( kg ) / height ( m )]进行肌肉定量评估,但研究表明腰大肌横断面积 ( cross-sectional area,CSA ) ( L椎间盘层面 ) 与全身骨骼肌量 ( skeletal muscle mass,SMM )之间存在较强的相关性 (= 0.739 )。

图3 脊柱骨盆参数示意图 ( TK:胸椎后凸角;LL:腰椎前凸角;SVA:矢状垂直轴;SS:骶骨倾斜角;PI:骨盆入射角;PT:骨盆前倾角 )Fig.3 Diagram of spino-pelvic parameters ( TK: Thoracic kyphosis;LL: Lumbar lordosis; SVA: Sagittal vertical axis; SS: Sacral slope; PI:Pelvic incidence; PT: Pelvic tilt )
在一项横断面研究中,研究人员发现老年人腰椎旁肌肉肌量下降和脂肪变性与矢状垂直轴 ( sagittal vertical axis,SVA ) 和骨盆倾斜角 ( pelvic tilt,PT ) 增加密切相关,同时也与腰椎前凸角 ( lumbar lordosis,LL ) 和骶骨倾斜角 ( sacral slope,SS ) 减小关系密切,并且在多变量分析中提示肌少症与体质量指数 ( body mass index,BMI ) (=0.756,= 0.037 )、SVA (= 1.051,= 0.031 ) 和肌肉功能性横截面积 ( functional cross-sectional area,FCSA )(= 0.995,= 0.012 ) 均有关联。这意味着脊柱 - 盆腔参数与肌少症有关。在一项研究中,研究人员注意到腰椎参数是如何随肌肉变化的:对于多裂孔肌,L脊髓水平的相对横截面积 ( relative cross-sectional area,RCSA ) 与SVA 呈负相关;脊髓 L和 L水平的 RCSA 与胸椎后凸角 ( thoracic kyphosis,TK ) 呈负相关;脊髓 L水平的RCSA 与 LL 呈正相关;脊髓 L和 L~S水平的 RCSA与胸腰椎后凸角 ( thoracolumbar kyphosis,TLK ) 呈负相关。对于竖脊肌,L脊柱水平的 RCSA 与 PI 呈正相关;脊髓 L水平的 RCSA 与 SS 呈正相关。然而对于 PS,任何脊柱水平的 RCSA 均未发现与脊柱 - 骨盆参数相关( 图 4 )。退行性腰椎后凸畸形的患者 L和 L节段竖脊肌和多裂肌的腰肌强度低于健康志愿者。2019 年,Sun等报道在上腰段凹侧多裂肌萎缩 ( lumbar multifidus muscle atrophy,LMA ) 与冠状纵轴 ( coronal vertical axis,CVA ) 呈正相关 (= 0.028 );凸侧 LMA 与 CVA 呈负相关(= 0.012 )。更确切地说,不同程度的背部肌肉退变可能伴随不同程度的脊柱畸形。

图4 脊柱 - 骨盆参数与腰椎旁肌肉和椎间盘退变。随着腰背部肌肉的 RCSA 减小和 FI 的增加,会导致脊柱 - 骨盆参数的改变 ( 包括 SVA、TK / TLK 和 PT 的增加以及 LL、PI 和 SS 的减小 ),进而引起或加重 LDD ( RCSA:相对横截面积;FI:肌肉脂肪浸润;SVA:矢状垂直轴;TK:胸椎后凸角;TLK:胸腰椎后凸角;LL:腰椎前凸角;PI:骨盆入射角;SS:骶骨倾斜角;PT:骨盆前倾角;LDD:腰椎间盘退变 )Fig.4 Spino-pelvic parameters associated with degeneration of the lumbar paraspinal muscles and intervertebral disc. Changes in spinopelvic parameters ( including the increase of SVA, TK / TLK, and PT, and the decrease of LL, PI, and SS ) aggravated LDD, resulting from the decrease of RCSA and the increase of FI in the lumbar paraspinal muscles ( RCSA: Relative cross-sectional area; FI: Fat infiltration; SVA: Sagittal vertical axis; TK: Thoracic kyphosis; TLK:Thoracolumbar kyphosis; LL: Lumbar lordosis; PI: Pelvic incidence;SS: Sacral slope; PT: Pelvic tilt; LDD: Lumbar intervertebral disc degeneration )
( 2 ) 脊柱 - 骨盆参数影响椎间盘:脊柱参数对椎间盘退变的影响也是显著的。2016年,Abu-Leil 等报道,患有退行性脊椎前移 ( degenerative spondylolisthesis,DS ) 的女性椎间盘更薄,更多的脊柱后凸畸形发生在上腰段、较少的脊柱前凸畸形发生在下腰段;而患有 DS 的男性,只有发生 L椎体楔形变的较对照组脊柱前凸畸形的发生率更高。在 2014 年的一项动物研究中,研究人员表示,相邻椎体畸形的椎间盘比不相邻的退变有更高的退行性变等级。Imagama 等提出,低 PI、低 LL 是腰椎骨赘形成和椎间盘退变的重要危险因素。同样的,一项横断面研究比较了脊柱矢状位亚型之间的关系,根据全景放射照相法的 Roussoul 分类将脊柱分为不同的亚型,根据 MRI 信号强度的 Pfirrmann 分型将椎间盘退变分为 5 个不同亚型。此项研究指出 Roussoul 分型 Ⅰ 型的椎间盘退变程度主要在 L处加剧,因为 L~S节段过伸导致远端腰椎间盘受压更高;Roussoul 分型 Ⅱ 型 DD 集中在 L和 L节段,由于胸腰椎交界处矢状曲率较小,导致上腰椎椎间盘承受较大的负荷;Roussoul 分型 Ⅲ 型椎间盘退变是非特异性的,由于胸后凸和腰椎前凸是相对协调的;Roussoul分型 Ⅳ 型随年龄增长椎间盘退变最不明显,由于力在椎间盘 ( 前 ) 和椎小关节 ( facet joint,FJ ) ( 后 ) 之间分布良好( 图 5 )。脊柱分型是一个预测椎间盘变性的合理的分类方法。然而,从治疗的角度来看,该研究并不能解释每一种脊柱矢状面亚型形成的原因。该研究纳入椎旁肌可更全面地解释脊柱矢状面各亚型,为维持脊柱良型和纠正脊柱差型提供依据。虽然脊柱参数主要由椎旁肌肉维持,但每块肌肉在维持姿势方面的作用不同,即使是一个好的姿势也依赖于多块肌肉的微妙协调。不能忽视的是,将脊柱矢状面亚型与椎间盘退变联系起来的是椎旁肌。
图5 Roussouly 分型 a:Ⅰ 型,SS < 35°,腰椎前凸顶端位于L5 椎体中心;b:Ⅱ 型,SS < 35°,整个脊柱相对前凸不足和后凸不足;c:Ⅲ 型,SS 35°~45°,脊柱前凸的弧度平均有 4 个椎体构成。脊柱平衡良好;d:Ⅳ 型,SS > 45°,前凸方向椎骨数 >5 个,存在节段过伸状态Fig.5 The Roussouly classification a: Type Ⅰ, the SS was less than 35° and the apex of the lumbar lordosis was located in the center of L5 vertebral body; b: Type Ⅱ, the sacral slope was less than 35° and the entire spine was relatively hypolordotic and hypokyphotic; c:Type Ⅲ, the sacral slope was between 35° and 45° and an average of four vertebral bodies constituted the arc of lordosis. The spine was well balanced; d: Type Ⅳ, the SS was greater than 45°, the number of vertebrae in a lordotic orientation was greater than 5, and a state of segmental hyperextension existed
2. 肌内脂肪浸润也是椎间盘退变和椎旁肌减少之间的桥梁:脂肪浸润和体积减小被认为是肌肉衰老的特征性变化。多项研究表明,肌肉脂肪定量是肌萎缩和肌萎缩测量的良好替代者。多裂肌和竖脊肌的脂肪浸润有随着年龄的增加而逐渐增加的趋势,一般从 L~S开始,逐层向上扩散,然而肌肉密度变化趋势与此相反。根据一项对比研究,腰椎间盘突出症同侧多裂肌的脂肪含量高于对侧多裂肌。Faur 等的研究指出,在 LDD 等级和腰椎多裂肌脂肪萎缩之间存在低相关性 (= 0.37 ) 和明显联系( ANOVA,= 0.001,95%:2.07~8.14 ),并得出结论:多裂肌的萎缩程度在下腰椎 ( L~S) 更高,也就是说MM 萎缩程度与椎间盘水平呈轻度负相关。这表明肌内脂肪浸润也是椎间盘退变和椎旁肌减少症之间的桥梁,进而说明了肌质量降低是椎间盘疾病的诱发因素之一。
3. 腰椎间盘源性的肌肉去神经支配可引起腰背部肌肉量减少:失用和去神经支配是椎旁肌萎缩的两种主要机制。腰椎间盘突出压迫神经会导致肌肉改变。腰椎间盘突出最常见的部位是 L和 L~S。背侧神经根主要成分是感觉神经纤维,腹侧神经根的主要成分是运动神经元。椎间盘突出压迫背部神经根引起腰痛、坐股神经痛,而压迫腹神经根引起肌肉痉挛,两者均限制躯干的活动。腰椎间盘突出患者的多裂肌脂肪变性特别容易发生在间盘突出的同侧。椎旁肌去神经支配和神经再生在腰椎间盘突出导致的神经根压迫中很常见。一些学者认为,由去神经支配引起的失用性萎缩是与年龄相关的肌肉质量丧失的主要驱动力。反之,运动能力降低可同时引起肌少症和 LDD。2017 年,Sun 等探讨患有 L层面椎间盘突出患者的椎间盘退变、椎旁肌萎缩和腰椎小关节退行性变的关系结论指出,椎间盘变性的程度和肌萎缩椎间盘突出组比对照组更重,多裂肌萎缩评分在 L~S椎间盘层面较 L椎间盘层面高。这一结果证明 LMA 可能是 L椎间盘突出的结果。然而,该研究的对象只是多裂肌。所以腰椎间盘突出可以引起肌肉的去神经支配和腰背部肌萎缩和退变,同时肌肉力量下降又会影响整个脊柱的生物力学,从而增加间盘退变的机会。
另外,年龄增长也同时带来了神经肌肉变性、运动神经元丢失和腰椎运动神经元中关键核胞浆转运蛋白免疫检测水平的降低。许多神经退行性疾病与核质转运失调有关。神经退行性改变导致神经冲动减少,神经向肌肉分泌营养物质减少导致肌萎缩。
4. 两者共享危险因素:腰椎序列和腰椎畸形是将脊柱旁肌肉肌少症与 LDD 联系起来的直接因素,除此之外,两者也有很多间接关联,如 BMI、代谢性疾病、不良生活习惯和高龄。一项研究得出:高龄、男性、低 PI 是腰椎退变的重要风险因素,同时高 BMI 为 LDD 的一个潜在危险因素。Fujita 等认为高龄、代谢综合征与椎间盘变性有关。类似地,这些因素也同时是肌少症的潜在危险因素,但它们与椎旁肌减少症的相关性仍需进一步研究。同时椎间盘退变与肌肉退变常常伴随其它疾病存在。根据一项最新报告,血管内动脉瘤修复 ( endovascular aneurysm repair,EVAR ) 史的患者比胸主动脉修复 ( thoracic endovascular aortic repair,TEVAR ) 史的患者的腰大肌横截面积 ( psoas muscle area,PMA ) 的减小更明显,提示EVAR 是 PMA 减小的独立预测因子。
四、潜在问题和未来发展
人们对 LDD 和椎旁肌肌少症之间的联系一直是模糊的,需要进一步对两者关系进行直接对照或相关性研究。从宏观上,负荷过度如频繁的弯曲和扭转、疲劳负荷、繁重的体力劳动等都增加了 LDD 的高风险。而运动能力低下,如久坐环境,也会因坐姿的不同而增加椎间盘内压力。
目前对两种疾病争议较大和亟待解决的问题是椎旁肌的定量化测量上。椎旁肌随年龄变化的形态学研究较少,男性与女性之间的差异也缺少系统的研究。在一项基于 MRI 测量方法的 PS 与年龄相关性变化的研究表明,女性比男性有更高的前后 ( anterior to posterior,AP ) / 内外侧( medial to lateral,ML ) 比例。这一结果的原因是男性具有更大的 AP 和 ML 绝对值,随年龄增加 AP 变化较 ML 变化明显。然而,该研究只包括腰大肌,其它椎旁肌肉没有纳入研究。另外,虽然对多裂肌衰老的研究较多,但对多裂肌的解剖学研究仍存在争议。这使得无论是在腰痛的治疗还是在肌肉的定量方面,研究多裂肌都比较困难。
动物实验研究表明,当发生前外侧椎间盘病变时,后环未破裂,椎管旁肌肉同样可见局部退行性改变。Stevens等和 Iwanaga 等的研究显示,实验诱导椎间盘病变后,同侧多裂肌迅速萎缩,但诱导后数天内没有神经根受压。因此,椎间盘的内分泌效应以及椎间盘分子对椎旁肌的影响也需要进一步了解和研究。
五、结论
LDD 与骨骼肌减少互为因果,相互促进。肌少症引起的脊柱曲率、脊柱矢状位亚型的改变以及关节不稳,可改变脊柱的应力特征,增加椎间盘的负荷,甚至加重 LDD。无论是由于痛觉神经新生血管和生长引起的疼痛,还是由于椎间盘移位压迫神经引起的腰椎不适,均可引起腰痛导致活动度降低。运动障碍可引起椎旁肌减少,加重 LDD。两者常常并发和共享危险因素,因此目前越来越受到人们的关注。然而,对腰椎旁肌肉的定量方法和诊断标准指定还需要进一步研究,两者在分子层面交流也需要进一步证实。

