165例儿童腹水的病因分析
汪勇 万盛华 詹春雷 肖珍君 刘晓芬 李娜
(江西省儿童医院消化科,江西南昌 330000)
儿童腹水是临床中比较常见的症状,多伴有腹胀、腹痛,部分患儿仅表现腹围增大、体重增加或下肢水肿。产生腹水的病因复杂,鉴别诊断往往涉及多系统、多学科的知识。有文献报道,儿童腹水最常见的原因为肝源性、肾源性和心源性等,由肝静脉流出道阻塞导致的门静脉高压性腹水也较为多见[1]。美国约翰霍普金斯医院的一项研究表明,0~5 岁儿童腹水的原因中以肝内疾病、充血性心脏病为主,13 岁以上儿童以肝静脉流出道梗阻、胰腺炎、恶性肿瘤为主[2]。近年来过敏性、免疫性相关疾病在我国儿童中的发病有上升趋势,并且随着诊断技术的发展,过去儿童比较罕见的疾病,如嗜酸细胞性胃肠炎、炎症性肠病、小肠淋巴管扩张症等也成为了儿童腹水的重要原因。Menon 等[3]和 Ming 等[4]分别发表了嗜酸细胞性胃肠炎引起儿童腹水的报道。但总体上目前国内儿童腹水资料不多,缺乏综合性的报道。
本研究通过回顾性分析江西省儿童医院收治的165例腹水儿童的资料,探讨儿童腹水的病因及临床特点,希望为儿科医生对于腹水的诊治提供参考。
1 资料与方法
1.1 研究对象
回顾性分析 2010 年 1 月 1 日至 2019 年 12 月 31日间江西省儿童医院收治住院且出院诊断含有“腹水”或“腹腔积液”患儿的病历资料,包括姓名、性别、年龄、病因诊断、腹水检查等数据。纳入标准:(1) 28 d<年龄≤14 岁;(2)入院后完善实验室、影像学等相关检查后明确诊断。排除标准:(1)资料不全、诊断不明者;(2)腹部外伤后引起的腹腔内出血者。本研究通过医院伦理委员会批准(JXSETYY-YXKY-20210023)。
按发病年龄,分为婴儿组(28 d<年龄<1 岁,33例)、幼儿组(1岁≤年龄<3岁,24例)、学龄前组(3 岁≤年龄<6 岁,30 例)、学龄期组(6 岁≤年龄<10 岁,41 例)、青春期组 (10 岁≤年龄≤14 岁,37例)。
根据病因不同,分为外科急腹症组(39 例)、感染性疾病组(39 例)、肿瘤性疾病组(27 例)、肝源性疾病组(18 例)、胰腺炎组(10 例)、心源性疾病组(8 例)、风湿免疫性疾病组(6 例)、肾源性疾病组(5例)、其他原因组(13例)。
1.2 诊断标准
所有患儿入院后均在24 h 内完善了血常规、血生化及腹部超声(型号:飞利浦彩色多普勒Philips iu22)。少量腹水:仅可通过超声检测到,超声下腹水位于各个间隙,深度<3 cm。中等量腹水:表现为腹部呈中度对称性膨隆,超声下腹水深度3~10 cm。大量腹水:伴显著的腹部膨隆,移动性浊音阳性,超声下腹水占据全腹腔,深度>10 cm[5]。通过仔细询问病史,结合症状、体征、实验室检验、影像学、内镜、病理学等相关检查明确诊断。
1.3 统计学分析
采用SPSS 26.0 统计学软件进行数据处理。符合正态分布的计量资料以均数±标准差()表示。计数资料采用例数、百分率(%)或构成比(%)表示,组间比较采用Fisher 确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
研究共纳入165 例诊断腹水的患儿,男100 例(60.6%),女65例(39.4%),发病年龄为1月龄至14 岁,平均年龄(6±4)岁。儿童腹水的常见病因有外科急腹症(39 例,23.6%)、感染性疾病(39例,23.6%)、肿瘤性疾病(27例,16.4%)、肝源性疾病(18例,10.9%)等,见表1。
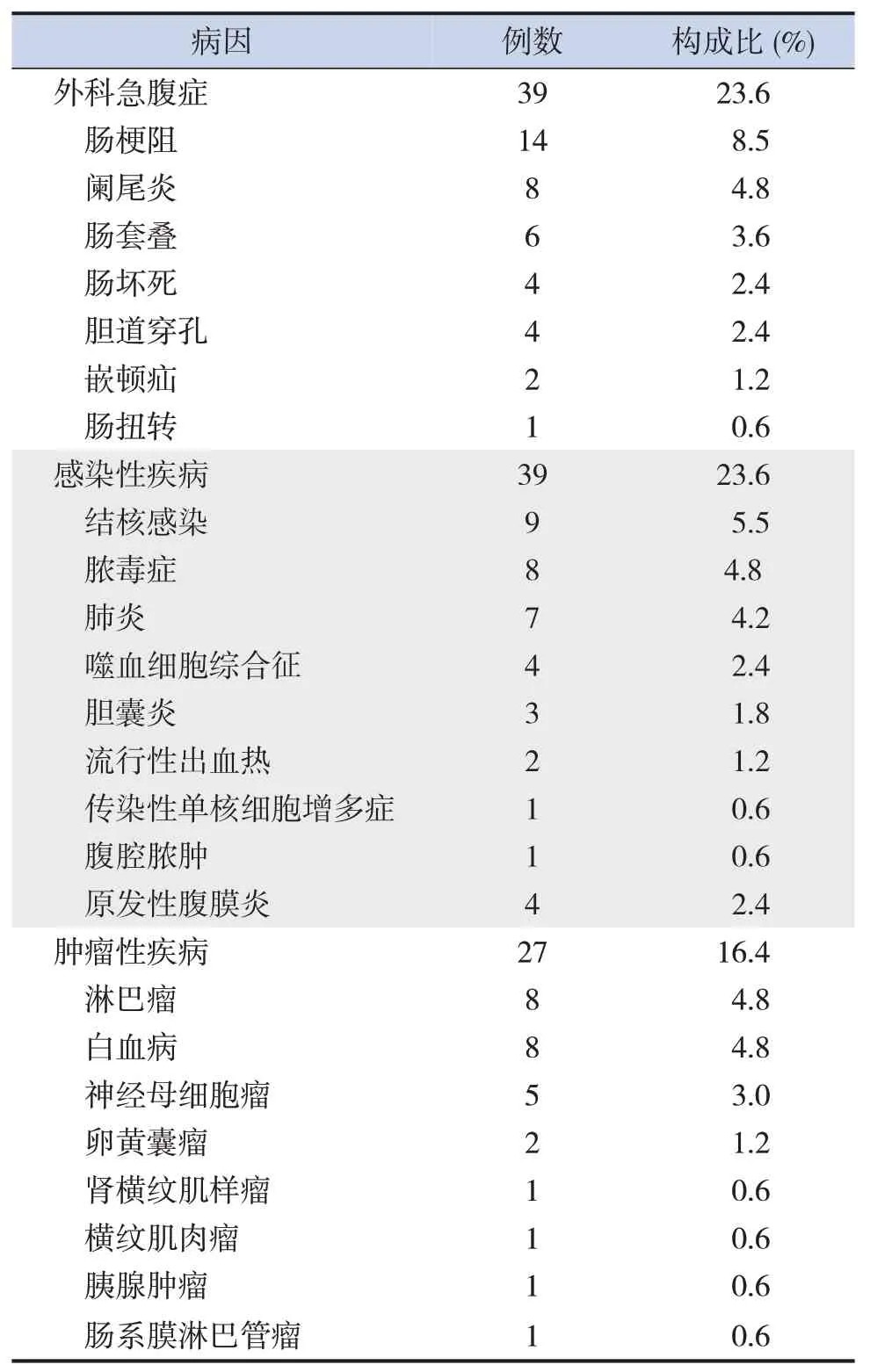
表1 165例儿童腹水的病因构成比
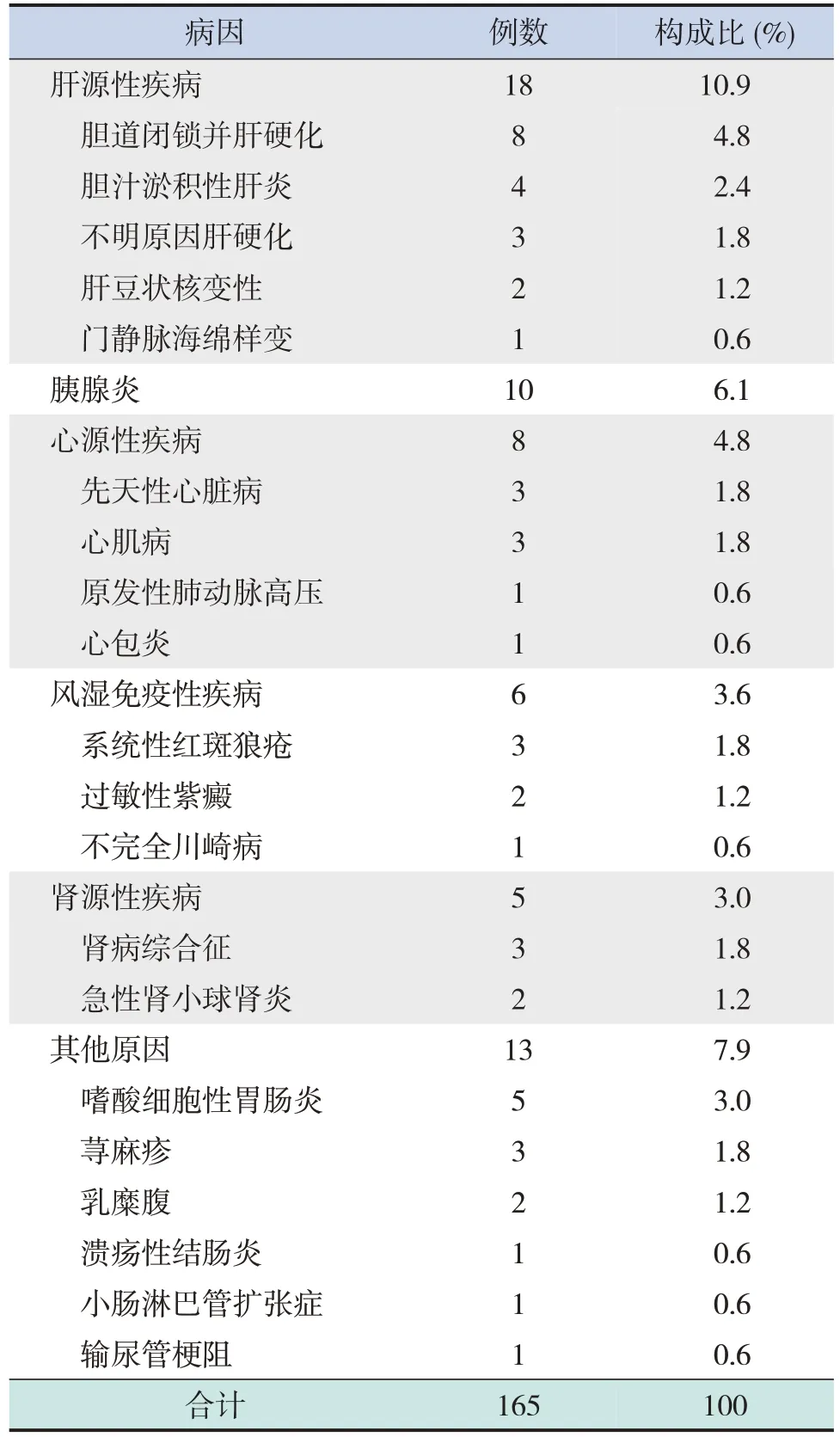
表1(续)
2.2 儿童腹水的病因和性别的关系
各病因组的性别构成比差异均无统计学意义(P>0.05),见表2。
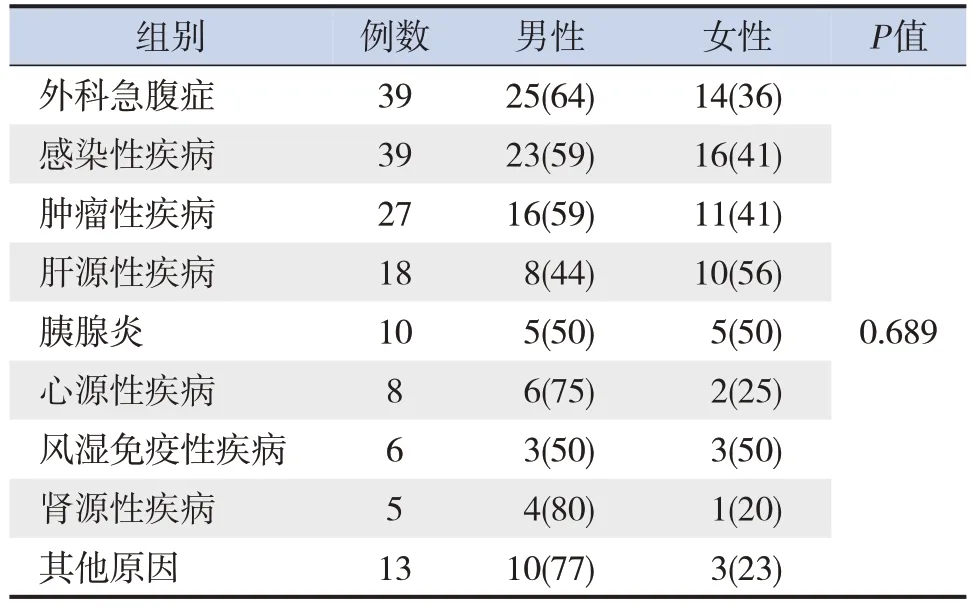
表2 各病因组的性别构成比较 [n(%)]
2.3 儿童腹水的病因和年龄的关系
外科急腹症是婴儿组腹水的首要病因,其次是肝源性疾病,幼儿组和青春期组的首要病因分别是肿瘤性疾病和感染性疾病(P<0.05)。余年龄段病因构成差异无统计学意义(P>0.05)。见表3。
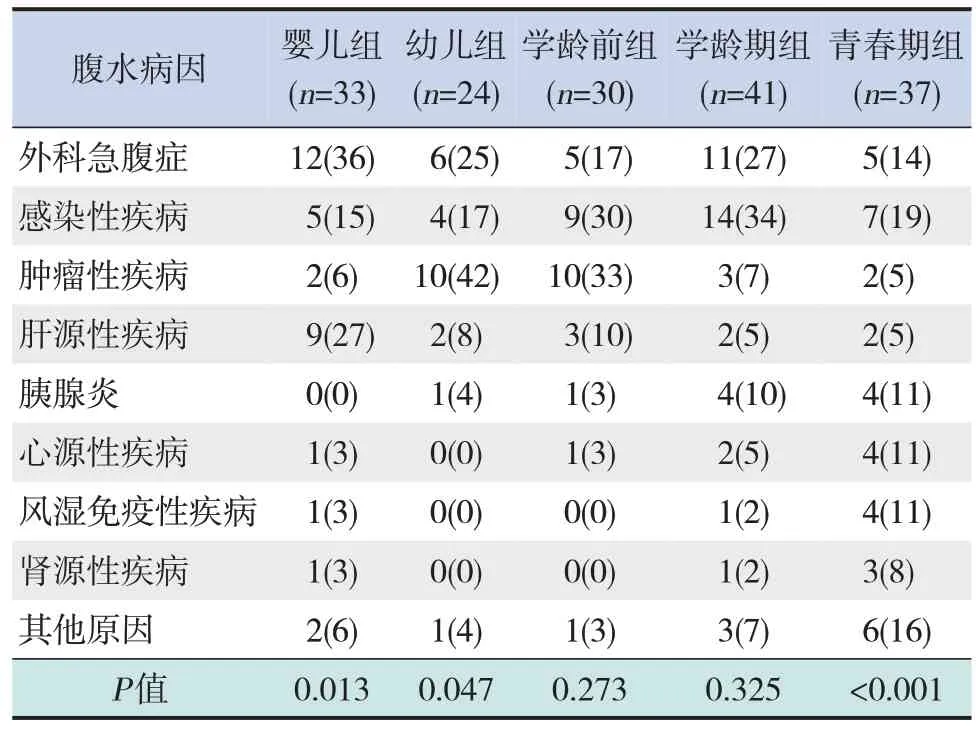
表3 不同年龄段儿童腹水的病因构成比 [n(%)]
2.4 儿童腹水常规检查
165例腹水儿童中有19例完善腹水检查,分别为结核感染6例、嗜酸细胞性胃肠炎5例、肝硬化3 例、扩张性心肌病2 例,乳糜腹、原发性小肠淋巴管扩张症、原发性腹膜炎各1例,见表4。
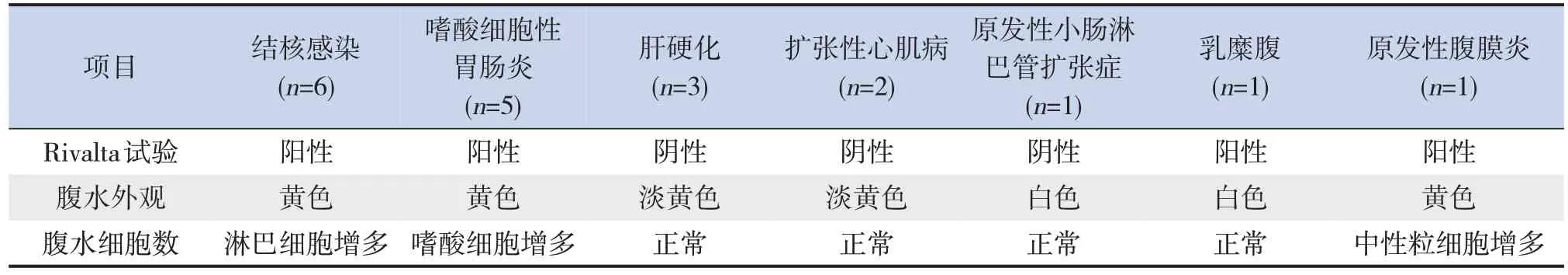
表4 19例患儿腹水检查结果
2.5 病情转归
165 例腹水患儿中,治愈或好转139 例(84.2%),未愈26例(15.8%)。未愈患儿中,恶性肿瘤8 例,感染性疾病7 例,肝源性疾病5 例,心源性疾病3例,外科急腹症、嗜酸细胞性胃肠炎和溃疡性结肠炎各1例。
3 讨论
腹水早期可以没有任何表现,少量腹水往往通过影像学检查才能被发现,中晚期可以出现腹胀、腹痛、恶心、呕吐、发热、纳差、胸闷、气促等各种临床症状,明确病因对病情的转归至关重要。
本研究显示婴儿组腹水的首要病因为外科急腹症。本研究中外科急腹症引起的腹水39 例,原因主要有肠梗阻、阑尾炎、肠套叠等,住院期间未愈仅1例,总体预后良好。腹部超声检查对于儿童易操作、经济,尽早完善超声检查,有助于了解腹水等级、引导腹腔穿刺检查,对于明确外科急腹症的原因十分重要。林丽萍等[6]研究也表明超声对于观察肠管管壁结构及连续性、管腔内回声及粪石、周围系膜网膜增厚程度、阑尾周围低回声等具有重要的意义。
本研究中引起儿童腹水的另一主要原因为感染性疾病,也是青春期组儿童腹水的首要病因。感染性疾病中以结核性腹水占比最高(5.5%),其他包括脓毒症(4.8%)、肺炎(4.2%)、噬血细胞综合征(2.4%)等原因。报道显示结核性腹水在学龄期儿童发生率更高,截至目前,结核病仍然是单一感染性病原体导致死亡的最常见原因,世界卫生组织公布的8个国家结核病人数占全球总数的三分之二,其中就包括中国[7]。刘二勇等[8]研究表明,儿童结核病以肺结核为主,诊断需结合患儿结核病接触史、临床症状及结核菌素纯蛋白衍生物等检查,影像学检查是早期诊断的重要依据之一。由于儿童呼吸系统和免疫系统发育不成熟,肺炎的发生率高,有研究显示腹水是儿童肺炎肺外表现之一,肺炎支原体、肺炎链球菌感染是导致儿童腹水的常见病原体[9-10]。
在儿童肿瘤性腹水中,本研究诊断了1例肠系膜淋巴管瘤,这是一种罕见的良性肿瘤,由淋巴系统发育障碍引起,可以发生在任何年龄段,儿童较常见,其临床表现和部位多种多样,以肠系膜最常见[11],确诊主要依靠手术病理。在儿童恶性肿瘤引起的腹水中,淋巴瘤和白血病是主要原因,其他还包括神经母细胞瘤、肾母细胞瘤、卵黄囊瘤、横纹肌肉瘤等,与汤静燕[12]报道的常见肿瘤基本一致。国内学者的一项回顾性分析表明,成人恶性肿瘤腹水的常见原因依次为卵巢癌、胃癌、肝癌等[13]。由此可见引起儿童与成人腹水常见恶性肿瘤存在明显差异。
儿童肝源性疾病是导致婴儿腹水的第二位病因。肝硬化是主要原因之一,本研究中肝源性腹水共18例,其中17例为肝硬化腹水。其中胆道闭锁导致儿童肝硬化占比最高(4.8%),与国外报道的胆道闭锁是儿童肝硬化最常见的原因一致[14],其他原因有胆汁淤积性肝炎、肝豆状核变性、不明原因肝硬化。而成人中乙型肝炎、丙型肝炎、酒精性肝病、非酒精性脂肪性肝病是肝硬化腹水的常见原因[15],和成人相比,儿童存在明显差异的原因,可能与我国乙型肝炎疫苗在儿童中广泛接种和国家综合预防母婴传播方案的实施有关[16]。
儿童胰腺炎以水肿型胰腺炎居多,出血坏死型胰腺炎较少,本研究中10 例胰腺炎所致腹水均治愈或好转。Venkatesh等[17]研究表明儿童胰源性腹水的发生率约7%,中位年龄9 岁,与本研究结果类似。在引起儿童急性胰腺炎的原因中,以胆道梗阻、药物和全身疾病为主,而胆结石和过度饮酒是成人急性胰腺炎的主要危险因素[18]。其他一些疾病虽然不是儿童腹水的主要原因,但是对临床中不明原因腹水的诊断同样有重要的意义,例如嗜酸细胞性胃肠炎、原发性小肠淋巴管扩张症等。嗜酸细胞性胃肠炎过去被认为是一种罕见的胃肠道疾病,近年来在儿科中的报道有增多的趋势。本病在内镜下无特异性表现,腹水检查中嗜酸性粒细胞计数明显增高,考虑到寄生虫病的同时需警惕本病,诊断需依靠病理检查中嗜酸性粒细胞计数并结合临床病史特点,婴儿可行牛奶蛋白回避和激发试验协助诊断[19]。
综上所述,儿童腹水的常见病因有外科急腹症、感染性疾病、肿瘤性疾病、肝源性疾病等。诊断需要结合病史、实验室检查、影像学、病理等综合分析,不同年龄段的主要病因存在差异,临床中应优先考虑常见病因可能,警惕少见病因,从而提高临床诊断准确性,减少误诊、漏诊。

