CT 与上消化道造影在胃部肿瘤诊断中的应用效果分析
张 顺
(中国医科大学北京航空总医院影像科 北京 100012)
胃部肿瘤发生率于近些年来增长迅速,原因系于现今生活节奏加快、饮食结构变化及环境污染等[1-4]。因胃部肿瘤早期症状不典型,筛查诊断难度较高,若进展为肿瘤恶变或病灶增大再经确诊,可贻误最佳治疗时机,不利于患者病情治疗及预后控制[5-8]。故采用行之有效的影像学检查手段具有重要意义。目前,以诸如上消化道造影、CT 扫描等检查较为广泛应用,而两者诊断效果优劣存在一定争议[9-13]。基于此,本文对本院收治的150 例高度疑似胃部肿瘤患者行CT 与上消化道造影检查,旨在探讨两种检查方式的应用价值。现报道如下。
1.资料与方法
1.1 一般资料
选取2019 年2 月—2020 年12 月经本院收治高度疑似胃部肿瘤患者150 例,均实施CT 与上消化道造影检查。其中,男78 例,女72 例;年龄34 ~78 岁,平均年龄(54.28±5.87)岁;病程1 ~9 年,平均(5.36±1.23)年。纳入标准:①均以病理结果诊断为胃部肿瘤;②年龄30 ~80 岁;③研究获经本院伦理委员会商准通过,纳入受试者知情同意;排除标准:①合并其他恶性肿瘤;②血液系统病症;③严重精神障碍;④伴发胃穿孔疾病。
1.2 方法
全部高度疑似胃部肿瘤均行CT 与上消化道造影检查。检查方法如下:(1)CT 扫描检查:于CT 扫描前1 ~2 d 指导患者合理用药摄食,避免摄入难消化吸收及高密度食物,并于检查前禁食6 h,指导患者大量饮水,用以保持胃部充盈,利于CT 扫描进行。采用东芝320 排CT 扫描仪,设置扫面参数:管电压130 kV,电流250 mA,层距1.5 mm,层厚8 mm,重建间隔1.0 ~1.5 mm,扫描时间10 ~15 s。指导患者于床上于仰卧位,CT 扫描过程指导患者屏气,至患者两侧乳腺开始水平朝下行CT 扫描,直至抵达盆腔方位处。可依循定位图像胃腔轮,于左侧膈肌、胃部底缘至上腹部逐次扫描检查。(2)上消化道造影:于检查前禁食8 h,给予造影产气剂口服,可使胃部充气扩张,指导40 ~50 mL 硫酸钡混悬液(国药准字:H37022982,厂商:青岛东风化工有限公司)口服,指导患者于床上翻转数圈,使钡剂均匀分布于胃黏膜上。采用岛津胃肠机,叮嘱患者于床前直立,实施胸腹部透视,密切监测患者病变部位具体情形,且于患者半卧位、左侧、右侧及仰卧位多角度观察胃体情况,取站立位获取胃压迫像和充盈像,再次观察食道及胃部情形,采用70 kV、80 mAs 点片。
1.3 观察指标
以手术病理作“金标准”,观察上消化道造影、CT扫描胃部肿瘤检出情况,并分析上消化道造影、CT 扫描诸如准确度、特异性及灵敏度等诊断效能。准确度=(真阳性+真阴性)例数/总例数×100%,灵敏度=真阳性例数/(真阳性+假阴性)例数×100%,特异度=真阴性例数/(真阴性+假阳性)例数×100%。
1.4 统计学方法
采用SPSS 22.0 统计软件进行数据处理。正态分布的计量资料采用均数±标准差(± s)表示,组间比较采用t检验;计数资料用频数(n)和百分比(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2.结果
2.1 上消化道造影胃部肿瘤检查情况
经手术病理证实124例患有胃部肿瘤,26例非胃部肿瘤,经上消化道造影检查发现,123 例检出患有胃部肿瘤,27 例非胃部肿瘤,检出准确度为88.67%[(115+18)/150]。可检出因胃壁轻微增厚且黏膜下层持续生长的微小病灶,且浆膜层、胃黏膜层及固有肌层分界清晰,见表1。
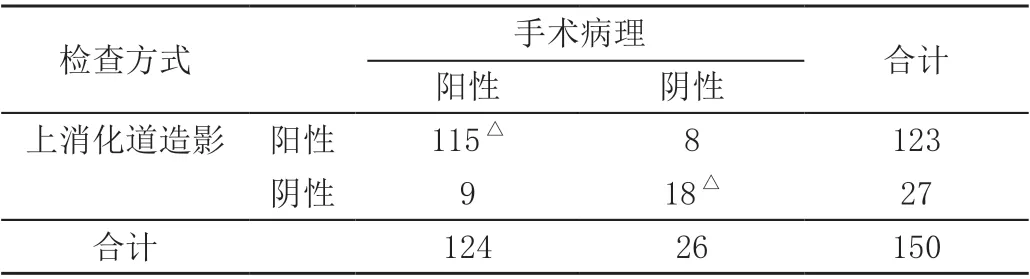
表1 上消化道造影胃部肿瘤检查情况
2.2 CT 扫描胃部肿瘤检查情况
经CT 扫描检查发现,123 例检出患有胃部肿瘤,27 例非胃部肿瘤,检查准确率为91.33%[(117+20)/150]。针对较大病灶因强化程度不一,更易分辨检查,浆膜层、胃黏膜层及固有肌层分界较为清晰,见表2。

表2 CT 扫描胃部肿瘤检查情况
2.3 两种检查方式诊断效能比较
行上消化道造影检查,灵敏度、特异度及准确度依次为92.74%、69.23%及88.67%,相比于CT 扫描检查的94.35%、76.92%及91.33%,差异均无统计学意义(P>0.05),见表3。

表3 两组不良反应情况比较[%(n/m)]
3.讨论
目前,针对胃部肿瘤检查手段仍以影像学方式为主,诸如上消化道造影、CT 扫描等应用较多。据有关研究认为[14-17],CT 扫描操作简易,易被广大患者所接受,相较于上消化道造影而言,于大范围临床筛查更为适用。胃部肿瘤患者行消化道造影检查,胃黏膜层、浆膜层及固有基层分界显示清晰,易于分辨,诊断更为精确,且更易检出朝黏膜下层侵犯的微小病灶[18-21]。对此,陆伟等[22]通过300 例行胃部肿瘤检查患者应用上消化道造影及CT扫描检查,研究证实两种实验室检查方式均有较佳诊断效能,而上消化道造影、CT 扫描具有优势有互补性,提倡两者联合检测。
本文结果显示:上消化道造影及CT 扫描均检出阳性病例数123 例,通过与手术病理金标准比较发现,应用上消化道造影检查,灵敏度达92.74%、特异度达69.23%、准确率达88.67%,而CT 扫描检查灵敏度为94.35%、特异度为76.92%、准确度为91.33%,经诊断效能比较分析,两种检查方式均可起到较佳诊断效果。这与张文馨等[23]研究呈较大相似性。现深入分析两种检查方式诊断优势所在。CT 扫描后处理技术可获得空间分辨良好图像,可较为清楚观测胃部组织及周缘组织侵犯程度,且通过机体脏器容积扫描,可显示胃壁全程厚度,有助于提高诊断正确性[24-27]。此外,通过显示较为微小的病变血管,可把握胃部肿瘤广度及深度。而与上消化道造影检查比较,CT 扫描操作更简单易行,CT 单位扫描时间较短,检查速度快,故受检高度疑似胃部肿瘤患者因运动造成的伪影干扰较低,而低辐射亦为CT 扫描的优势之一[28-30]。除此之外,针对较大体积病灶,因CT 扫描过程中深部肌层强化程度差异,易于发现及分辨;而上消化道造影检查,可通过机体注入的造影剂可相对清楚显示病灶表层结构组织,且在胃壁蠕动动态观测上具有明显优势。故针对周缘淋巴结转移诊断方面略优于CT扫描[31-33]。综合以上分析,两种检查方式均可用于胃部肿瘤诊断,诊断效能大体一致,提倡联合进行诊断。而在实施过程中,尚需注意以下几个方面:(1)行CT 扫描前肠道准备应充分进行,有助于使胃腔、胃壁黏膜得以有效扩张,利于胃壁轻微增厚病灶的检出;(2)行CT 扫描检查中,若机体胃壁较为平滑,属微浸润表现,且周缘脂肪细胞间隙清楚时,应侧重观察、诊断,避免漏诊情形出现。(3)行上消化道造影检查中,于胃部肿瘤早期诊断易出现过度诊断情形;(4)行上消化道造影检查具备较高主观性,应选用临床诊断经验丰富及高专业水平诊断医师明确诊断,避免误诊[34]。
综上所述,胃部肿瘤应用CT 扫描和上消化道造影检查,均可取得良好诊断效能,CT 扫描易于分辨较大体积病灶,上消化道造影检查更易检出侵犯肌层及黏膜下层病灶,故推荐两者联合检查用以提升诊断效果,可为后续胃部肿瘤诊断提供参考。

