结膜痣166例临床病理分析
赵 荧,蔡凤梅,刘萃红,刘 辉,杨菁茹,王卉芳
结膜病变仅占眼科病变的2.5%,其中半数以上为黑色素细胞起源[1-2]。结膜黑色素病变最常见的是结膜痣(52%),其次是黑色素瘤(25%)和原发性获得性黑变病(21%)[2]。由于发病部位特殊,结膜痣一般在非眼科优势的病理中心较难见到,目前国内外相关研究较少。本文回顾性分析166例结膜痣患者的临床病理资料,并结合相关文献探讨结膜痣的临床病理学特征,为眼科及病理医师的诊治提供帮助。
1 材料与方法
1.1 材料收集2014年3月~2019年3月西安市人民医院(西安市第四医院)诊治的结膜痣患者166例。回顾性分析166例结膜痣患者的临床病理资料。随访截至2020年3月31日。本实验获得本院伦理审查委员会批准。
1.2 方法手术切除标本均经10%中性福尔马林固定,常规脱水,石蜡包埋,切片,镜下观察。免疫组化染色采用EnVision两步法,DAB显色,苏木精复染,一抗包括HMB-45、S-100、Ki-67,均购自北京中杉金桥生物公司。复阅病理切片,记录病理资料。
2 结果
2.1 临床特征166例患者中,1例为回族,其他均为汉族,均来自中国西北地区,虹膜颜色为浅至深棕色,手术方式为斑块单纯切除+结膜对合修复,缺损较大时行羊膜修复。患者年龄3~82岁,平均30岁,中位年龄36岁。其中男性74例,女性92例,男女比为0.8 ∶1。发病部位以左眼多见(91例),双眼同时发生2例。首次发现年龄以≤20岁者最多见。临床大多无症状,就诊原因多为美容要求或寻求明确诊断(表1)。
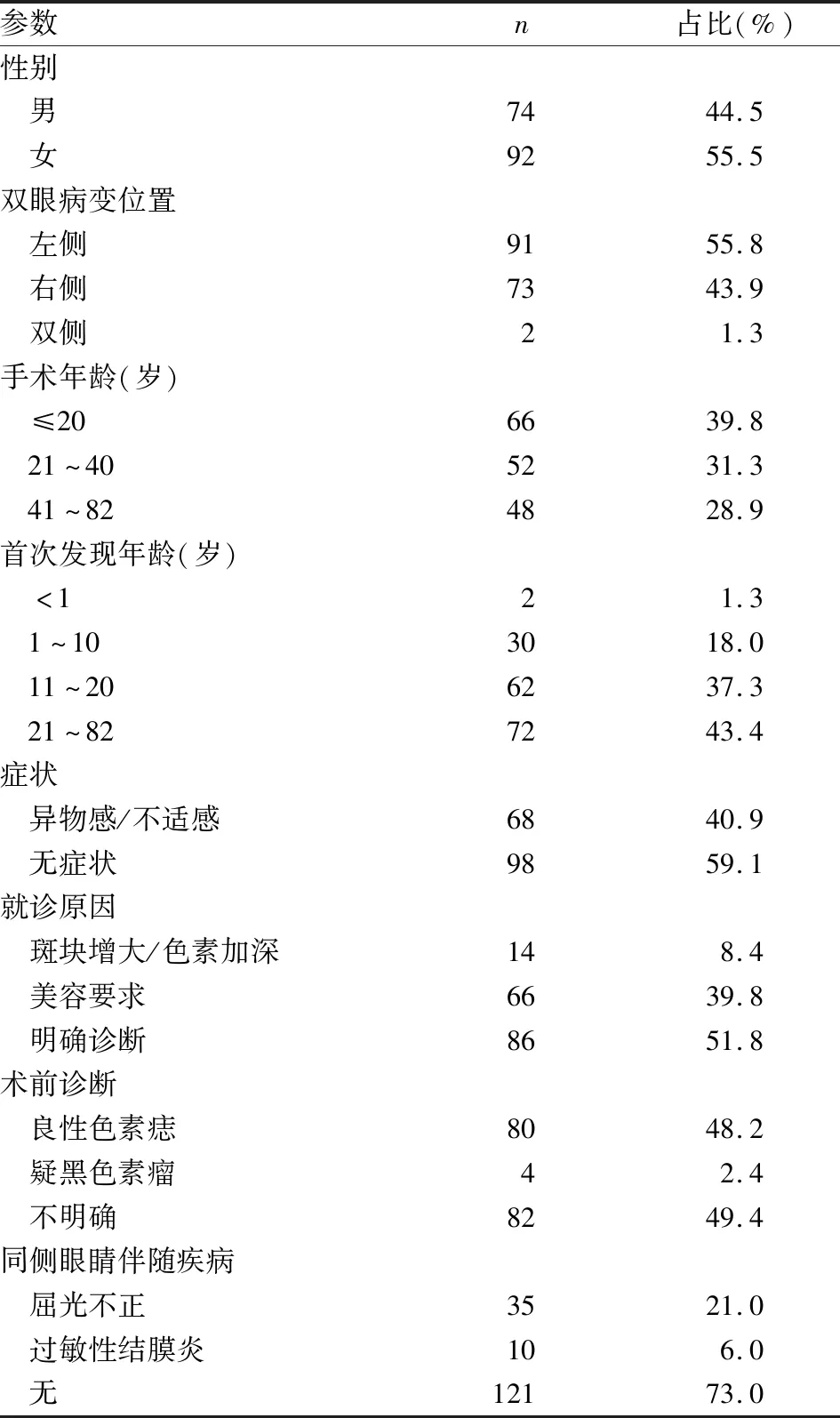
表1 166例结膜痣的临床特征
2.2 病理特征166例结膜痣斑块直径3~12 mm,斑块位置以球结膜最多见,2例双眼同时发生者斑块均位于球结膜。眼观:斑块颜色多呈淡棕色至黑褐色,也有粉红色或无色素者;斑块形状呈扁平状,也可呈隆起结节状。50例结膜痣斑块周围可见丰富血管,占30.1%。复合痣最多见,占65.7%。可伴结膜囊肿或慢性炎症(表2)。

表2 166例结膜痣的病理特征
166例结膜痣中,125例为普通结膜痣(125/166,75.4%),复合痣最多见。痣细胞呈巢团状排列,具有极相,由覆盖的结膜上皮、浅层痣细胞巢及真皮内痣细胞巢构成,色素由浅至深逐渐变少,可见成熟现象,痣细胞无非典型性(图1)。1例(1/166,0.6%)为非典型结膜痣,患者男性,42岁,斑块位于泪阜(图2),痣细胞体积小,弥漫性分布,缺乏成熟现象,具有活跃的结膜交界活动(图3)。斑块完整切除后,需长期密切随诊。
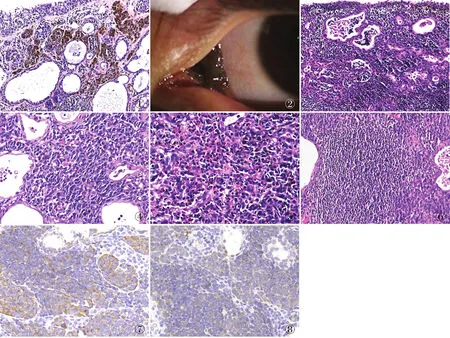
图1 普通型结膜痣,痣细胞呈巢团状排列,具有极相,由覆盖的结膜上皮、浅层痣细胞巢及真皮内痣细胞巢构成,可见成熟现象,痣细胞无非典型性。可见结膜囊肿形成 图2 非典型结膜痣:斑块位于泪阜,扁平状,局部较厚,灰褐色 图3 非典型结膜痣:痣细胞体积小,弥漫性分布,缺乏成熟现象,具有活跃的结膜交界活动 图4JCN:痣细胞可见“非典型性”,可见结膜囊肿形成 图5 JCN:痣细胞巢内嗜酸性粒细胞浸润 图6 JCN:痣细胞巢内形成淋巴滤泡 图7 痣细胞HMB-45阳性,EnVision两步法 图8 痣细胞S-100阳性,EnVision两步法
40例为青少年结膜痣(juvenile conjunctival nevus, JCN)(40/166,24.1%)。患者年龄3~20岁(表3)。痣细胞表现为缺乏成熟现象,具有不同程度“非典型性”(图4):细胞密度高,呈卵圆形或不规则形,巢团状或斑片状;核体积大,核深染,核仁不明显,核分裂象少见,无病理性核分裂象;胞质少,略嗜酸性或呈透明状。痣细胞以上皮样为主,可见淋巴细胞样及两者混合型,无梭形细胞型。痣细胞团在上皮内或上皮下融合性生长,上皮与黏膜固有层的交界处被相互融合的痣细胞团取代。痣细胞团之间可见上皮囊形成(图4)。可有嗜酸性粒细胞浸润(图5),半数以上病例可见密集的淋巴细胞浸润,甚至形成淋巴滤泡(图6)。

表3 40例JCN的病理特征
2.3 免疫表型166例结膜痣中痣细胞HMB-45(图7)、S-100(图8)均不同程度阳性,阳性表达定位于痣细胞胞质,Ki-67增殖指数约1%。
2.4 随访166例患者术后随访12~72个月,平均40.5个月,5例因同侧眼睛普通结膜炎症进行复诊。其余患者术后平均4~5周羊膜上皮化生完成,手术切口恢复良好,均无复发。本组1例非典型结膜痣患者目前已密切随访3年,无复发。
3 讨论
结膜是眼部与外界接触较多的部位,易受外界物理和化学物质的刺激,是眼部各种损伤、肿瘤的好发部位。组织学上,结膜位于眼睑后表面与眼球前段表面,是一层薄而透明的黏膜,由2~5层细胞组成,表面是扁平、立方或柱状上皮细胞,中层是多边形上皮细胞,基底层是立方形上皮细胞。结膜上皮间分布着分泌黏液的杯状细胞。基底层含有胚胎时期从神经嵴迁移而来的黑色素细胞,这是结膜黑色素源性肿瘤发生的细胞学基础。
结膜痣由结膜上皮基底层黑色素细胞的良性增生而形成,发病具有种族倾向,白种人多见[3]。可发生于任何年龄,但大部分发生于10岁以内或青春期[2,4],一旦出现便很少自行消退[5]。青春期由于激素水平变化,结膜痣可出现明显增长。随着时间的推移,大部分持续稳定,中年以后斑块倾向静止不变或萎缩褪色,仅少数出现颜色或大小的变化,极少数(小于1%)结膜痣可以发展成为黑色素瘤[6-8]。
本组结膜痣患者临床表现与文献报道基本一致[3,8-10]。好发位置是接近角膜缘或睑裂区的球结膜。多无明显症状,大多由患者或家属无意间发现结膜新生斑块。青春期或成人早期斑块大小及色素可以发生变化,有患者担心结膜痣恶变或影响美观而选择手术切除。然而,患者手术切除年龄与初次发现年龄常常不一致,多数患者行手术切除时病变已存在多年。本组患者发现结膜痣斑块至手术时间最短为1周,最长为发现50年后才行手术治疗,多年病变变化不显著。结膜痣斑块边界清,扁平或稍隆起,斑点状或片状,肉眼观察呈轻至重度色素沉着或无色素,大部分在巩膜白色背景下显示边界清楚。较小的无色素痣肉眼观察极易遗漏,其大小和范围不易识别时,可用紫外线光照射以显示。许多结膜痣仅肉眼观察即可作出初步诊断。然而色素不明显及面积较大的斑块,通常需手术切除活检以排除黑色素瘤或其它结膜病变。
组织学上,普通结膜痣痣细胞呈典型的极性排列,色素分布由上到下逐渐减少。痣细胞呈巢团状排列,具有极向,由覆盖的结膜上皮、浅层痣细胞巢及真皮内痣细胞巢构成,色素由浅至深逐渐变少,可见成熟现象,痣细胞无非典型性。
JCN具有独特的病理特征,本组有40例为JCN(24.1%)。1965年,英国眼科医师Jay首次报道了3例发生于儿童和青少年的结膜痣,具有活跃的结膜交界活动并伴随严重的炎症细胞浸润[9]。1989年Folberg等[11]将这一组具有剧烈淋巴细胞反应,并易与黑色素瘤混淆的病变称为炎症性青春期结膜痣,随后又有文献称其为炎症性幼年结膜痣[12];近期文献将这一组具有独特病理特征的病变定义为JCN[3]。JCN目前文献报道较少,且其病理诊断标准尚不明确[13]。通过观察本组40例JCN镜下组织学表现,并结合文献报道总结JCN的病理特征[3,9,11,13-16]:(1)JCN痣细胞具有不同程度“非典型性”:痣细胞密度增高,呈巢团状或片状排列,核体积增大,圆形或卵圆形,深染,核仁不明显,核分裂象罕见,无病理性核分裂象;(2)缺乏成熟现象;(3)上皮与黏膜固有层交界处被相互融合的痣细胞团取代,给人以侵犯上皮的错觉;(4)明显的炎症反应,常伴密集的淋巴细胞浸润,可形成淋巴滤泡,部分病例伴嗜酸性粒细胞浸润。目前文献对JCN的诊断标准尚无明确规定,纳入病例的年龄范围亦不一致。针对JCN痣细胞的“非典型性”,Dadras等[17]认为,明显浸润的炎细胞可能使痣细胞的结构变得模糊,造成了细胞学异型的印象,虽然这些现象看起来令人担忧,但病变完全是良性的。
结膜痣的恶变概率较低,但患者的治疗和随访是眼科医师面临的挑战[6]。结膜痣通常难以自行消退,有效而经济的治疗手段是手术切除结合羊膜修复[18]。术前若进行长期观察,当短期内斑块发生颜色或大小变化时,应予以密切注意。本组4例患者术前随着时间的推移,青春期出现斑块面积增大或色素加深,临床怀疑黑色素瘤,但手术切除后活检结果证实为JCN。本组1例术后诊断为非典型结膜痣,斑块完整切除后,密切随诊3年,无复发。
结膜痣常伴发结膜囊肿。本组166例患者中67例(40%)伴有结膜囊肿。结膜囊肿的存在具有特别的病理意义。对于JCN,痣细胞存在“非典型性”并伴有结膜囊肿,不熟悉这一病变的病理医师首次看到该病变的组织学表现可能会联想到黏液表皮样癌。有时,上皮囊的直径较大,在组织学上占据主导地位,几乎可以掩盖痣细胞的存在。上皮囊还可出现鳞状上皮化生,镜下改变有时类似假上皮瘤样增生或鳞状细胞癌,病理医师应提高认识、防止误诊。此外,结膜黑色素瘤很少伴有上皮囊形成,因此上皮囊的存在有助于病理医师鉴别结膜黑色素瘤。
结膜痣的鉴别诊断主要是黑色素瘤[3]。在临床上,年龄是首要的鉴别点,结膜黑色素瘤患者年龄较大,多见于45~60岁,发生于儿童及青少年者非常罕见[3,19]。另外,结膜黑色素瘤病变颜色多种多样,可表现为棕色、红色、白色甚至绿色。其病程短,发展快,病变面积大,多伴破溃。组织学上,黑色素瘤对上皮细胞有损耗现象,核分裂多,可见病理性核分裂象,伴有出血或肿瘤性坏死。其次,结膜痣还需与原发性获得性黑变病进行鉴别。原发性获得性黑变病一般发生于中年人或稍晚,为单侧、弥漫性、棕色的扁平病变。其可10~20年保持基本形态不发展,也可缓慢增大。组织学上表现为黑色素细胞增殖,很少见到痣细胞。
免疫组化不能可靠地区分良性色素痣和恶性黑色素细胞病变[20-21]。目前使用较多的是HMB-45和S-100蛋白等,可以用于区分黑色素细胞病变与非黑色素细胞病变,但通常在良性色素痣和黑色素瘤中均有表达。本组普通结膜痣、非典型结膜痣及JCN痣细胞HMB-45、S-100表达及Ki-67增殖指数均无明显差异。
综上,在诊断和治疗结膜痣时,眼科和病理医师必须对结膜痣的临床病理特征进行了解,尤其是JCN。JCN特殊的组织学形态可能使病理医师误诊或过度诊断,导致眼科医师给予错误治疗,对患者造成不必要的心理负担和过度治疗。成年以后,若结膜痣显示恶性变特征,应予以密切关注。

