腹主动脉球囊阻断联合子宫动脉栓塞术与传统手术治疗凶险性前置胎盘的临床疗效分析
龙 潭,黄 笛,杨 锦,郭伟昌,李昭辉
(1.川北医学院临床医学系,四川 南充 637000;2.宜宾市第一人民医院血管外科,四川 宜宾 644000)
凶险性前置胎盘(dangerous placenta previa)是指既往有剖宫产史、本次妊娠为前置胎盘,且胎盘附着于原来的瘢痕位置,常伴有胎盘植入。此类产妇产后出血发生率高,是产科的危重症和急症[1]。近年来随着二孩政策的全面放开,凶险性前置胎盘的发生率也相应上升[2,3],其诊断及处理具有特殊性,值得临床重视。对于凶险性前置胎盘,传统临床多采取以止血为目的的子宫切除术,而传统的剖宫产术中平均出血量高达300~500 ml,甚至高达1000 ml 以上[4],严重威胁孕产妇的生命安全。为了减少剖宫产术中大出血(术中失血量≥1000 ml),降低子宫切除率,产科医师在剖宫产时采取了一些方案,如子宫填塞止血纱、出血点结扎缝合、静脉滴注缩宫素、注射麦角新碱及子宫动脉或其分支结扎术等方法,但仍然无法有效减少因剖宫产术中大出血导致的不良妊娠结局[5]。近年来,随着血管介入技术的发展,在行剖宫产前,提前行腹主动脉球囊阻断术,可有效减少剖宫产术中大出血的发生率,在临床上得到较广泛应用[6]。本研究通过比较腹主动脉球囊阻断联合子宫动脉栓塞术与传统手术治疗凶险性前置胎盘的临床疗效,旨在为临床决策提供参考,现报道如下。
1 资料与方法
1.1 一般资料 选取宜宾市第一人民医院2016 年1月-2019 年8 月收治的329 例凶险性前置胎盘行剖宫产的孕产妇作为研究对象。纳入标准:所有患者均为单胎妊娠,且经彩超或核磁共振确诊,最终以手术结果证实。排除标准:①存在妇科肿瘤的患者;②术前合并有子痫、严重感染、全身情况差等。根据治疗方案将其分为传统手术组169 例和实验组160例,两组孕产妇年龄、孕龄、孕次、产次及既往剖宫产次数比较,差异均无统计学意义(P>0.05),研究具有可比性,见表1。本研究经医院伦理委员会审批通过,患者均知情同意且已签署知情同意书。
表1 两组孕产妇一般资料比较()
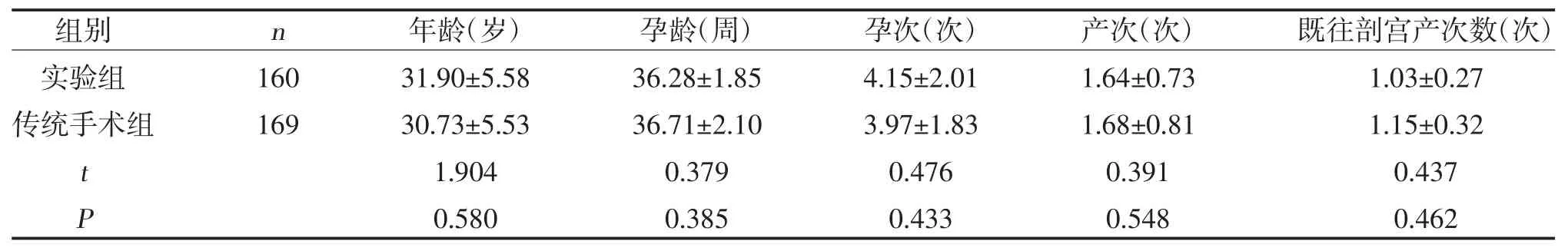
表1 两组孕产妇一般资料比较()
1.2 方法
1.2.1 传统手术组 行单纯子宫切除术,根据术中出血情况使用缩宫素、宫腔填塞、子宫动脉上行支结扎等方式止血,若术中大出血或术后仍持续活动性出血,则考虑行子宫切除术[7,8]。
1.2.2 实验组 常规右侧腹股沟区消毒、铺巾后经股动脉置入8F 动脉鞘,引入7F Forgarty 导管至腹主动脉,经X 线透视调整导管位置后送患者进入手术室行剖宫产术。在剖宫产术中,根据产科医师医嘱,胎儿娩出后向球囊内注入2~3 ml 生理盐水充盈球囊以完全阻断腹主动脉,之后继续行胎盘剥离等操作。关闭宫腔前解除球囊阻断,评估出血风险,若出血风险大,则持续阻断直至患者送往介入室行子宫动脉栓塞术,栓塞材料为明胶海绵颗粒。手术结束后在麻醉恢复室拔除球囊导管及导管鞘,于右股动脉穿刺点区域局部压迫15~30 min,确认右股动脉穿刺处止血后用纱布、弹力绷带加压包扎6~8 h,术后12 h 内右下肢制动。产妇回病房后密切监测双下肢足背动脉脉搏和皮肤温度、股动脉穿刺处有无出血、血肿等[7]。
1.3 观察指标
1.3.1 剖宫产手术相关指标 比较两组手术时间、术中出血量比例、术中大出血、术中输红细胞悬液量、术中输新鲜冰冻血浆、术中补液量及子宫切除比例。
1.3.2 围手术期指标 比较两组术后输血液制品、新生儿5 min Apgar 评分、新生儿体重、术后发热、术后是否发生DIC 及失血性休克、术后是否入住ICU及术后住院时间。
1.3.3 介入手术指标 比较两组球囊阻断时间、电离辐射剂量、是否行子宫动脉栓塞及栓塞时间。
1.4 统计学分析 采用SPSS 20.0 软件进行统计学分析。符合正态或近似正态分布的计量资料采用()表示,行t检验;计数资料采用[n(%)]表示,行χ2检验;检验水准α=0.05,P<0.05 为差异有统计学意义。
2 结果
2.1 两组剖宫产手术指标比较 两组手术时间和术中补液量比较,差异无统计学意义(P>0.05);实验组的术中出血量、术中大出血比例、术中输血液制品量、术中输红细胞悬液及新鲜冰冻血浆、子宫切除比例均低于传统手术组(P<0.05),见表2。
表2 两组剖宫产手术指标比较[,n(%)]
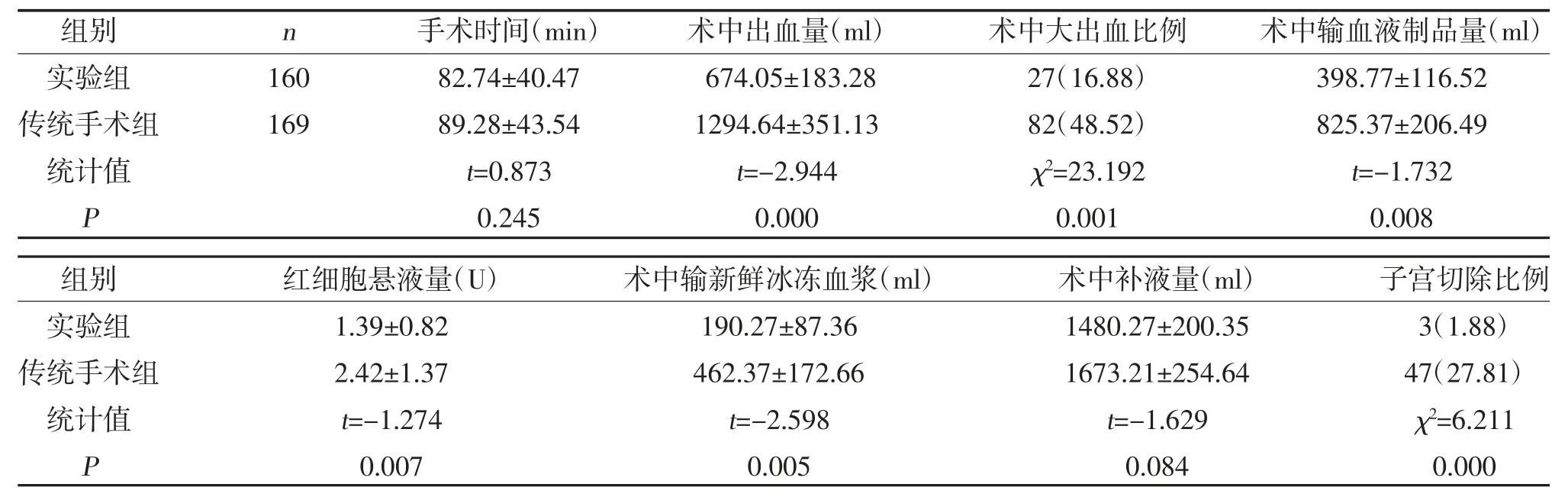
表2 两组剖宫产手术指标比较[,n(%)]
注:术中输血液制品(红悬+新鲜冰冻血浆)
2.2 两组围手术期指标比较 两组新生儿5 min Apgar评分、新生儿体重、术后发热比较,差异无统计学意义(P>0.05);实验组术后输血液制品量低于传统手术组,差异有统计学意义(P<0.05);传统手术组术后发生DIC、失血性休克、入住ICU 患者高于实验组,住院时间长于实验组(P<0.05),见表3。
表3 两组围手术期指标比较[,n(%)]
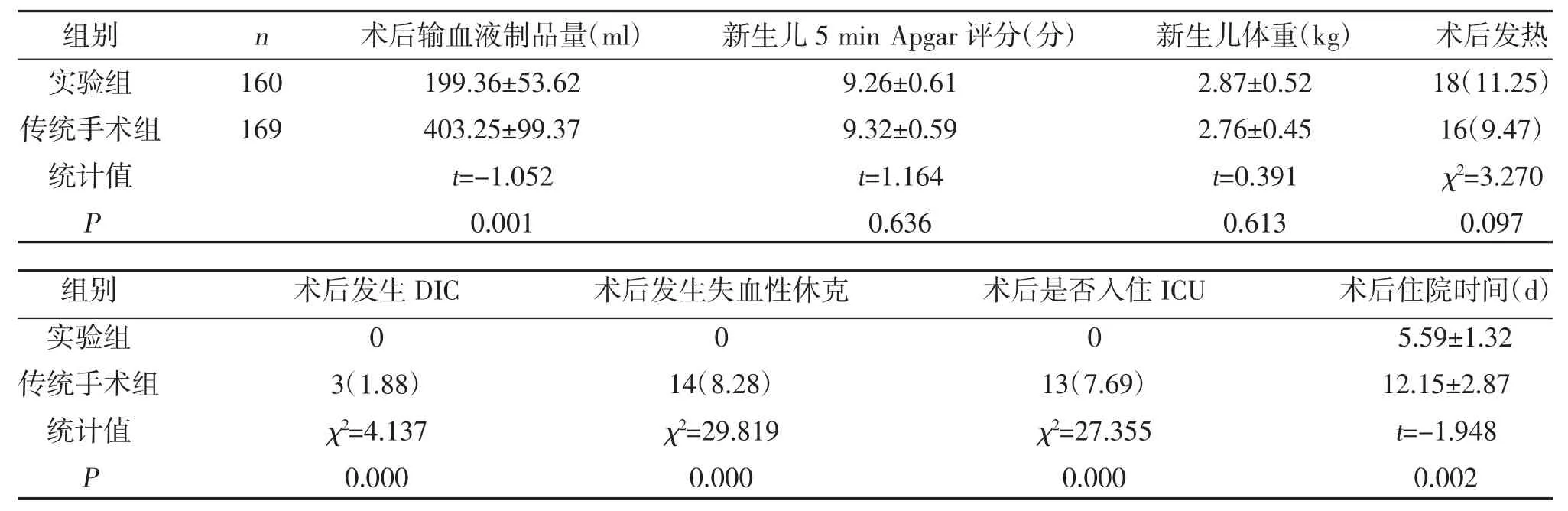
表3 两组围手术期指标比较[,n(%)]
2.3 实验组介入手术指标分析 实验组剖宫产术前均预置Forgarty 导管腹主动脉,平均耗时(16.72±4.33)min,平均电离辐射剂量(12.73±4.26)mGy,剖宫产术后有89 例产妇(55.63%)接受了子宫动脉栓塞术,栓塞时间平均为(65.82±13.67)min,均未发生大出血。
3 讨论
腹主动脉球囊阻断是指在实施剖宫产术前,通过预置Forgaty 球囊阻断腹主动脉,减少子宫的供血,从而达到减少胎盘剥离面的出血、减少剖宫产术中出血量、使手术视野清晰、缩短产科医师处理子宫及胎盘出血时间的目的。子宫动脉栓塞是在实施剖宫产术后,评估有高危出血风险的产妇,利用原有的血管通道,向双侧子宫动脉内注入明胶海绵颗粒栓塞子宫动脉,达到持续减少出血目的。本通过联合应用腹主动脉球囊阻断和子宫动脉栓塞术,大大减少了剖宫产术中出血,在保障孕产妇安全的同时,放射剂量也远低于国家放射防护委员会推荐的标准剂量(150 mGy),因此本研究认为剖宫产术前预置腹主动脉球囊是安全的。
本次研究结果显示,传统手术组剖宫产术中出血量高于实验组,与大多数研究报道一致[9-11]。而在剖宫产术中输血液制品方面,无论是血液制品总量,还是红细胞悬液或新鲜冰冻血浆,实验组均低于传统手术组,这与腹主动脉球囊阻断可有效减少剖宫产术中出血有关[12,13]。一般而言,剖宫产术中大出血是凶险性前置胎盘的一个特征,为了最大可能减少术中出血,减少不良妊娠结局,传统的剖宫产术通常由临床经验丰富的产科医师主刀,在剖宫产术中采用更为行之有效的止血方法,甚至通过半切除或全切除子宫达到止血的目的。本研究中实验组预先放置腹主动脉球囊可以减少出血量,从而给产科医师更多时间及更清晰的手术视野去处理出血,降低了切除子宫的风险,其中实验组仅有3 例患者切除了子宫,而传统手术组有47 例切除了子宫。本研究还显示,实验组剖宫产手术时间为(82.74±40.47)min,略低于传统手术组的(89.28±43.54)min,与既往研究基本一致[12-14]。同时,术中补液量一般是由手术时间决定,本研究两组的剖宫产手术时间基本一致,因此术中补液量也基本一致。当然,术中补液量也与手术出血量有关,但补充血容量最优选择为积极输血,而不是加大补液量,主要因为过多的液体输注会加重产妇心脏负荷,甚至会导致产后水肿。
本研究显示,实验组术中平均补液量低于传统手术组,两组新生儿5 min Apgar 评分、体重比较,差异无统计学意义(P>0.05),与既往研究结果相符[9,15-17]。传统手术组术后输血液制品量高于实验组,差异有统计学意义(P<0.05),这与剖宫产术中孕产妇出血量呈正相关,且传统手术组术后3 例孕产妇发生了DIC、14 例发生了失血性休克、13 例术后送入ICU 监护治疗,这可能也与剖宫产术中出血量较大相关,而正因为术后并发症的发生,导致传统手术组的术后住院时间高于实验组,与既往研究报道一致[18-20]。但是,也有研究表明[12,13],采用腹主动脉球囊阻断术对孕产妇剖宫产术后的恢复无显著影响,不会减少患者的术后住院天数。因此,该结论仍有待进一步研究证实。
综上所述,腹主动脉球囊阻断联合子宫动脉栓塞应用于凶险型前置胎盘孕产妇剖宫产术安全有效,可降低术中及术后出血量,降低子宫切除率;同时减少了术后并发症、缩短了术后住院时间,不会对胎儿造成不利影响。

