45岁以上单胎足月分娩产妇临床特征及母婴结局
关晓宇,姚辰希,王琳琳,苏士利
(山东省妇幼保健院产科/国家卫生健康委生育调控技术重点实验室,济南 250014)
目前我国仍将分娩年龄≥35周岁的妊娠定义为高龄妊娠。根据《2019年中国卫生健康统计年鉴》统计,高龄妊娠占所有妊娠的比例由2001年的4%增至2017年的15.38%。随着一对夫妻可以生育3个子女政策的实施,许多高龄女性有了再次妊娠、生育的需求,生育政策的调整导致孕产妇年龄构成及母婴并发症发生变化[1]。生育年龄≥35岁的孕妇逐渐增多,甚至生育年龄≥45周岁的超高龄孕产妇也在增加,围产期医疗保健面临巨大的挑战。妊娠合并症及并发症的发生风险均随孕妇年龄增加而增高,应重视高龄孕妇的妊娠期管理及围产保健[2]。如何保障高龄孕产妇,尤其是生育年龄≥45周岁孕产妇的母婴健康,是产科领域不容忽视的重要问题。本研究通过回顾分析生育年龄≥45周岁的单胎足月分娩产妇的临床特征、分娩方式及母婴结局,旨在探讨超高龄孕妇分娩期的安全性。
1 材料与方法
1.1 研究资料 本研究设计为回顾性队列研究,选取2016年7月至2021年5月于山东省妇幼保健院单胎足月分娩的45例年龄≥45岁产妇为研究组,选取2021年1~5月于我院产科单胎足月分娩的52例40~44岁产妇为对照组。产妇的出院诊断根据临床表现、实验室检查、影像学检查和组织病理学结果综合诊断,具体诊断标准见妇产科学(第9版)[3]。
1.2 研究方法 回顾分析两组产妇的人口学特征、分娩方式、分娩并发症、母婴结局等临床资料,比较两组的临床特征、分娩方式及母婴结局差异。按分娩方式分为2个亚组:经阴分娩组和剖宫产组。研究组中经阴分娩9例,剖宫产37例,对照组中经阴分娩12例,剖宫产40例。
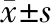
2 结 果
2.1 两组产妇临床诊断比较 两组的贫血、子宫肌瘤、胎儿窘迫、胎膜早破、瘢痕子宫比例比较,差异均有统计学意义(P<0.05)。见表1。
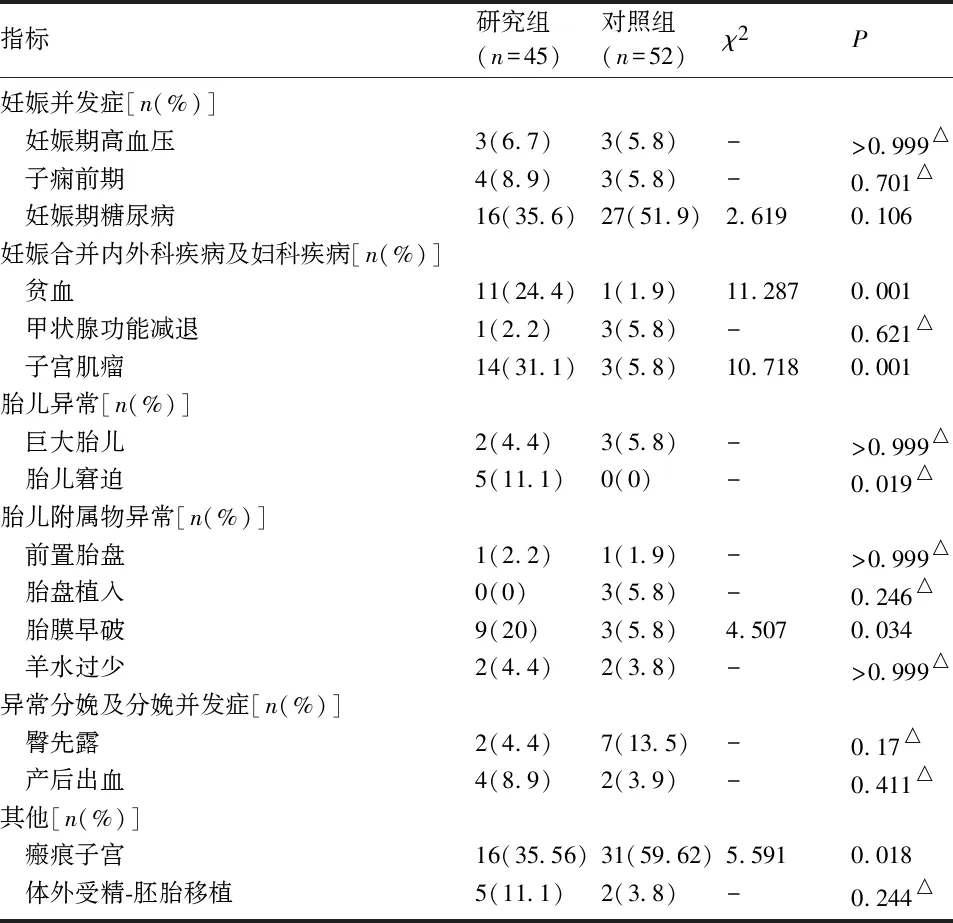
表1 两组产妇临床诊断比较
2.2 两组产妇不同条件下剖宫产率的比较 两组的总剖产率、初次剖产率、初产妇剖宫产率和经产妇(经阴分娩)剖宫产率比较,差异均无统计学意义(P>0.05)。见表2。
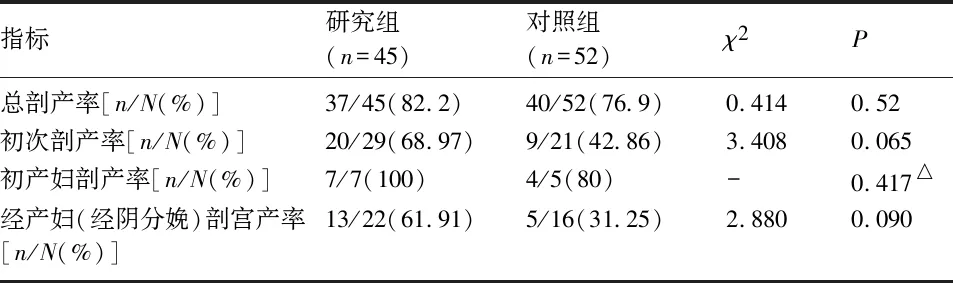
表2 不同条件下两组剖宫产率的比较
2.3 两组中剖宫产分娩产妇临床特征及母婴结局的比较 两组中剖宫产分娩产妇身高、分娩前体重、孕前体质量指数、孕周、孕次、产次和住院时间比较,差异均无统计学意义(P>0.05);两组孕期增重和距上次分娩时间比较,差异有统计学意义(P<0.05)。两组术中子宫动脉上行支结扎术和产妇转MICU率比较,差异均无统计学意义(P>0.05);研究组术中出血量明显多于对照组(P<0.05),但两组产后出血率和输血率比较,差异均无统计学意义(P>0.05);两组术中合并妇科手术比较,差异有统计学意义(P<0.05)。两组新生儿体重、Apgar评分和转NICU率比较,差异均无统计学意义(P>0.05)。见表3。
表3 两组中剖宫产分娩产妇临床特征及母婴结局的比较
2.4 两组中经阴道分娩产妇临床特征及母婴结局的比较 两组中经阴道分娩产妇身高、分娩前体重、孕前体质量指数、孕周、孕次、产次和住院时间比较,差异均无统计学意义(P>0.05);两组孕期增重和距上次分娩时间比较,差异有统计学意义(P<0.05)。两组产妇会阴侧切率、阴道助产率、宫颈裂伤发生率、出血量、产后出血率和输血率比较,差异均无统计学意义(P>0.05)。两组新生儿体重、Apgar评分和转NICU率比较,差异均无统计学意义(P>0.05)。见表4。
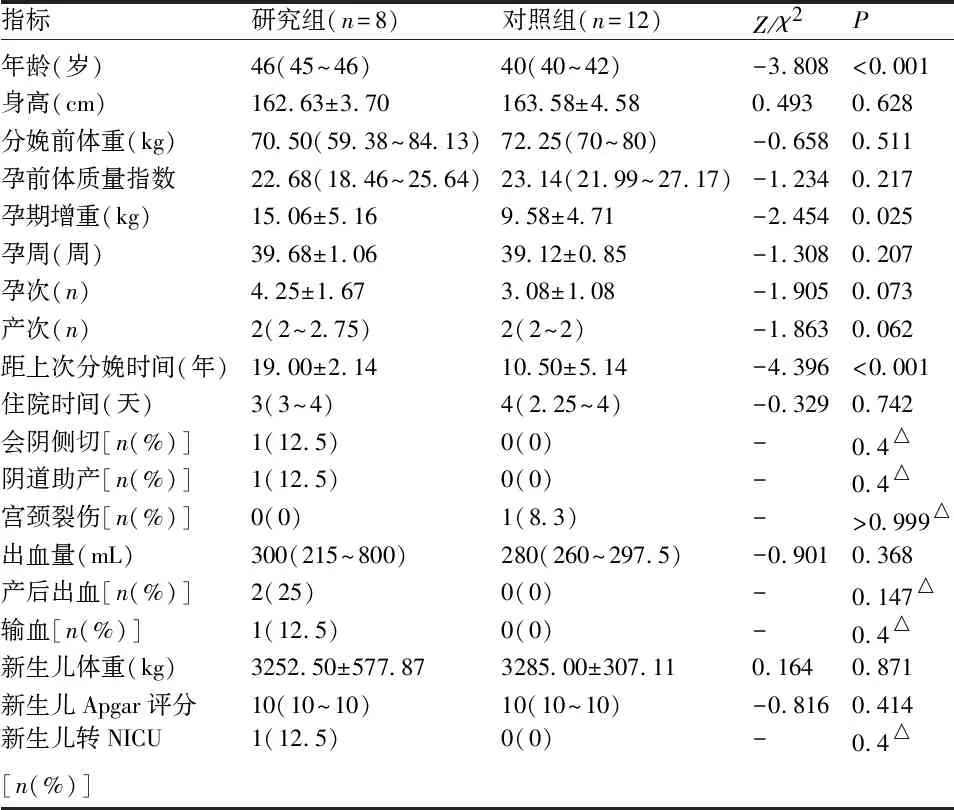
表4 两组中经阴道分娩产妇临床特征及母婴结局的比较
3 讨 论
孕妇年龄与不良围产结局相关,高龄孕妇不良围产结局增多,但发生率很低且40岁以前并没有明显增加[4-5]。Heffner认为,女性45岁以前妊娠是安全的[6]。本研究发现,年龄≥45岁与40~44岁产妇相比,妊娠期高血压、子痫前期及妊娠期糖尿病等妊娠并发症并没有明显增加,但年龄≥45岁产妇的贫血、子宫肌瘤、胎儿窘迫、胎膜早破等发生率明显升高。结果表明,年龄超过≥45岁女性,如有妊娠意愿或需求,仍可积极备孕,但需加强围产期保健,及时发现妊娠合并症,尤其妊娠期贫血等,并积极治疗。子宫肌瘤等妇科疾病明显增多,需引起重视。在分娩过程中,胎儿窘迫发生率明显增加,应加强产时监护,保障母婴安全。有文献认为,随着年龄增大,妊娠相关并发症及合并症发生率明显增加,但是通过孕期的综合保健,大部分孕妇会有良好的妊娠结局[7]。
文献报道,无论高龄初产妇还是高龄经产妇,剖宫产率均增加[8],≥40岁孕妇剖宫产发生率更是明显增加[9]。据报道,35~39岁孕妇的剖宫产率是适龄孕妇的2倍,40岁以上孕妇的剖宫产率是适龄孕妇的3倍,而且初产妇比经产妇更易受到年龄的影响[10],45岁以上孕妇初产妇的剖宫产率为72.7%,经产妇的剖宫产率为43.2%[11]。本研究结果与此相符,40~44岁年龄组中初产妇的剖产率为80%,经产妇(经阴分娩)的剖宫产率为31.25%,而≥45岁年龄组中初产妇的剖宫产率为100%,经产妇(经阴分娩)的剖宫产率为57.89%。初产妇的剖宫产率极高,其可能原因主要是高龄初产,胎儿较珍贵,孕妇担心经阴分娩风险以及医生对经阴分娩风险的顾虑。同时,随着年龄的增大,孕妇体力及身体素质下降,经产妇选择剖宫产终止妊娠的意愿也明显增加。年龄≥45岁的超高龄孕妇在分娩方式选择上,应综合考虑,选择适宜的分娩方式,年龄是分娩方式选择的一个重要影响因素。
本研究结果显示,无论剖宫产还是经阴道分娩,≥45岁与40~44岁年龄组相比,新生儿在体重、Apgar评分及转NICU发生率等方面比较,差异均无统计学意义。这表明年龄≥45岁并没有明显增加新生儿不良结局。虽然在剖宫产组中,年龄≥45岁产妇合并妇科手术明显增多,术中出血量明显增多,但产后出血率并没有增加。而在经阴分娩组分析中发现年龄≥45岁产妇的会阴侧切率、阴道助产率、宫颈裂伤发生率、出血量、产后出血率及输血率较40~44岁年龄组产妇均无明显增加。结果表明维持至足月的单胎分娩≥45岁产妇有良好的妊娠结局。
本研究中未出现严重的分娩期并发症,但加强高龄孕妇的分娩期管理是保障母儿安全的重要环节。对于高龄孕妇,在经阴试产时要密切关注产妇的精神状态,及时监测生命体征,尤其是血压变化,警惕宫缩乏力及产后出血。在试产过程中,若高龄产妇强烈要求改变分娩方式,应放宽剖宫产指征[12]。对于剖宫产产妇,要注意麻醉方式的选择及术中管理,避免血压波动太大,控制液体入量,减少心脑并发症的发生。
综上所述,与40~44岁产妇相比,年龄≥45岁产妇的妊娠并发症及不同条件下的剖宫产率并没有增加,但贫血、子宫肌瘤等妊娠合并症明显增加。初产妇剖宫产率均明显增高。维持至足月的单胎分娩≥45岁产妇,剖宫产和经阴分娩均有良好的母婴结局。≥45岁的女性有妊娠需求时可以妊娠,但要加强围产保健及产时管理。本研究纳入样本量较少,结果可能会有偏倚,有待更大样本量的研究分析证实。

