腹腔镜穿孔修补术治疗急性胃十二指肠溃疡穿孔的临床效果分析
张朝阳
河南项城市第一人民医院普外科 项城 466200
急性胃十二指肠溃疡穿孔是普外科常见的一种急腹症。由于大量含有细菌的胃肠内容物液流入腹腔,可引起化学性、细菌性腹膜炎,若未及时实施手术,可导致感染性休克,严重危及患者的生命安全[1]。近年来,随着高效抗幽门螺杆菌和抗溃疡等药物在临床得到广泛应用,以及腹腔镜等微创技术的不断普及开展,腹腔镜穿孔修补术已成为治疗急性胃十二指肠溃疡穿孔的首选术式。本研究拟通过病例对照分析,以探讨腹腔镜穿孔修补术的临床效果。
1 资料与方法
1.1一般资料回顾性分析2018-01—2020-07我院行穿孔修补术的58例急性胃十二指肠溃疡穿孔患者的临床资料。纳入标准:(1)均有明确胃十二指肠溃疡病史。(2)经术前影像学和腹腔镜检查明确诊断且符合穿孔修补术指征。排除标准:(1)合并严重呼吸、神经及精神、循环、免疫、血液等系统疾病的患者。(2)经术中冰冻切片病理学检查提示胃癌穿孔的患者。(3)合并幽门梗阻、出血,以及有开腹手术史的患者。将符合纳排标准的58例患者根据不同修补方法分为开腹组(28例)和腹腔镜组(30例)。2组患者的基线资料差异无统计学意义(P>0.05),见表1。
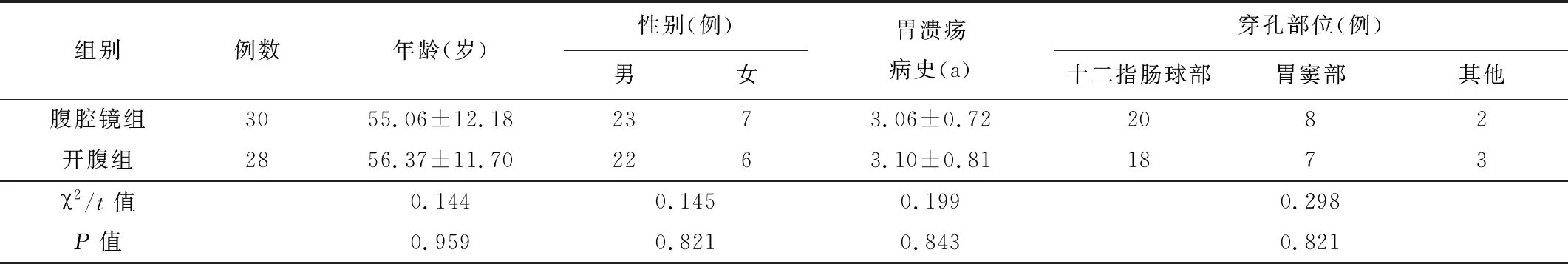
表1 2组患者的基线资料比较
1.2手术方法腹腔镜组:选择气管插管全身麻醉,患者取仰卧位。脐下缘做1.0 cm弧形切口,穿刺建立CO2气腹,压力维持在11~13 mmHg(1 mmHg=0.133 kPa),依次置入10 mm Trocar、腹腔镜并作为观察孔,探查腹腔。分别经腋前线左肋缘下及左锁骨中线平脐处置入10 mm和5 mm Trocar作为主操作孔、辅助操作孔,置入腔镜手术器械。腹腔镜直视下确认穿孔位置,将膈下、盆腔及结肠旁沟的积液吸除干净。用2-0带针可吸收线平行于十二指肠和胃窦的长轴对穿孔行全层间断缝合1~3针,打结后将附近的大网膜覆盖固定其上。对于胃溃疡穿孔,可于穿孔边缘切取少许组织送冰冻切片行病理学检查,以排除癌性穿孔。以温生理盐水彻底冲洗腹腔,小网膜孔及下腹部各留置一根引流管。退镜后缝合切口,结束手术[2]。开腹组:气管插管全身麻醉,经上腹正中l0~15 cm的纵切口完成溃疡穿孔修补术,具体手术方法参考文献[3]。2组患者术后均常规予以抗生素预防感染、禁饮食胃肠减压等治疗。出院后遵医嘱规范实施抗幽门螺杆菌[4]和抗溃疡药物等内科干预,保持科学饮食、运动等生活习惯并定期门诊复查胃镜。
1.3观察指标(1)手术时间、术中出血量和术后胃肠功能恢复时间、镇痛药物使用率及住院时间。(2)术后并发症。(3)随访期间复发情况。

2 结果
2.1手术时间等指标2组均成功完成手术,腹腔镜组无中转开腹病例。腹腔镜组的手术时间和术后胃肠功能恢复时间、住院时间短于开腹组,镇痛药物使用率低于开腹组,差异均有统计学意义(P<0.05)。见表2。
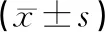
表2 2组患者手术时间等指标比较
2.2术后并发症及随访期间复发情况腹腔镜组术后并发症发生率低于开腹组,差异有统计学意义(P<0.05),见表3。2组患者术后均获随访12个月,经胃镜检查,溃疡均愈合良好,差异无统计学意义(P>0.05)。

表3 2组患者术后并发症比较
3 讨论
急性胃十二指肠溃疡穿孔是胃十二指肠溃疡的常见并发症,发病突然、进展快且病情较重,需要紧急给予干预。对于部分年轻的空腹十二指肠溃疡穿孔患者,如果全身情况相对较好、腹膜炎症状程度轻且局限在右上腹范围,可采取禁饮食、持续胃肠减压、控制感染、支持治疗,以及对症处理等非手术疗法。彻底性的手术可选择胃大部切除术,虽然可Ⅰ期处理穿孔和溃疡两个问题,但对胃肠道的正常解剖结构和功能损害较大、手术创伤重,而且可引发术后出血、吻合口梗阻,以及倾倒综合征、营养不良、贫血等近、远期并发症。近年来,随着高效抗溃疡和抗幽门螺杆菌等药物的应用,穿孔修补术联合术后规范抗幽门螺杆菌和抗溃疡药物的治疗方案,因对胃肠道正常解剖结构和功能的影响小,不但效果好,而且具有创伤小、术后并发症少等优势,已在临床达成共识[5-6]。
本研究结果显示,接受腹腔镜和开腹穿孔修补术的患者均获得了满意的治疗效果,但前者手术时间和术后胃肠功能恢复时间、住院时间均短于开腹组,镇痛药物使用率和并发症发生率低于后者,差异均有统计学意义。而且术后随访12个月期间,经胃镜检查,溃疡均愈合良好,与有关研究的结果一致,充分表明了腹腔镜穿孔修补术治疗急性胃十二指肠溃疡穿孔的良好效果和安全性[7]。分析其原因在于:(1)传统开腹溃疡穿孔修补术不仅手术切口大,而且受手术空间限制,对肠间、盆腔等隐匿区的积液清除能力有限,故可增加术后腹(盆)腔脓肿的风险。此外,由于术后疼痛程度重,患者不能早期下床活动而影响胃肠功能恢复和进食,故增加了粘连性肠梗阻的发生率。(2)腹腔镜穿孔修补术在相对封闭的腹腔中进行,可避免腹腔大面积和长时间暴露;术中能够通过腹腔镜对患者腹(盆)腔进行全面而清晰观察,可迅速确定病变部位、范围和程度;并可全方位对腹(盆)的积液进行彻底清除。降低了开腹手术对肠道和腹腔的干扰程度,有利于维护胃肠道的生理功能。加之切口小、疼痛轻,患者术后可早期下床活动和进食,从而最大程度降低了切口感染、腹(盆)腔脓肿、粘连性肠梗阻等并发症的风险[8-10]。
为保证腹腔镜穿孔修补术的治疗效果,施术时应注意:(1)严格把握腹腔镜穿孔修补术的适应证和禁忌证。对穿孔时间长、伴有严重腹膜炎,以及腹腔污染重的患者,应选择开腹穿孔修补术。(2)对胃溃疡穿孔患者,最好常规切取穿孔边缘组织进行活检,以排除胃癌穿孔;若操作无困难时,可先行溃疡楔形切除后再修补穿孔,不但有利于保证病理取材的质量,而且有利于穿孔愈合。(3)术后应规范应用抗幽门螺杆菌及抗溃疡药物治疗,并定期随访复查胃镜,以预防溃疡复发[11]。

