流浪精神分裂症出院患者药物使用的回顾性调查
汪崇泽 王苹 吴希 徐兰 孟美玲 吕钦谕 洪武
随着社会经济的发展和精神文明的提高,流浪精神患者的收治和管理工作越来越受到国家各部门的重视,收治城市流浪乞讨精神障碍患者是精神病专科医院所承担的一项公益性任务。抗精神病药物是当前治疗精神分裂症的主要治疗手段,可以有效控制患者精神症状、兴奋、冲动和行为紊乱等。目前抗精神病药物种类繁多,其主要治疗靶点有多巴胺和5-羟色胺,可分为典型抗精神病药物和非典型抗精神病药物。对流浪精神分裂症这一特殊群体的药物使用情况,尤其是出院时的用药情况,目前笔者未见相关报道。为了解我院救治病区流浪精神分裂症患者出院时的药物使用情况,对2016 年1月1日至 2021年9月30日上海交通大学医学院附属精神卫生中心流浪精神分裂症患者出院时带药情况进行统计和分析,旨在促进抗精神病药物的合理使用,为精神病专科医院制定规范、有效、经济的治疗方案提供参考。
1 对象与方法
1.1 调查对象 选择2016年1月1日至 2021 年9月30日流浪精神分裂症出院患者为研究对象。
1.2 纳入与排除标准
1.2.1 纳入标准:①符合国际疾病分类第10 版(international classification of diseases 10th revision,ICD-10)精神和行为障碍分类中精神分裂症的诊断标准[1];②住院时间≥6 d;③年龄不限。
1.2.3 排除标准:①精神发育迟滞及共并其他精神障碍患者;②存在重大躯体疾病,如传染性肝炎、肺结核、艾滋病等。
1.3 方法
1.3.1 调查工具:采用自制调查表,逐个登记患者信息表格,内容包括年份、姓名、性别、年龄、诊断、精神科药物名称及剂量、内科药物使用情况等项目。
1.3.2 调查方法:本调查设计为回顾性调查研究,对符合入组标准的出院患者通过电子病历系统收集相关资料进行调查研究,由受过统一培训的精神科医护人员担任调查工作,对出院患者的带药情况按项目进行登记。本研究所涉及的药物种类包括抗精神病药物、其他精神科类药物和内科药物。
1.3.2.1 抗精神病药物:①非典型抗精神病药物:利培酮(片剂、口服液)、奥氮平、氯氮平、齐拉西酮、氨磺必利、阿立哌唑、富马酸喹硫平片、帕利哌酮缓释片、盐酸哌罗匹隆、鲁拉西酮、布南色林片;②典型抗精神病药物:舒必利、氯丙秦、氟哌啶醇、奋乃静;抗精神病药物联合用药定义为≥2种不同类型抗精神病药物联合应用。
1.3.2.3 内科药物:①通便药物:舒秘胶囊;②补钾药物:氯化钾缓释片;③保肝药物:益肝灵、肝苏颗粒;④降血压药物:厄贝沙坦片、硝苯地平控释片(拜新同)、氨氯地平;⑤活血化瘀、营养心脏药物:脉血康胶囊、丹参片、银杏叶胶囊、宁心宝;⑥升白药物:利血生;⑦降血糖药物:盐酸二甲双胍片、格列美脲、阿卡波糖;⑧护胃、护胆药物:奥美拉唑胶囊 、胆维他片; ⑨ β受体阻滞剂:酒石酸美托洛尔片、盐酸普萘洛尔(心得安); ⑩其他药物(抗生素及抗血小板药物):头孢拉定胶囊、左氧氟沙星、阿司匹林片。
1.4 统计学分析 应用SSPS 25.0统计软件,计数资料采用例数和百分率(%)表示,采用χ2检验或Fisher精确检验,统计学方法采用双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般人口学资料 共有490例纳入研究,其中男344例(70.2%),女146例(29.8%);年龄 16~83岁,平均(35.87±11.8)岁。2016年共有99例,占20.2%;2017年共有123例,占25.1%;2018年120例,占24.5%;2019年92例,占18.8%;2020年36例,占7.3%;2021年20例,占4.1%。
2.2 精神科药物使用情况
2.2.1 使用频率和用药。①使用频率:490 例出院带药患者中,使用非典型抗精神病药物比例为93.1%(456/490),典型抗精神病药物为舒必利,占6.9%(34/490),无其他典型抗精神病药物。在使用非典型抗精神药物治疗中,奥氮平使用比例最高,占31.0%(158/490),其次是利培酮,占29.0%(142/490),使用氯氮平63例(14.1%)。
2.2.2 治疗情况:流浪精神分裂症出院患者带药情况结果显示,以单一用药为主,占96.5%(473/490),联合用药患者仅占3.5%(17/490),其中联合组2019年5例,2020年10例,2021年2例。联合用药组合为新型抗精神病药物联用,均采用了不同作用机制的抗精神病药物联用,有以下组合:奥氮平+氨磺必利4例,鲁拉西酮+喹硫平1例,氯氮平+氨磺必利2例,氯氮平+齐拉西酮2例,氯氮平+利培酮2例,氨磺必利+布南色林1例,奥氮平+布南色林1例,奥氮平+阿立哌唑2例,利培酮+阿立哌唑1例,利培酮+喹硫平1例。
2.2.3 不同年份患者出院带药情况变化:典型抗精神病药物使用比例明显降低,2018、2020、2021年出院带药均未使用典型抗精神病药物,2019年后出院带药中使用的药物更加多样化,不仅限于利培酮、奥氮平、氯氮平等药物,新药的出院带药使用率增加,哌罗匹隆、鲁拉西酮、布南色林均有使用,联合用药的比例增加。见图1。

图1 不同年份间抗精神病药物使用情况变化
2.2.4 用量:其中日用量超说明书范围3例,使用的药物均为奥氮平,剂量为25 mg/d,其余单药治疗组和联合治疗组均无超出药物使用说明书用量范围。药物剂量换算成氯丙嗪等效剂量后,治疗剂量为15~1 666.67 mg/d,中位数 666.67 mg/d。见表1。
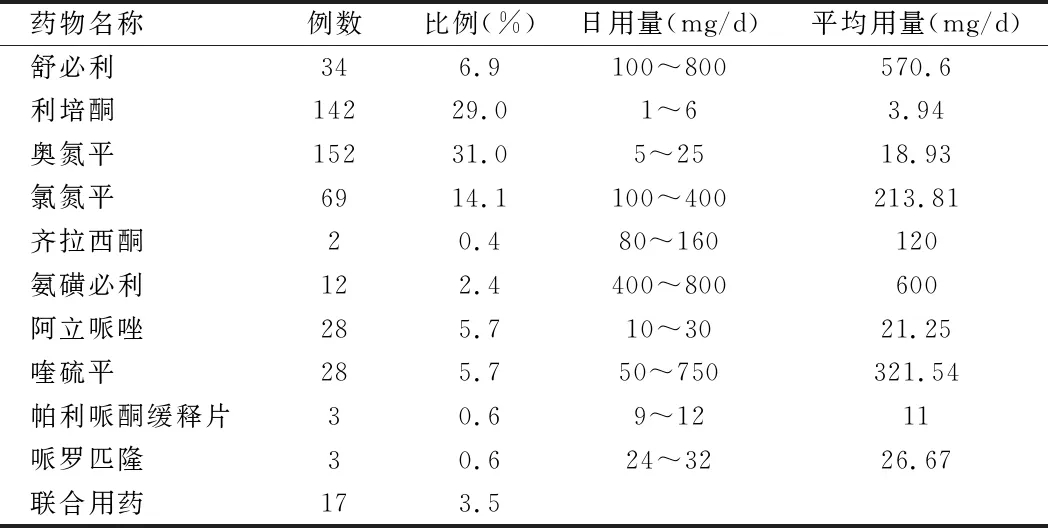
表1 抗精神病药物出院带药情况


表2 不同年份合并其他类精神药物情况比较 例(%)
2.3 内科药物出院带药使用情况 出院精神分裂症患者带的内科药物排名前三依次为舒秘胶囊(25.7%),活血化瘀药物(5.1%),β受体阻滞剂(3.1%)。对典型抗精神病药物和非典型抗精神病药物组,利培酮组和非利培酮组,奥氮平组和非奥氮平组,氯氮平组和非氯氮平组进行分析比较发现,氯氮平组合并通便药物(42.0%)高于非氯氮平组(23.0%),差异有统计学意义(P<0.01),其他3组差异无统计学意义(P>0.05)。见表3、4。

表3 出院使用内科药物情况
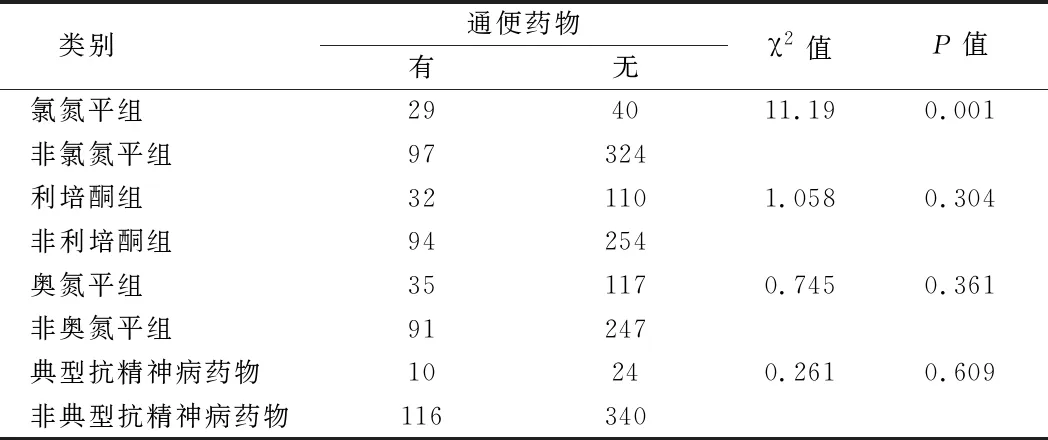
表4 不同抗精神病药物组使用通便药物情况比较 例
3 讨论
本研究回顾性调查并分析了2016至2021年的精神分裂症患者出院带药情况,包括精神科药物和非精神科药物,除抗生素3 d用量外,其余药物均予以14 d的药量。
本研究调查结果显示,出院流浪精神分裂症患者以单一使用抗精神病药物为主(96.5%),仅3.5%患者联合2种抗精神病药物,联合用药组频率明显低于盛嘉玲等[2]采用的时点调查法调查在院患者精神药物处方模式结果,可能与样本量、病情严重程度、病种有关。本研究中无三种、四种抗精神病药物联合使用,其中单药治疗组中,3例患者奥氮平的使用量为25 mg/d,超出说明书的推荐剂量5~20 mg/d,出院时奥氮平超剂量仅占奥氮平组0.02%。国内学者报道门诊奥氮平超剂量使用率为1.94%[3],国外研究服用奥氮平剂量为7.5~30 mg/d[4],最高剂量高于国内。在国内奥氮平说明书中建议仅在适当的临床再评估后方可使用超过推荐剂量的药物,超剂量使用可能会导致更多的不良反应,因此超剂量使用奥氮平应慎重。联合用药组中,都采用不同作用机制的新型抗精神病药物组合,均符合诊疗规范。
本研究调查结果显示利培酮、奥氮平、氯氮平用药频率占据前三,这三种用药对精神症状的控制具有明显的疗效,已在多项研究中得到证实[4,5]。我院目前出院时的用药,与盛嘉玲等[2]报道的在上海民政系统医院采用时点调查法的调查结果不同,三年来氯氮平、利培酮使用比例逐渐上升占据前2位。基于患者用药安全性及不良反应考虑,使用典型抗精神病药物的概率越来越低。近三年来,尽管利培酮、奥氮平仍然占多数,但出院时带药的种类较前三年多样化,可能是由于国家医保政策的调整,带量采购的推行,一些药物的价格调整,如鲁拉西酮、盐酸哌罗匹隆、布南色林,此类药物对内分泌、代谢、血清泌乳素影响较小,且对认知有改善的药物[6-8],药品带量采购及药物价格对医生药物处方模式及药物治疗的选择带来一定的影响,同时在一定程度上也会增加患者联合用药的比例。因此临床医生在给患者使用药物的选择上也呈现多样化趋势,但对这一特殊群体,选择精神科药物时需谨慎。

出院带药时使用的内科药物中通便药物最为普遍。抗精神病药物可引起胃肠动力减弱[10-12],导致便秘,常见的不良反应之一,若未及时处理,可能会导致严重的并发症,包括肠梗阻、缺血性肠病、吸入性肺炎、结肠穿孔,细菌性败血症,影响患者的生命安全。不同的研究报道的便秘发生率不一致,总体来讲,便秘发生率不低[12,13],但在临床工作上可能会存在识别不足状况,不同的抗精神病药物之间便秘发生率也不同,超过50%服用抗精神病药物的患者会有便秘情况。饮水量少、饮食习惯差、少动的生活方式、镇静都会加重便秘情况。具体影响的机制尚不明确,可能为抗胆碱能、抗组胺、5-羟色胺受体拮抗作用,母药和代谢产物均对胃肠动力有影响[12]。
对本研究中药物应用较多的抗精神病药物进行分析发现,使用氯氮平的患者合并通便药物的比例最高。既往的一项荟萃分析结果提示氯氮平引起便秘非常常见,纳入的32项研究中,氯氮平引起的便秘发生率为31.2%,是其他抗精神病药物治疗风险的3倍[14]。另外也有研究报道氯氮平引起的便秘风险是其他抗精神病药物的4.5倍[12],氯氮平治疗的患者除了明显减弱胃肠动力外,肠道传输时间也显著延长[11],严重影响了胃肠道功能。在临床上服用抗精神病药物的患者,尤其是服用氯氮平,应密切监测和评估抗精神病药物引起的便秘,及时干预,以避免严重的胃肠道后果。目前主要有量表评估和客观检查来评估便秘。精神分裂症患者由于更高的痛阈或无能力表达痛苦感觉导致在主观及量表评估产生遗漏,而客观检查则更有能力识别胃肠道动力减弱现象。因此,关注患者的便秘情况,可以采用客观检查和量表评估相结合的方法,以防止严重并发症的发生。
本研究也存在不足之处:(1)2020年和2021年样本量偏少,主要原因包括新冠疫情影响流浪乞讨人员的流动性,精神卫生政策背景下重性精神障碍患者管理的全面优化,流浪精神障碍患者收治数量有所减少;(2)回顾性调查了出院时的用药情况,不能全面反映患者在住院期间的药物应用变化,影响到出院流浪精神分裂症患者的用药和治疗情况;(3)本研究调查对象来自于三级甲等专科医院流浪精神分裂症患者出院带药情况,其他医院未纳入研究,因此,还需要扩大调查范围做进一步的研究。
综上所述,我院流浪精神分裂症患者出院时带药以单一用药为主,联合用药比例低,合并其他精神药物均符合诊疗规范。近年来,选择药物种类呈多样化。对于这一特殊群体,需要考虑具体情况,根据对药物的规范化要求,选择合适的用药,安全合理使用药物,以改善患者预后和患者的用药依从性。

