PCT、CRP、CD64在细菌性新生儿败血症中的应用
姜 燕,任 荣,曹 博
(宝鸡市妇幼保健院新生儿科,陕西 宝鸡 721000)
新生儿败血症主要指新生儿受到病原菌(细菌或真菌)感染,侵入人体血液循环系统,同时大量生长繁殖,形成毒素后造成的全身性感染。有调查发现,美国败血症患者死亡率高达30%~50%,并且每年新发病例达75万人[1]。亦有报道称,败血症发病率呈现升高趋势,升高速率约为每年1.5%~8.0%[2]。因为新生儿免疫功能低下,容易受细菌感染且造成全身扩散,具有病情进展快的特点,因此,早期诊断、予以及时治疗是决定患儿预后的关键。
新生儿败血症通常发病隐匿,尽管血培养能够确诊,但比较耗时且阳性率低;而核酸扩增等技术,又较难普及应用于基层医院,故探寻可靠的早期诊断细菌感染相关标记物,对指导早期诊治具有重要意义。现阶段,国内一般采取血常规、降钙素原(procalcitonin,PCT)以及C反应蛋白(C-reactive protein,CRP)等作为感染检测指标,然而这些指标诊断敏感度与特异度普遍不高[3]。分化群抗原64(cluster of differentiation antigen 64,CD64)属于近年来发现的新细胞因子,并于细菌感染疾病与败血症诊断上显示出较高应用价值[4]。当前,关于PCT、CRP与CD64联合应用于新生儿败血症临床诊断的研究较少,尤其是在患儿疗效评估中的应用尚无相关报道。本文旨在探究血清PCT、CRP、CD6检测对细菌性新生儿败血症的诊断及疗效评估价值,为临床提供一定参考依据。
1资料与方法
1.1一般资料
选取2017年6月至2020年7月宝鸡市妇幼保健院95例细菌性新生儿败血症患者为观察组。纳入标准:符合细菌性新生儿败血症有关诊断标准[5],且于后期经血培养结果确诊;所有入组对象家属均对研究知情,签署知情同意书。排除标准:排除合并先天性畸形、自身免疫疾病者、具有抗感染治疗史、合并血液疾病等。并选取同期50例局部感染新生儿(局部感染组,包括肠炎18例、细菌性肺炎26例、上呼吸道感染4例、其他2例)及50例健康新生儿(对照组)。三组新生儿性别、胎龄及体重等一般资料比较无统计学意义(P>0.05),见表1。研究符合本院伦理委员会审核要求。

表1 三组新生儿一般资料比较Table 1 Comparison of the general data among the three
1.2研究方法
观察组入院后均接受常规抗生素治疗,治疗时间10d左右。采集观察组治疗前后、局部感染组与对照组入院时清晨空腹状态静脉血5mL,分为两份:①一份使用3 000r/min的速率离心10min,然后取血清样本,放在-70℃环境中保存待测。采取酶联免疫吸附法进行PCT水平测定,试剂盒来自德国罗氏公司;采取免疫散射比浊法进行CRP水平的检测,试剂盒来自上海康朗生物科技有限公司。②另一份用于CD64检测,选择Coulter FC500型的流式细胞仪(购自贝克曼库尔特公司),试剂使用鼠抗人CD64-异硫氰酸荧光素标记以及阴性对照抗体,均由贝克曼库尔特公司提供。上机检测均选定600mV电压值,采取Cellquest软件分析,根据前向散射光/侧向散射光点图呈现出的形态学特征进行中性粒细胞群的选取。其中,每个样本计数包括10 000个细胞,获得CD64平均荧光强度(mean fluorescent intensity,MFI)值。
观察组治疗前后,采用两种评分方式进行病情评估:①全身性感染相关性功能衰竭(sepsis-related organ failure assessment,SOFA)评分[6]:总分24分,分值越高患儿病情越差;②小儿危重评分(pediatric critical illness score,PCIS)[7]:>80分即非危重,71~80分即危重;<71分即极危重。
1.3统计学方法

2结果
2.1三组PCT、CRP、CD64水平比较
三组PCT、CRP、CD64水平比较差异有统计学意义,且观察组PCT、CRP、CD64水平高于其余两组,局部感染组PCT、CRP水平高于对照组(F值分别为1499.688、935.497、617.575,P<0.05),见表2。

表2 三组PCT、CRP、CD64水平比较Table 2 Comparison of PCT,CRP and CD64 levels among the three
2.2观察组治疗前后PCT、CRP、CD64、SOFA评分、PCIS评分比较
治疗后PCT、CRP、CD64及SOFA评分较治疗前均降低,PCIS评分较治疗前升高,差异有统计学意义(t值分别为89.124、61.643、26.828、54.887、-17.742,P<0.05),见表3。

表3 观察组治疗前后PCT、CRP、CD64、SOFA评分、PCIS评分比较Table 3 Comparison of PCT,CRP,CD64,SOFA scores and PCIS scores of
2.3相关性分析
PCT、CRP、CD64与SOFA评分呈正相关(r值分别为0.884、0.836、0.795,P<0.05),与PCIS评分呈负相关(r值分别为-0.892、-0.917、-0.863,P<0.05),见表4。

表4 PCT、CRP、CD64与SOFA评分、PCIS评分相关性分析Table 4 Correlation analysis of PCT,CRP and CD64 with SOFA scores and PCIS scores
2.4 ROC曲线分析
PCT诊断细菌性新生儿败血症的敏感度为75.6%,特异度为82.4%;CRP诊断敏感度为60.53%,特异度为85.7%;CD64诊断敏感度为81.3%,特异度为87.9%;三者联合诊断敏感度为89.8%,特异度为90.2%,曲线下面积为0.918,见表5及图1。
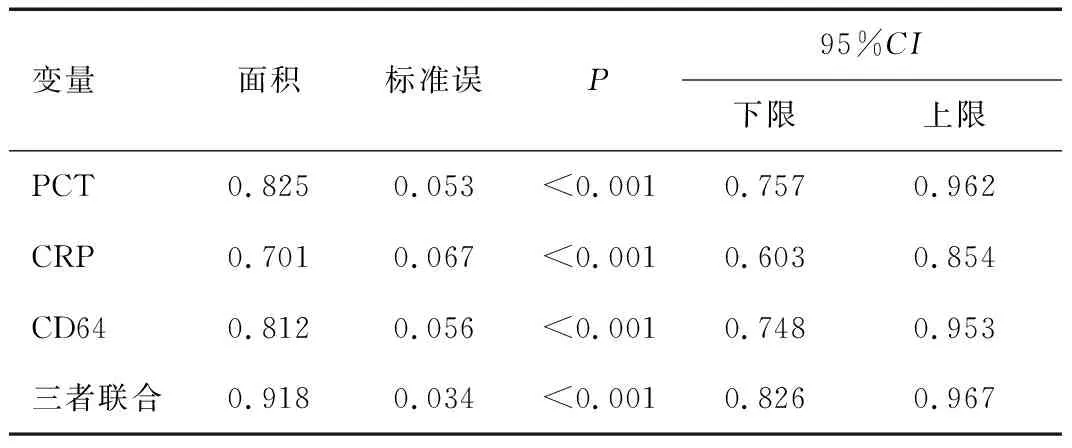
表5 PCT、CRP、CD64联合诊断细菌性新生儿败血症ROC曲线分析Table 5 ROC curve analysis of PCT,CRP and CD64 in combination to diagnose bacterial neonatal sepsis
3讨论
3.1 PCT、CRP、CD64在细菌性新生儿败血症中的变化
PCT属于降钙素前体,一般由甲状腺C细胞合成与分泌,含量非常少。近年来有研究表明,PCT水平变化和细菌感染存在密切联系[8],细菌感染患者血清PCT水平呈急剧升高变化[9-10]。本研究中,观察组血清PCT水平明显高于其余两组,且局部感染组明显高于对照组,与上述研究观点一致。原因为当出现全身炎症反应或者败血症时,除甲状腺外,肺与肠道神经内分泌细胞、淋巴组织与肝脏组织巨噬细胞及单核细胞等也会合成大量PCT,导致PCT水平显著升高。细菌感染后大约2~4h内,人体内PCT成千上万倍增加,于6~8h内增至峰值,且能维持24h左右,故临床认为其为判定细菌感染早期的敏感指标[11-12]。CRP属于急性时相蛋白,通常由肝脏合成,当产生炎症反应或者组织损伤时,CRP水平明显升高[13]。本研究中,观察组CRP水平高于局部感染组,局部感染组高于对照组,组间差异显著,提示新生儿感染具有CRP表达升高趋势,其中细菌性败血症升高程度更大。人体一旦受到感染,CRP表达水平会在4~6h内急剧升高,36~50h升至高峰,能够达到正常范围100~1 000倍[14]。CD64为免疫球蛋白G(immunoglobulin G,IgG)Fc段受体Ⅰ,是免疫球蛋白超家族之中的成员。正常状态下CD64主要集中在树突状细胞、单核细胞与巨噬细胞表面,中性粒细胞表面水平较低[15]。以往研究表明,非感染性炎症以及病毒感染不会导致中性粒细胞CD64水平升高,该指标在新生儿细菌感染疾病中具有较高诊断特异性[16]。亦有报道称,新生儿细菌感染发生后,CD64水平升高,特别是发生全身细菌感染时,其水平升高更加显著[17]。本研究中,观察组CD64水平明显高于其余两组,其余两组CD64比较无明显差异,表明细菌性新生儿败血症存在CD64水平异常升高趋势。分析原因,细菌感染发生后4~6h,由于粒细胞集落刺激因子以及细菌细胞表面脂多糖等刺激,导致中性粒细胞CD64水平升高[18]。关于局部感染新生儿并无该变化,可能与患儿病情存在差异、炎症阶段不同有关。此外,本研究样本较少,为单中心研究,具有一定局限性,有待后续大样本及多中心研究予以进一步补充、完善。
3.2 PCT、CRP、CD64的诊断与疗效评估价值
本研究经ROC分析发现,PCT、CRP、CD64及三者联合诊断细菌性新生儿败血症敏感度分别为75.6%、60.53%、81.3%、89.8%,特异度分别为82.4%、85.7%、87.9%、90.2%,表明这三项指标联合检测可提高诊断效能。CRP单独诊断效能较低,主要因为新生儿自身免疫系统与肝脏没有发育完善,于其出生早期,各种因素均有可能影响CRP表达水平,故其对细菌性新生儿败血症早期诊断价值有限。另外,本研究显示,观察组治疗后PCT、CRP、CD64水平明显降低,且与SOFA评分、PCIS评分显著相关,表明PCT、CRP、CD64变化与患儿病情严重程度紧密相关,可用于细菌性新生儿败血症临床疗效评估。
综上,细菌性新生儿败血症呈现血清PCT、CRP、CD64异常升高变化,三者联合可提高该病诊断效能,有利于疾病早期诊断,同时亦可为疗效评估提供可靠指导,具有重要检测价值。

