抬腿驱血和驱血带驱血对全膝关节置换术后早期疗效的影响
张玉莹,姜军,孟晓光,马朋,唐述森△,任秋晓
全膝关节置换术(total knee arthroplasty,TKA)是重度膝关节炎的有效治疗方式,在减轻疼痛、纠正膝关节畸形、提高患者日常生活质量等方面疗效显著[1]。止血带的应用为全膝关节置换提供了相对清晰的手术视野,可缩短手术时间,减少骨面渗血,为关节假体与骨的结合提供了良好的环境。但止血带的使用也增加了术后疼痛、皮肤水泡、组织肿胀、深静脉血栓(deep vein thrombosis,DVT)等风险[2]。这些风险均会对全膝关节置换后早期功能锻炼的效果产生不良影响。研究显示,缩短术中止血带的使用时间可有效减轻术后疼痛、肿胀等并发症[3],但不同的驱血方式对术后并发症影响的相关研究甚少。抬腿驱血和驱血带驱血是TKA术中应用较多的驱血方式。本文通过比较2种驱血方式对术后相关临床指标的影响,为临床TKA术中选择合适的驱血方式提供参考,进一步促进患者康复。
1 对象与方法
1.1 研究对象 选取2019年5月—2021年5月在潍坊医学院附属医院行初次单侧TKA的患者80例为研究对象。所有患者术前均诊断为原发性膝骨关节炎,其中男43例,女37例,年龄41~78岁。排除标准:(1)感染性关节炎、风湿性及类风湿性关节炎、结核性关节炎和既往有膝关节手术史[4]。(2)围手术期存在感染。(3)术中输血患者。(4)术前贫血患者。(5)凝血功能异常。(6)伴外周血管疾病或下肢DVT形成,肺栓塞的患者。(7)因自身特殊情况患病年龄≤40岁者。(8)肿瘤、糖尿病、免疫系统疾病患者或有其他严重内科疾病、不能耐受手术者。本研究经医院伦理委员会批准,患者或家属均知情同意。
1.2 研究方法 将80例原发性膝骨关节炎患者依据驱血方式的不同分为抬腿驱血组和驱血带驱血组,各40例。手术参与人员由4名医师组成,包括1名骨科主任医师、1名骨科主治医师和2名经验丰富的骨科住院医师。所有患者均采用全身麻醉,完善前期准备工作后,患肢采用不同的驱血方式,给予止血带充气,参照术前测量的上肢血压,充气止血带的压力值设置为患者收缩压加+100 mmHg(1 mmHg=0.133 kPa),其他手术操作过程均相同。
抬腿驱血组干预方式:皮肤消毒完成后,骨科医师将患者下肢维持在垂直抬腿45°的状态1 min[4],待止血带充气后,将患肢放置手术所需位置。驱血带驱血组干预方式:完成皮肤消毒后,骨科医师将患者下肢抬高于心脏水平,采用无菌橡胶驱血带由肢体末端向心脏近端缠绕,每圈之间不嵌夹软组织,直至距离止血带5~10 cm。止血带快速充气完成后,解除驱血带,放开患肢至手术所需位置。2组患者术后对症予3 d醋氯芬酸(浙江尖峰药业有限公司,批号:国药准字H20090011)镇痛,常规使用低分子肝素(齐鲁制药有限公司,批号:国药准字H20030428)抗凝。并且2组患者术后在医师指导下进行相同的康复功能锻炼。手术当天即进行踝关节背伸跖屈和股四头肌等张收缩锻炼,手术24 h后可在家属陪护下使用助行器在床边站立并适当行走。嘱患者进行膝关节屈曲、伸直训练和直腿抬高训练,训练完毕卧床时可抬高患肢以减少肿胀。出院时患者膝关节屈曲角度应达到90°,并按照康复治疗方案居家行康复锻炼。
1.3 观察指标
1.3.1 血液指标 分别在术前1 d、术后1 d清晨空腹状态下采集静脉血10 mL。采用迈瑞BC-5390全自动血细胞分析仪测定血红蛋白(HGB)水平;使用日立LST-008全自动生化分析仪以速率法测定肌酸激酶(CK)水平;使用西门子BNPROSTEC特种蛋白分析仪以散射比浊法检测C反应蛋白(CRP);采用全自动酶联免疫分析仪通过酶联免疫吸附试验检测血清白细胞介素(IL)-6、肿瘤坏死因子(TNF)-α水平;使用希森美康C-1300血凝分析仪以乳胶免疫比浊法检测D-二聚体(D-Dimer)。
1.3.2 疼痛视觉模拟评分(visual analogue scale,VAS)评估患者术前1 d,术后1 d、3 d、7 d及1个月的疼痛程度,分值越高疼痛越剧烈。
1.3.3 膝关节活动度(range of motion,ROM)使用长臂测角器分别测量膝关节术前1 d,术后1 d、3 d、7 d及1个月的膝关节最大活动角度。
1.3.4 美国特种外科医院评分(Hospital for Special Surgery score,HSS)评估患者术前1 d,术后7 d、1个月、3个月膝关节功能恢复情况,分值越高膝关节功能情况越好。
1.3.5 术后并发症 记录并发症,如皮肤损伤、软组织肿胀、静脉血栓、切口恢复情况、感染等发生情况。
1.4 统计学方法 采用SPSS 21.0进行数据分析。计量资料以均数±标准差(±s)表示,2组间比较采用两独立样本t检验,重复测量资料采用重复测量方差分析;计数资料以例表示,2组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基本情况比较 2组患者的性别、年龄、体质量指数(BMI)、手术时间、术后24 h引流量比较差异均无统计学意义(P>0.05),见表1。
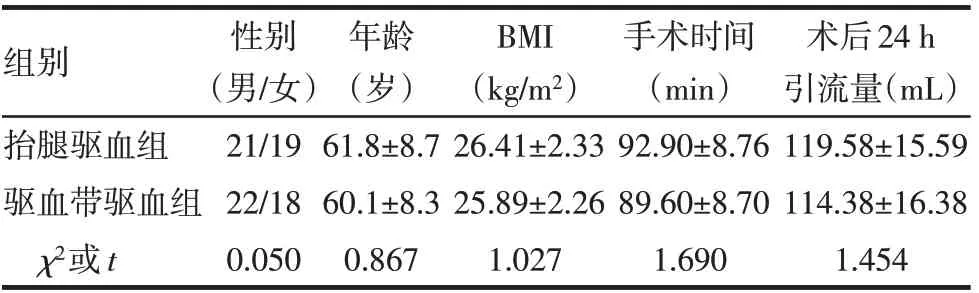
Tab.1 Comparison of baseline characteristics between the two groups表1 2组患者基本情况比较 (n=40)
2.2 2组患者血液指标比较 2组患者术前1 d的CRP、CK、IL-6、TNF-α、HGB及D-Dimer水平差异均无统计学意义(P>0.05)。术后1 d抬腿驱血组HGB水平高于驱血带驱血组,而CRP、CK、IL-6、TNF-α及D-Dimer水平低于驱血带驱血组(P<0.05),见表2。
2.3 2组患者不同时间VAS、膝关节ROM及HSS评分比较 不同驱血方式与时间对VAS评分、膝关节ROM的影响均存在交互作用(均P<0.05);而不同驱血方式对HSS评分无明显影响,时间对HSS评分有影响,不同驱血方式和时间之间存在交互效应(P<0.05)。2组VAS评分术后1 d较术前1 d升高,术后随着时间延长均呈降低趋势;膝关节ROM术后1 d较术前1 d降低,术后随着时间延长呈升高趋势;2组HSS评分随着时间延长均呈升高趋势。抬腿驱血组术后1 d、3 d、7 d的VAS评分均低于驱血带驱血组,膝关节ROM在术后1 d、3 d均高于驱血带驱血组(P<0.05),见表3。
2.4 2组患者术后并发症发生情况 2组随访期间均无止血带休克、关节假体感染发生。抬腿驱血组出现下肢肿胀明显者2例,驱血带驱血组出现10例,2组发生率差异有统计学意义(P<0.05)。2组其他并发症差异均无统计学意义(P>0.05),见表4。
Tab.2 Comparison of blood indexes between the two groups表2 2组患者血液指标比较 (n=40,±s)

Tab.2 Comparison of blood indexes between the two groups表2 2组患者血液指标比较 (n=40,±s)
*P<0.05,**P<0.01。
组别抬腿驱血组驱血带驱血组t CK(U/L)CRP(mg/L)术前1 d 8.56±3.11 7.79±3.19 1.085术后1 d 56.77±6.62 60.49±6.70 2.501*术前1 d 82.40±5.92 83.13±7.45 0.482术后1 d 150.83±10.92 165.85±12.93 5.615**IL-6(ng/L)术前1 d 4.03±1.21 3.77±1.22 0.977术后1 d 27.38±6.22 33.12±6.22 4.132**组别抬腿驱血组驱血带驱血组t TNF-α(ng/L)术前1 d 7.35±1.64 7.51±1.59 0.426术后1 d 15.41±4.22 19.14±4.39 3.879**HGB(g/L)术前1 d 124.85±10.02 126.78±10.43 0.842术后1 d 110.23±9.08 105.00±11.01 2.316*D-Dimer(μg/L)术前1 d 521.43±72.33 524.53±77.29 0.185术后1 d 1 331.55±474.62 1 553.90±447.60 2.156*
Tab.3 Comparison of VAS,knee-joint ROM and HSS at different time points between the two groups表3 2组不同时间点VAS、ROM及HSS评分比较 (±s)
*P<0.05,**P<0.01;VAS:F组间=4.084*,F时间=469.230**,F交互=34.041**;ROM:F组间=4.672*,F时间=28 931.346**,F交互=224.267**;HSS:F组间=0.711,F时间=1 614.174**,F交互=43.753**。
组别抬腿驱血组驱血带驱血组t n VAS(分)40 40术前1 d 3.95±1.43 4.11±1.50 0.504术后1 d 4.95±1.51 5.88±1.65 2.623*术后3 d 3.96±1.64 4.93±1.54 2.714**术后7 d 2.69±1.11 3.45±1.42 2.666**术后1个月2.53±1.14 2.81±1.17 1.085组别抬腿驱血组驱血带驱血组t ROM(°)HSS(分)术前1 d 96.60±10.41 94.03±10.16 1.119术后1 d 74.28±8.37 65.85±8.82 4.384**术后3 d 86.00±10.52 79.53±10.52 2.753**术后7 d 95.53±7.33 93.55±7.38 1.201术后1个月111.95±6.31 110.68±6.27 0.907术前1 d 58.55±7.28 57.50±6.53 0.679术后7 d 67.30±10.34 63.40±10.15 1.702术后1个月76.50±11.95 74.88±11.06 0.631术后3个月81.48±12.02 80.43±11.82 0.394
3 讨论
随着人口老龄化进程的加快,我国膝关节炎的患者逐年增加,并且这一现象将会持续存在。终末期膝关节炎患者往往选择TKA来提高自己的生活质量,但术后往往伴随着疼痛、皮肤水泡、DVT等并发症,不利于患者早期功能恢复。随着对围术期管理的要求更加精细化,如何降低应用止血带所带来的负面影响是值得临床关注的问题。目前关注是否应用止血带及止血带使用时机的研究较多,但是探讨不同驱血方式对患者术后并发症影响的研究甚少。
3.1 不同驱血方式对疼痛及炎性因子水平的影响 TKA术后的患者常常伴有不同程度的肢体疼痛、肿胀,明显的症状将会延长卧床时间,增加肌肉挛缩、肌腱粘连的风险,使手术效果大幅降低。有研究表明,炎性因子是导致患者术后疼痛、肿胀的主要因素[5-6]。本研究结果显示,TKA术后第1天驱血带驱血组CRP、IL-6、TNF-α以及CK水平均显著高于抬腿驱血组,2组术后VAS评分呈下降趋势,且抬腿驱血组的VAS评分在术后1、3、7 d均低于驱血带驱血组,表明2组在术后疼痛逐渐减轻,抬腿驱血在降低术后早期炎症反应、减轻疼痛、减少肌肉损伤方面更具优势。考虑原因可能是驱血带的使用对肌肉和神经组织具有更强烈的机械性压迫,使机体疼痛剧烈;另一方面,驱血带驱血缺血缺氧状态更加显著,骨骼肌细胞和血管内皮产生更多的氧自由基和更强的炎症反应,在酶的催化下生成大量的尿酸、丙酮酸以及其他代谢产物,造成组织损伤,解除止血带后又对患肢造成了缺血再灌注损伤,增强了肌酸激酶的活性,进一步促进炎性因子的释放。姜泽宇等[7]认为机体病损部位易出现缺血、缺氧和水肿,炎性介质的异常释放则会加重这一现象,并且还会引起肌肉内激素和酶系统代谢失常,致使肌体蛋白质合成紊乱,延缓组织创伤的恢复。Zhang等[8]认为对软组织的挤压以及缺血再灌注损伤会使患者疼痛加重,这与本研究结论一致。驱血带驱血较抬腿驱血更易加重患者术后疼痛、肿胀,延缓机体恢复。
3.2 不同驱血方式对血液损失的影响 HGB可作为确定TKA术中血液损失的主要指标[9]。本研究中,2组术前HGB水平无明显差异,术后第1天驱血带驱血组HGB水平明显低于抬腿驱血组,笔者认为可能原因是红细胞在驱血带机械压力下溶解碎裂、缺血再灌注机制损伤了血管内皮细胞。曹青刚等[10]认为缺血缺氧状态激发了纤溶酶原激活物的释放,且高纤溶反应状态在止血带松开后一定时间内无法恢复正常,当静脉血液再灌注后,会极大增加术后出血量。而由于驱血带的应用,驱血带驱血组的缺血缺氧状态更加显著,这导致了驱血带驱血状态下失血增多。
3.3 不同驱血方式对静脉血栓的影响 目前,临床医师对TKA术后DVT的高发率及危险性尤为重视。D-Dimer变化对于预测TKA术后DVT的发生具有较高的敏感性和特异性[11]。本研究中,TKA术后第1天驱血带驱血组D-Dimer水平显著高于抬腿驱血组,说明驱血带驱血可在一定程度上增加DVT的发生率,分析可能原因为驱血带驱血更易使肢体远端缺血缺氧,产生更多的酸性物质和脂质过氧化物,损伤血管内皮,激活血小板,产生更强烈的凝血反应,并且驱血带驱血对肢体更强烈的挤压动作会使静脉血流加速,促使术前可能已经存在于静脉的血栓脱落,向心脏近端移动,更易导致肺栓塞。驱血带驱血较抬腿驱血促使更多的血液回流。Yoo等[12]认为肢体驱血后止血带加压瞬间会增加中枢血量和全身血管阻力,诱导高凝状态。杨阳等[13]认为驱血带驱血增加了下肢缺血时间,也可能是凝血系统向高凝状态转变的原因。本研究中,驱血带驱血组2例患者出现了肌间静脉血栓,与抬腿驱血组比较并无统计学差异,考虑原因是术后使用低分子肝素等抗凝药物以及术后康复运动的早期介入,有效降低了静脉血栓的发生率。近年来,有学者证实DVT的形成与炎性因子密切相关,急性下肢DVT栓塞症患者血浆中存在CRP水平显著升高的现象[12]。血管内皮损伤时血小板会在凝血因子的作用下出现高凝状态,导致血栓生成,血栓出现后又会刺激静脉血管壁产生更显著的炎症反应。这与本研究不同驱血状态下血液中炎性因子水平变化情况相吻合。
3.4 不同驱血方式对膝关节功能及术后并发症的影响 随着加速康复外科的开展,TKA术后如何促进患者膝关节功能早期恢复以及减少术后并发症引起临床医师的关注。本研究中2组膝关节ROM、HSS评分术后呈升高趋势,且抬腿驱血组膝关节ROM在术后1 d、3 d均高于驱血带驱血组,表明术后2组膝关节功能都在逐渐恢复,抬腿驱血在术后早期更有利于膝关节ROM恢复。2组膝关节ROM和HSS评分均在手术7 d后各时点差异无统计学意义。笔者认为,一方面下肢不再处于缺血缺氧状态,缺血再灌注所带来的影响已经较小;另一方面,术后软组织逐渐修复以及膝关节周围肌群力量逐步提升,增强了膝关节功能的稳定性。本研究中驱血带驱血组较抬腿驱血组术后有更多患者出现下肢明显肿胀。笔者认为驱血带驱血患者血清炎性因子水平更高,局部缺血会导致一氧化氮、血乳酸盐等代谢产物的累加,使用驱血带所带来的机械性挤压导致股四头肌损伤,血管、淋巴管破裂以及细胞通透性增加均是导致患者下肢明显肿胀的原因。
本研究的样本量偏小,只测量记录了术前和术后3个月内的临床数据,而未进行长期的随访。但考虑到不同驱血方式对患者的影响主要在早期,故更长时间的随访指标出现有统计学意义结果的可能性不大。另外,除目前临床指标外,今后还需要纳入股四头肌肌力、患者生活质量、心理认知功能等更多的临床检测指标进行佐证。
综上所述,在TKA术中,抬腿驱血与驱血带驱血相比不仅操作简便,而且在减轻患者术后早期疼痛和炎症反应、降低出血量、减少软组织损伤及静脉血栓等并发症、促进患者快速康复方面有着更大的优势,值得临床推广。

