预期卵巢低反应患者不同促排卵方案的结局分析
李婉晴,洪名云,唐志霞
据世界卫生组织的数据显示,目前育龄期夫妻中有10%~25%患有不孕症[1],不孕症已经成为继癌症、心血管疾病后的世界第3大疾病。辅助生殖技术(assisted reproductive technology,ART)经济、便捷且高效,满足了许多不孕症患者的生育需求,在不孕症治疗中发挥至关重要的作用。近年来,由于生活压力及环境因素的影响,女性卵巢储备功能下降(diminished ovarian reserve,DOR)的发生率逐年升高,从2004年的19%升高到2011年的26%[2]。由于DOR患者的卵子数量严重减少,在体外受精(in vitro fertilization,IVF)过程中常会发生卵巢低反应(poor ovarian response,POR),主要表现为促性腺激素(gonadotropin,Gn)用量大、获卵数少及临床妊娠率低等[3],最终可能需要通过供卵才能解决此类患者的生育问题。但卵子的来源严重不足,并且供卵生育后代的道德伦理和法律问题依然受到社会各界广泛讨论和高度关注。
2016年波塞冬(POSEIDON)研究小组提出了新的POR分类标准[4],将与DOR相关的POR[窦卵泡计数(antral follicle count,AFC)<5枚,抗苗勒管激素(anti-Müllerian hormone,AMH)<1.2 ng/mL]和卵巢反应异常导致的POR(AFC≥5枚,AMH≥1.2 ng/mL)进行分类讨论,对胚胎质量和妊娠结局评估具有重要意义,有助于对不同类型临床患者进行个性化管理。本研究对POSEIDON标准中的预期POR患者3种促排卵方案的实验室指标及临床结局进行比较,探讨最经济、有效的促排卵方案,为临床方案的选择提供参考。
1 对象与方法
1.1 研究对象回顾性分析2016年1月—2020年12月于安徽医科大学附属妇幼保健院生殖医学中心(本中心)行IVF/卵细胞质内单精子注射(intra cytoplasmic sperm injection,ICSI)助孕的预期POR患者的临床资料。纳入标准:符合POSEIDON标准的3型和4型POR患者(AFC<5枚,AMH<1.2 ng/mL)。排除标准:①存在严重影响子宫内膜环境的疾病,包括子宫内膜结核、中重度子宫内膜粘连、输卵管积水、严重的子宫腺肌病和黏膜下子宫肌瘤等;②夫妻任一方染色体异常;③男方行附睾或睾丸穿刺术者。共纳入614个周期,按促排卵方案分为拮抗剂组(A组,161个周期)、微刺激组(B组,300个周期)和高孕激素状态下促排卵(progestin-primed ovarian stimulation,PPOS)组(C组,153个周期)。由于C组促排卵方案对患者子宫内膜容受性有影响均未行鲜胚移植,A组行新鲜胚胎移植者有42个周期,B组只有9个周期,周期数量较少,因而未收集鲜胚移植周期资料,仅收集3组已完成冻融胚胎移植(frozen-thawed embryo transfer,FET)周期资料(A组120个周期,B组114个周期,C组65个周期),分别对3组患者促排卵周期及FET周期结局进行分析比较。
1.2 促排卵方案①拮抗剂方案:月经第2~3天开始给予Gn 225~300 U/d,当卵泡直径≥14 mm或血清雌二醇(E2)水平≥300 pg/mL(1 pg/mL=3.66 pmol/L)时开始注射醋酸西曲瑞克(思则凯,默克雪兰诺有限公司)0.25 mg/d,至注射人绒毛膜促性腺激素(human chorionic gonado tropin,hCG,丽珠集团丽珠制药厂)日。②微刺激方案:月经第2~4天口服来曲唑(Letrozole,LE,江苏恒瑞医药股份有限公司)2.5 mg/d或枸橼酸氯米芬(clomiphene citrate,CC,上海衡山药业有限公司)50 mg/d,同时开始肌内注射人绝经期促性腺激素(human menopausal gonadotropin,HMG,注射用尿促性素,丽珠集团丽珠制药厂),启动剂量150 IU/d,至hCG日。③PPOS方案:月经第2~4天口服醋酸甲羟孕酮(medroxyprogesterone acetate,MPA,浙江仙琚制药股份有限公司)8~10 mg/d,同时注射Gn 150~225 U/d,至hCG日。以上方案中Gn均为重组人促卵泡激素(果纳芬,默克雪兰诺有限公司)或尿促卵泡素(丽申宝,丽珠集团丽珠制药厂)。用药3~5 d后B超监测卵泡生长情况,结合血清黄体生成激素(luteinizing hormone,LH)、E2及孕酮水平适时调整用药剂量,当主导卵泡直径达到16~18 mm时于当晚9点注射hCG 5 000~10 000 U或注射用醋酸曲普瑞林(达菲林,法国益普生生物制药公司)0.1 mg,36~38 h后穿刺取卵。根据取卵日男方精液情况及获卵数选择行IVF或ICSI,按本中心常规进行胚胎评估和培养[5],不符合新鲜周期移植条件的患者将所有可利用胚胎玻璃化冷冻,择期行FET。
1.3 妊娠诊断胚胎移植术后14 d检测血β-hCG,β-hCG>5 U/L为阳性,诊断为生化妊娠;移植后30 d行B超检查,可见妊娠囊者诊断为临床妊娠。
1.4 观察指标①促排卵周期基础资料:年龄、不孕时间、体质量指数(body mass index,BMI)、AMH及基础卵泡刺激素(follicle-stimulating hormone,FSH)。②促排卵结局:Gn用量及时间、获卵数、成熟卵子数(MⅡ卵数)、可用胚胎及优质胚胎数、受精率、卵裂率及周期取消率。③FET周期结局:移植胚胎数、移植日子宫内膜厚度、优质胚胎移植率、着床率、流产率、生化妊娠率及临床妊娠率。
计算公式:受精率=受精卵数/MⅡ卵数×100%,卵裂率=已分裂胚胎数/受精卵数×100%,优质胚胎移植率=移植含有优质胚胎的周期/移植周期×100%,着床率=移植30 d宫内妊娠囊数/移植胚胎数×100%,流产率=妊娠20周之前的流产数/临床妊娠数×100%,生化妊娠率=β-hCG阳性而B超阴性周期/β-hCG阳性周期×100%,临床妊娠率=临床妊娠周期/移植周期×100%。
1.5 统计学方法采用SPSS 24.0软件进行统计学分析。定量资料符合正态分布的数据用均数±标准差()表示,组间比较采用方差分析;不符合正态分布的数据采用中位数和四分位数[M(P25,P75)]表示,组间比较采用秩和检验。定性资料采用例数(百分比)表示,组间比较采用卡方检验。所有检验均以P<0.05为差异有统计学意义。
2 结果
2.1 各组患者基础资料比较3组患者的年龄、不孕时间、BMI、AMH及基础FSH比较,差异均无统计学意义(均P>0.05)。见表1。

表1 各组患者基础资料比较
2.2 各组促排卵结局比较A组患者Gn用量高于B组及C组,差异有统计学意义(均P<0.05)。B组使用Gn时间小于A组,差异有统计学意义(P<0.05)。A组获卵数最多,B组次之,C组最少,差异有统计学意义(均P<0.05)。A组MⅡ卵数多于B组和C组,差异有统计学意义(均P<0.05)。C组的周期取消率高于A组和B组,差异有统计学意义(P<0.05)。3组患者可用胚胎数、优质胚胎数、受精率及卵裂率比较,差异均无统计学意义(P>0.05)。见表2。
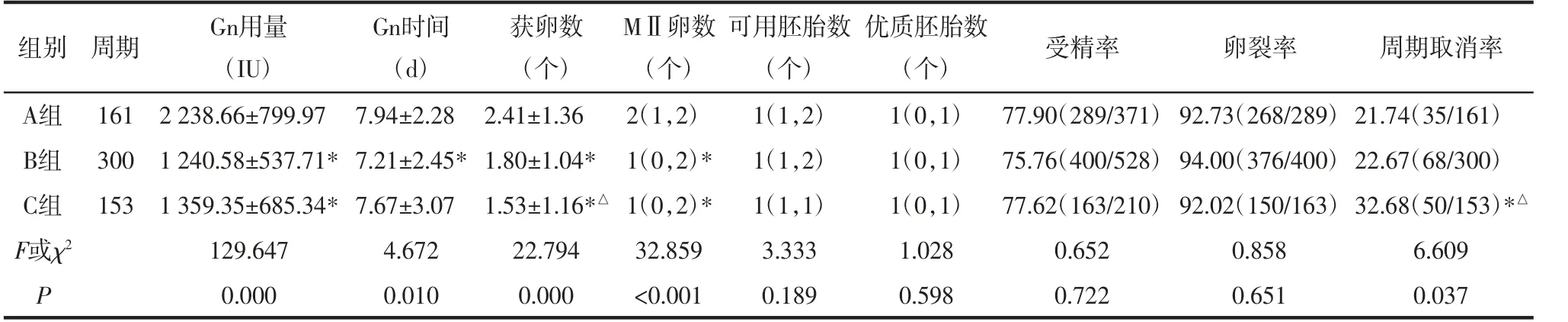
表2 各组促排卵结局比较
2.3 FET周期患者基础资料比较3组行FET患者的年龄、BMI、子宫内膜厚度、移植胚胎数及优质胚胎移植率比较,差异无统计学意义(均P>0.05)。见表3。
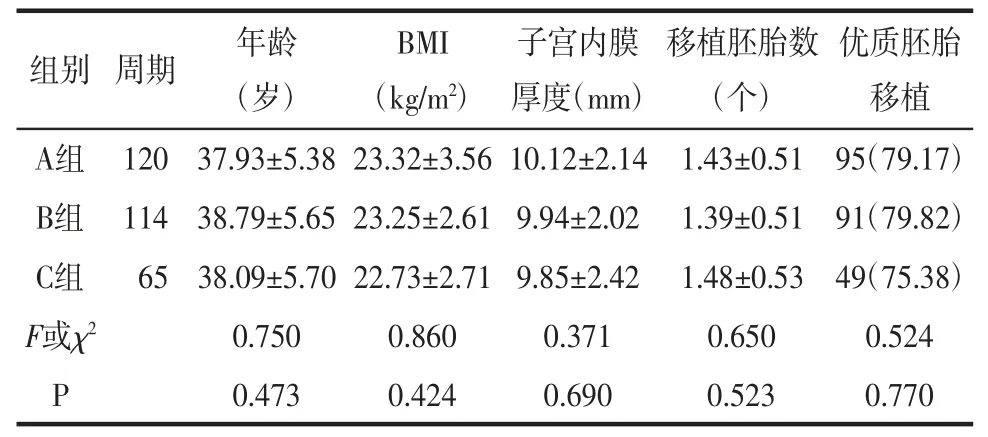
表3 FET周期患者基础资料比较
2.4 FET周期结局比较3组行FET患者的着床率、临床妊娠率和流产率比较,差异无统计学意义(均P>0.05);B组生化妊娠率高于A组,差异有统计学意义(P<0.05)。见表4。
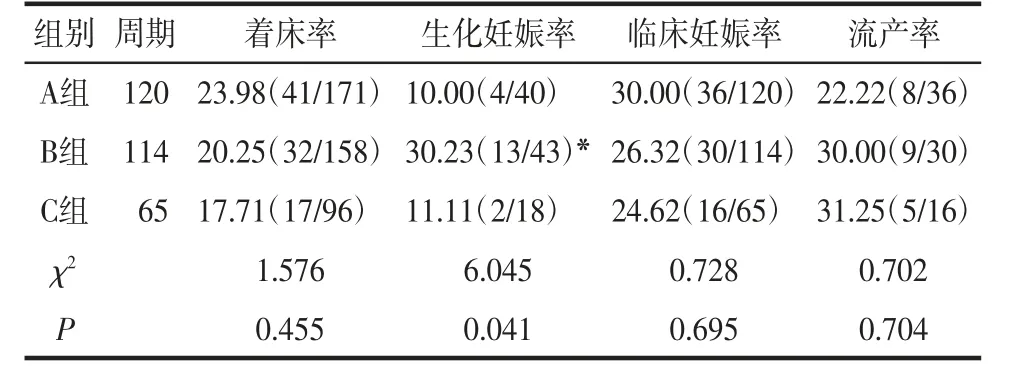
表4 FET周期临床结局比较[%(n/n)]
3 讨论
1983年首次提出POR概念,2011年欧洲人类生殖与胚胎学会(EuropeanSocietyofHumanReproduction and Embryology,ESHRE)制 定 的 博 洛 尼 亚 共 识(Bologna criteria)[6]首次规范了POR的诊断。但在之后的临床研究中发现此共识可能将生物学特征有差异的女性归于一组[7],以此为标准的临床试验可能存在基线不同和临床预后多样化的问题[8],导致潜在的偏倚。2016年,Alviggi等[4]尝试建立新的分类而提出了POSEIDON标准,将患者根据年龄、AMH和AFC分为4组,基于POR异质性将患者分为不同的预后类别,以更好地反映这些患者的生殖潜能。众所周知,POR患者IVF助孕妊娠率低,约10%~20%[9],且周期取消率高,患者往往承担了更多情感、身体以及经济负担,对此类患者的临床管理和治疗非常棘手且具有争议。预期POR患者因其卵巢储备功能下降,可获得的卵母细胞数及可用胚胎数有限,多数患者不得不通过反复地取卵周期才能获得1枚可移植胚胎,极大地降低了ART的成功率。因此,预期POR患者如何选择合适的促排卵方案能最大限度地获得优质卵母细胞及胚胎,同时减轻患者的经济负担和心理压力,是亟待解决的问题。目前临床上应用于POR患者的促排卵方案有多种,但具体哪种方案最适合预期POR患者尚无定论。
3.1 3种方案促排卵结局比较文献报道拮抗剂方案的优势是可以缩短Gn用量和Gn使用时间[10],促性腺激素释放激素(GnRH)拮抗剂是人工合成的GnRH类似物,在卵泡发育的中、晚期使用,可以直接竞争性结合GnRH受体,在短时间内抑制内源性LH、FSH的释放,有效抑制早发LH峰。微刺激方案不进行垂体降调节,通过CC或LE抑制雌激素负反馈作用,促进下丘脑释放内源性FSH和LH,从而减少Gn的用量。PPOS方案通过卵泡期给予外源性的孕酮,如MPA等,阻断雌激素诱导的正反馈作用,抑制内源性LH峰的形成[11]。本研究将POSEIDON标准的预期POR患者作为研究对象,回顾性分析以上3种促排卵方案实验室数据,结果显示,相对于拮抗剂方案,微刺激及PPOS方案的Gn用量明显减少,其中微刺激方案的Gn使用时间也有所缩短,这与目前多数的研究结果一致[12-14]。有学者认为拮抗剂方案比微刺激方案获得的卵母细胞及有效胚胎更多,且能增加新鲜周期移植率[15]。还有研究发现在DOR患者中,CC+Gn方案的平均获卵数与高剂量刺激方案相似[16]。本研究结果显示,拮抗剂方案获卵数及MⅡ卵数在3组中最多,分析可能与拮抗剂方案Gn用量大、作用时间长,卵泡有更多的机会募集和生长有关。但值得注意的是,微刺激方案和PPOS方案最终却能获得和拮抗剂方案相似的可用胚胎数和优质胚胎数,提示Gn剂量的增加并不能改善此类患者的临床结局,减少药物的干预时间及剂量可能使卵泡更好地经过自然选择,获得高质量的卵母细胞。另外,研究认为PPOS方案可以抑制早发的LH峰,预防早发排卵,减少周期取消率[17]。本研究结果显示PPOS方案周期取消率最高,与目前大多数报道不同。究其原因,可能与本研究所统计的取消周期包括卵泡生长不良、卵子早排、自身因素未行取卵周期、未取到卵周期及未形成胚胎周期,而目前报道多仅比较早发LH峰及早排卵周期有关。
3.2 3种方案获胚胎后FET周期的结局近年来,随着胚胎冷冻技术及FET技术的成熟发展,生殖医生越来越倾向于复苏周期移植冻融胚胎来规避新鲜周期子宫内膜容受性不同步的风险。研究发现高孕酮状态对获卵数及胚胎质量无不良影响[18],且国内外多项研究证实了FET技术的安全性[19-20],为PPOS方案无法行新鲜周期移植提供了技术支持。由于预期POR患者通常年龄较高、卵巢储备功能减退,本中心对此类患者通常采用“攒胚胎”的方式,即争取在卵巢功能进一步衰竭之前通过多次促排卵尽可能地获得更多可移植胚胎,增加患者的移植率和妊娠机会,所以新鲜周期胚胎移植率低,本研究中未行统计分析。据报道预期POR患者临床妊娠率20.5%~45.5%不等[21-22]。本研究通过分析比较以上3种促排卵方案所获胚胎行FET周期的临床结局发现,拮抗剂组胚胎着床率及临床妊娠率最高(23.98%和30.00%),微刺激组次之(20.25%和26.32%),PPOS组最低(17.71%和24.62%),但差异无统计学意义,3组间流产率差异也无统计学意义,提示这3种方案所获胚胎质量和发育潜能相似。另外,结果显示微刺激组生化妊娠率较高,可能与该组患者平均年龄较大有关,也可能由于周期数较少存在偶然因素。截至数据统计时间,有许多冻融胚胎尚未移植,部分患者仍处于妊娠状态,笔者将继续进行相关数据统计分析以期得到更具指导意义的结果。
研究发现预期POR患者随着IVF周期的增加,POR发生率呈增加趋势,提示卵巢低储备患者改善卵巢反应方法有限[23]。临床上应该从经济及时间因素出发,根据术前检查结果早期识别此类患者,选择最合适的方案使患者获益最大化。综上所述,笔者认为微刺激方案能以更短的时间、更低的经济成本获得与拮抗剂及PPOS方案相似的优质胚胎数和临床妊娠率,且具有较低的周期取消率,对于预期POR患者是更合适的促排卵方案。此外,微刺激方案更为温和,提高了患者临床治疗依从性。本研究的局限性是回顾性分析包含同一患者的不同促排卵周期资料,FET周期数据较少,尚需更多前瞻性随机对照研究来提供更加可靠的证据,以便更好地指导临床实践,为POR患者带来更多的获益。

