基于资源定制的“技术规范-反复演练-流程完善”路径在优化救护车单元院外救助心脏停搏患者流程中的应用
黄梅珍
(福建省龙岩市第一医院,福建 龙岩 364000)
心脏停搏(CA)是患者心脏完全丧失电活动,处于无收缩的静止状态,又称心脏停顿、全心停搏,可由心源性和非心源性因素造成[1]。主要临床表现为突然出现意识丧失,颈动脉搏动消失,呼吸间断或呈叹息样呼吸。随后可出现呼吸停止,皮肤发绀,瞳孔出现散大等临床症状。数据调查显示,我国每年大约有55万人发生心脏停搏,并导致死亡,而90%发生在院外[2],心肺复苏(CPR)是挽救院外心脏停搏的唯一手段[3]。但是迄今为止院外心脏停搏(OHCA)救治存活率低,不到1%[3]。如何提高OHCA的救治效率是现阶段国内外专家学者共同探讨的问题。救护车是挽救患者唯一的救助载具,其院外急救的根本任务是为OHCA提供更高级的生命支持,维持机体生命[4],救护车单元多名成员在同一时间执行多项救援措施,则需要规范、完善的院外抢救流程,以缩短急救时间,优化急救流程,提高抢救率。现我院实施的“技术规范-反复演练-流程完善”路径在现有的救护车规范管理基础上进行优化,效果显著,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2020年3月至2022年4月我院在院外救治的85例CA患者,按实施路径时间将85例CA患者分为路径组42例和常规组43例。纳入标准:(1)满足《2010国际心肺复苏(CRP)与心血管(ECG)指南》[5]对于心脏停搏的诊断标准;(2)经由救护车单元进行CPR后转送到医院急诊科。排除标准:(1)严重器质性损伤患者;(2)无法判定OHCA时间。
1.2 方 法
1.2.1 常规组按常规救护车院外急救处理对CA患者进行胸外按压,同时气管插管接简易呼吸气囊人工通气,并大流量给氧,进行心电检测。心脏按压频率100次/min,心电示为室颤时立即给予360 J非同步电除颤,同时给予1 mL肾上腺素肘正中静脉推注进行高级生命质量支持和骤停后处理。
1.2.2 路径组在常规组的基础上使用“技术规范-反复演练-流程完善”路径,具体措施如下:
(1)确定标准:①确定OHCA诊断标准:救护车到达现场患者意识丧失,颈动脉搏动消失,面色苍白、发绀,瞳孔散大固定。②院外心肺复苏显效标准:患者送达医院前出现自主循环恢复,伴有自主呼吸恢复,心电图出现室上性心律,原则上以心电图或心电监护记录为主。
(2)建立救护车中心专家团队:救护车单元专家团队由医生、护士、驾驶员、担架员各一名组成进行院外抢救工作,各司其职。
(3)制定与实施院外OHCA患者抢救流程:首先回顾以往院外急救OHCA患者过程中的不足、缺陷。开展小组会议,每周1次,对之前救援流程进行回顾性分析,总结不足之处,扬长避短,加以改正强化院外OHCA患者CPR抢救流程。如急救现场复杂多变,易造成抢救过程混乱,医生可作为指挥者和组织者,对患者病情进行综合判断和治疗,同时负责简易气道和高级气道的建立,护士进行基础生命体征检测和高级生命支持,除颤、建立静脉通路、遵医嘱用药等。优化流程后,担架员进行心脏按压,司机可配合护士进行基础生命体征检测,准备好担架转运工具,为护士节省时间进行高级生命支持配合医生建立气道,与医生换位进行气道管理。要求小组成员做到“两个早两个高”。两个早:早期CPR、早除颤;两个高:单项技术高,整体技术高。单项技术高如胸外按压切实做到硬板快压、减少中断、完全反弹、避免过度通气。整体技术高:抢救小组人员间把各个单项技术操作围绕按压、通气、除颤等过程轮流交互进行及配合,使抢救流程更加完善。
(4)集中培训,严格考核:各成员小组需进行集中培训,统一救援路径,并在此理论基础上反复演练,最好做到每月2次,培训后按流程对小组成员进行严格的考核,并根据考核结果实施奖惩制度。
1.3 观察指标
(1)急救时间:记录比较两组患者拨打救援电话至到达现场的时间间隔;(2)救援效率:观察记录两组心脏按压、气管插管、开始电击除颤的时间,建立留置针静脉通道并静脉应用肾上腺素时间以及到达医院的时间;(3)急救效果评估[6]:痊愈:患者瞳孔、面色、神志、心率等生命体征均恢复,大动脉能够自行搏动;有效:患者心率恢复,可进行自主呼吸,大动脉存在明显搏动情况;无效:无自主呼吸,颈动脉搏动消失,无基础生命体征。
1.4 统计学方法
运用SPSS 21.0软件进行统计学分析,计数资料以n(%)表示,采用χ2检验;计量资料以±s表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 比较两组患者一般资料
记录比较两组患者年龄、性别、病因,两组一般资料比较,差异无统计学意义(P>0.05),可进行后续比较,见表1。

表1 两组患者一般资料比较
2.2 两组患者实施路径前后院外反应时间分布情况比较
路径组从拨打救援电话到达现场时间均短于常规组,差异具有统计学意义(P<0.05),见表2。

表2 两组患者实施路径前后院外反应时间分布情况[n(%)]
2.3 两组救治效率指标比较
路径组患者心脏按压、建立简易气道时间、开始电击除颤的时间、建立留置针静脉通道、首次静脉应用肾上腺素时间、到达医院的时间均短于常规组,差异有统计学意义(P<0.05),见表3。
表3 院外OHCA患者路径实施前后救治效率的比较(±s,min)
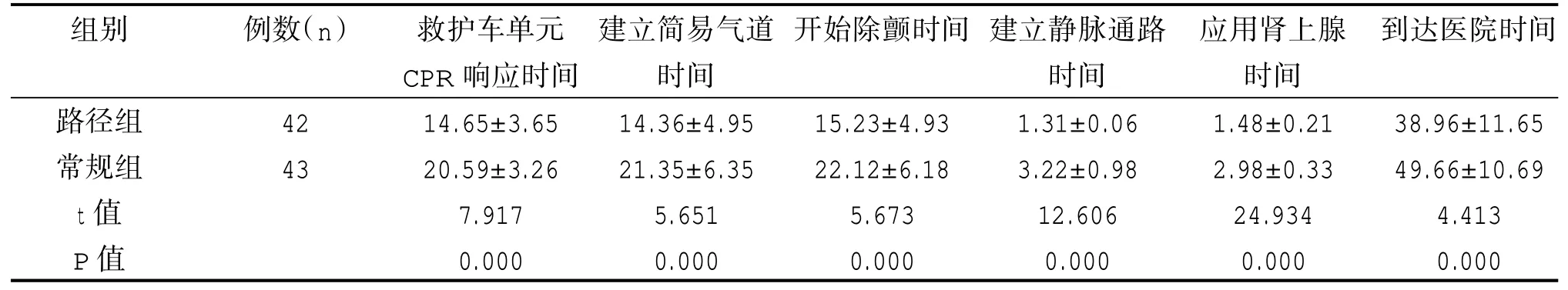
表3 院外OHCA患者路径实施前后救治效率的比较(±s,min)
?
2.4 两组患者抢救效果比较
路径组总有效率比常规组高,两组临床疗效差异具有统计学意义(P<0.05),见表4。

表4 两组患者抢救效果比较[n(%)]
3 讨论
OHCA救治是全世界院外急救系统所共同需要面对的挑战。且OHCA时效性非常强,要求在急救时间窗口(10 min)内采取最佳的复苏方案,提高存活率。有相关统计:从接到心脏骤停事件报告到医疗服务(EMS)到达现场的平均时间约为9 min,之后到达医院需要20 min,这段时间占院外急救时间的50%[7]。2010版指南强调复苏过程中高质量的胸外按压是心肺复苏的关键,决定整个心肺复苏的质量。有研究显示,在救护车上按压深度,按压位置正确比例及充分回弹比例明显降低[8]。救护车上人工通气的正确率也比较低,因为在移动过程中,面罩的位置容易造成移动,密封性不能保证,以及院外急救现场复杂多变,救护车团队分工不明,易造成抢救过程混乱,CPR指南对减少胸外心脏按压中断及深度提出了明确的要求,强调团队复苏,减少中断。其成功率依赖于每位成员急救措施的及时性、正确性及有效性[9]。而救护车单元院外救助CA患者利用“技术规范-反复演练-流程完善”的路径,积极有序地开展高质量CPR,可以有效提高抢救效率与质量。
本研究结果显示:流程优化后,路径组从到达现场时间到进行CPR、高级心脏生命支持(ACLS)以及送达医院的时间比较均短于常规组(P<0.05),说明该路径实施可缩短救援等待和救援流程所花费的时间,使抢救过程更加高效有序,提高了急救时效性。其原因分析:专业救援团队到达救援现场,以医生为指导,组织,调动团队成员的能力,分工明确,各成员间高速度、高质量进行救援,从而使整个救护车抢救团队配合更加流畅。也提醒我们建立高效的救护车急救团队,不仅要求精湛的医疗专业技能,更需要团队间的有效沟通和配合,才能建立更完善的救援流程和更规范的急救技术操作。王迎春等研究者在救护车单元救治OHCA的研究中也观察到无论是院前还是院内,团队抢救是心肺复苏最重要的组织形式,通过明确的分工和紧密的团队配合,可促进院外急救高质量进行[10]。
另一方面,结果显示优化后,路径组的救援效率比常规组高(P<0.05),说明“技术规范-反复演练-流程完善”路径实施后可有效提高院外救援成功率。分析原因:新流程的建立要求实施过程流程完善,技术规范。通过一周一次的小组会议,探讨经验,质量改进,使每名成员重视观察问题的出处,不断总结经验教训,并对其进行集中讨论分析解决,王燕泽等研究者在研究中也发现持续质量改进是提高救护车单元CPR质量的一种重要机制,从而提高OHCA院外救治效率,使流程更加规范[11]。更为重要的是专业急救技能的掌握熟练度是整个流程是否完善的基石,通过对救护车急救人员进行CPR理论与操作考核,要求熟练掌握,才能进行院外救援,并且进行定期演练,全面检验团队成员操作水平、反应速度和团队协作能力是否符合要求。从而减少因专业技能不熟练,操作无条理性,无团队意识所引起的院外救援工作效率低下的问题。
综上所述,基于资源定制的“技术规范-反复演练-流程完善”路径应用于救护车单元院外救助心脏停搏患者,其优点显著,各成员间定位明确,各司其职,使OHCA抢救流程更为规范,缩短院外救援时间,提高抢救成功率。

