急诊抢救室患者滞留时间现状及影响因素分析
沈琴 宇丽 栾贝贝
急诊室滞留时间是指到达急诊室和离开急诊室的时间差[1],包括了住院、治疗后好转离去、转院等。延长急诊室滞留时间可导致一系列负面影响,增加急诊患者的病死率或并发症[2-3],使患者就诊满意度下降[4],急诊室拥挤难以有效地对危重患者进行有效的照护和管理[5-8]。2009年新西兰卫生部提出了一项健康目标——缩短急诊室停留时间(SSED)[9-10],该目标提出,95%的急诊患者需要在6 h内住院或者出院,澳大利亚提出的目标为4 h[11]。本研究将滞留时间≥240 min(4 h)定义为滞留时间延长(prolonged length of stay)。整个急诊单元中,患者最危重、时间最紧迫的抢救室也存在着患者滞留时间延长的问题,缩短抢救室患者的滞留时间、缓解抢救室容量的压力,对于患者及护士都十分重要,也是医院关于急诊管理的重中之重。本研究目的是了解医院抢救室患者的滞留情况,分析影响滞留的因素,为提高急诊资源的利用率提供参考依据。
1 对象与方法
1.1 研究对象
将2019年1月—2019年12月安徽省某三甲医院急诊抢救室患者为研究对象。该院急诊单元包含了急诊门诊、急诊留观、输液厅、急诊外科、急诊内科、EICU五个病区。常年设立了急诊内科、急诊外科、急诊儿科三个急诊诊室,急诊妇科、急诊五官科等其他五个急诊科室在通过预检分诊、挂号后去相关科室就诊,其他科室会诊则在相关科室进行。急危重症患者由分诊护士带入抢救室就诊、抢救,抢救室既定床位为6张。急诊施行“二线班”模式,当病情危重、涉及多学科、生命体征不平稳,无床位但须紧急处理,需请示二线会诊及协调床位。
1.2 资料收集
收集的资料内容包括患者姓名、性别、年龄、疾病类型、是否120送入,入科时间、出科时间、患者去向(如入院,还包括入院科室)等资料。急诊滞留时间是患者的出科时间与入科时间的差值。
1.3 统计学处理
使用SPSS 16.0统计软件进行分析,计量资料符合正态分布使用“均数±标准差”表示,非正态计量资料使用“中位数(四分位数间距)”表示,计数资料计算百分比。单因素分析中,组间构成比比较采用χ2检验,组间均数比较采用t检验。多因素分析中,将单因素分析结果中P<0.05的因素作为自变量,将是否发生急诊滞留时间延长作为因变量进行Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 急诊抢救室患者一般资料
2019年急诊抢救室共接诊患者9650例,剔除资料不完整数据后剩余9569例,其中男5565例,女4004例。年龄1~102岁,平均58.71±19.73岁。危重患者1717例。抢救室滞留时间在2~6970 min,中位数为110 min(四分位数为60.00~185.00 min),滞留时间超过240 min的为1469例(占总人数的15.35%),滞留时间超过360 min的为643例(占总人数的6.72%)。
2.2 影响急诊室滞留时间延长单因素分析
结果显示,患者的年龄、是否危重、是否由救护车送入、是否周末就诊及转归差异有统计学意义(P<0.05),见表1。
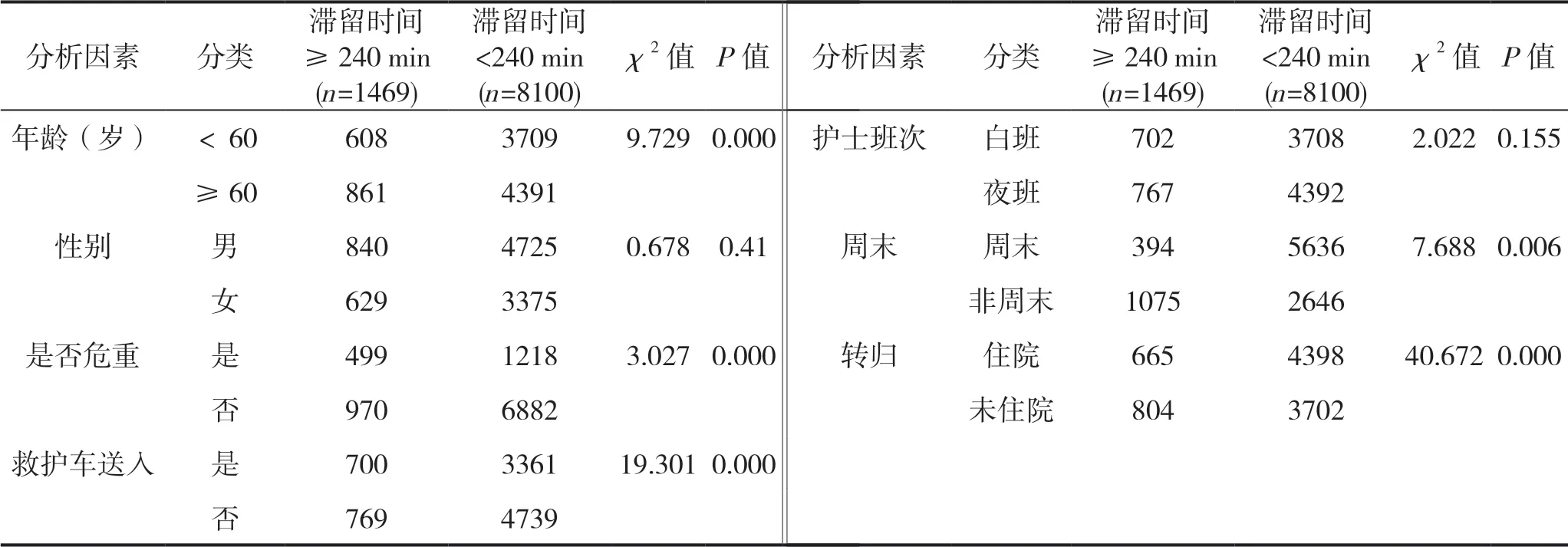
表1 急诊抢救室患者滞留时间单因素分析
2.3 影响急诊室滞留时间延长的多因素分析
是否发生急诊室滞留时间延长为因变量,以单因素分析有统计学意义的影响因素为自变量进行多因素Logistic回归分析(变量赋值见表2)。结果表明,是否住院、年龄≥60岁,患者危重、由救护车送入急诊及在周末就诊是发生急诊室滞留时间延长的影响因素(P<0.05),见表3。

表2 主要变量及赋值

表3 急诊室滞留时间延长影响因素的Logistic回归分析
3 讨论
3.1 急诊抢救室患者滞留时间的现状分析
急诊室滞留时间延长作为急诊室拥挤的重要原因,是急诊科面临的重要问题,也会增加患者今后发生并发症的概率[12]。有学者提出,患者在进入急诊室等待入住ICU的时间,每增加1 h,在进入ICU之后死亡率就可能增加1.5倍[13-14],叶立刚等[15]对多发伤患者的研究发现,急诊科滞留时间延长会增加住院患者的病死率。本研究结果显示,2019年该院急诊室滞留时间延长(滞留时间≥240 min)的患者为1469例,占到总就诊人数的15.35%,急诊抢救室患者平均滞留时间154.03±194.76 min,中位数为110 min(四分位数为60.00~185.00 min),低于上海市某医院抢救室患者的滞留时间[16],高于严重创伤患者的滞留时间[17]。
3.2 急诊抢救室滞留时间延长的影响因素
住院治疗是急诊抢救室滞留时间延长的影响因素,本研究中,该院最终住院治疗的的患者达到就诊患者的50%以上,而最终成功住院的患者其滞留时间相对较长。分析原因可能是需要住院的患者病情较为危重、复杂,急诊处置及检查相对多,且需要经过相关科室会诊,患者病情较重或复杂可能还涉及多学科会诊、讨论后,最终决定由哪一个科室收治。而在无床位的情况下,在急诊室等待床位也是导致住院治疗患者滞留时间延长的的原因之一。
患者的年龄也是急诊滞留时间延长的影响因素之一,与Yang的研究一致[18]。年龄越大的患者可能由于与医师沟通不良,且伴随着多种慢性疾病,疾病症状不典型、生命体征不稳定而在急诊抢救室停留更长的时间。与此同时,与年轻的急诊患者相比,年龄越大的急诊患者,其疾病更加复杂,需要进行更多的急诊处置及咨询。但老年患者急诊室滞留时间与更高的住院风险及不良结局有关[19],需要引起高度重视。
病情危重、由救护车送入急诊室也是影响急诊患者抢救室滞留时间延长的重要影响因素,与Sanye等[20]研究结果结果一致。本研究中,由救护车送入急诊室的患者占了抢救室总人数的42.44%,通常情况下,由救护车送达的患者,年龄相对较大,疾病严重且生命体征不稳定,神志不清或存在意识障碍的情况,需要立即进行急诊处置及各项检查。同时,该类患者多突然起病,有部分患者无家属陪同,仅由朋友甚至路人陪同,难以提供准确病史,同时在医疗决策方面存在滞后性,因此其滞留时间延长。
周末就诊的患者急诊室滞留时间延长。本研究中,周末就诊的急诊患者占总急诊人数的63.02%,与赖荣德等[21]的研究结果相似,主要是由于周末或节假日时,医院的普通门诊数量骤减,急诊就诊
人数较工作日增加。研究也显示,在周末时,医护人员不论在数量还是经验上都有所欠缺,与此同时,其他职能部门,如检验科,影像科等辅助科室开放数量较少,在辅助检查上等待的时间更长。急诊室是处理患者突发情况的重要场所,主要的环节是解除威胁患者生命安全的情况后、保证患者安全的情况下尽快转运至各专科进行及时的专科处理。急诊室滞留时间延长会导致急诊室过度拥挤,不利于当前疫情防控的同时,还会导致患者病情恶化、感染,也会影响医护人员对突发事件的应对能力。因此,相关部门需要进行流程改造、优化急诊就诊程序、改善就诊环境、增加人力资源等措施,合理分流患者,从而缩短急诊室滞留时间,保证患者安全。

