上海殷行社区65岁及以上老年人糖尿病患病率及其影响因素分析
陆晓燕 沈雁红 徐蓉 袁心慧 徐丽娜
摘 要 目的:分析2020年上海殷行社區65岁及以上老年人糖尿病患病率及其相关因素,为指导社区开展精准防治提供科学依据。方法:收集2020年上海殷行社区1 754名65岁及以上老年人的体检资料,平均年龄(70.83±5.03)岁。其中男性804人,平均年龄(71.19±5.13)岁;女性950人,平均年龄(70.53±4.93)岁。分析性别、体质量指数(BMI)、吸烟、饮酒、高血压、血脂异常等因素与糖尿病患病的相关性。结果:共检出糖尿病患者501名,检出率为28.56%。糖尿病组和非糖尿病组的年龄、文化程度、饮酒、BMI、高血压和血脂异常差异有统计学意义(P<0.05)。logistic回归分析结果显示:年龄76~85岁、饮酒、高血压、BMI偏高、血脂异常是患糖尿病的危险因素。结论:糖尿病患病与较多因素及疾病密切相关,社区应该多渠道开展针对性防治工作,降低糖尿病发病率,减少糖尿病的并发症。
关键词 糖尿病;老年人;影响因素
中图分类号:R58 文献标志码:A 文章编号:1006-1533(2022)02-0039-05
基金项目:杨浦区2019-2022年度医学重点学科(YP19ZC02)
Analysis of prevalence of diabetes mellitus and the influencing factors among the elderly aged 65 years and over in Yinhang Community of Shanghai
LU Xiaoyan1, SHEN Yanhong1, XU Rong1, YUAN Xinhui2, XU Lina3
(1. Medical Department of Yinhang Community Health Service Center of Yangpu District, Shanghai 200438, China; 2. Ward of Yinhang Community Health Service Center of Yangpu District, Shanghai 200438,China; 3. Nursing Department of Yinhang Community Health Service Center of Yangpu District, Shanghai 200438, China)
ABSTRACT Objective: To analyze the prevalence of diabetes mellitus and the related factors among the elderly aged 65 years and over in Yinhang Community of Shanghai in 2020, and to provide scientific basis for guiding the community to carry out precise prevention and treatment. Methods: The physical examination data of 1 754 aged 65 years and above in Yinhang Community of Shanghai in 2020 were collected, and the average age was (70.83±5.03) years. There were 804 males with an average age of (71.19±5.13) and 950 females with an average age of (70.53±4.93) years. The relationship between gender, body mass index (BMI), smoking, drinking, high blood pressure, dyslipidemia and other factors with the prevalence of diabetes mellitus were analyzed. Results: A total of 501 patients with diabetes mellitus were detected, and the detection rate was 28.56%. There were significant differences in age, education, drinking, BMI, hypertension and dyslipidemia(P<0.05) between diabetic group and non-diabetic group. Logistic Regression analysis showed that age of 76~85 years old, drinking, hypertension, BMI on the high side and abnormal blood lipid were the risk factors of diabetes mellitus. Conclusion: Diabetes mellitus is closely related to many factors and diseases, the community should carry out targeted prevention and treatment through multiple channels to reduce the incidence and complications of diabetes mellitus.
KEY WORDS diabetes mellitus; elderly people; influencing factor
《第七次全国人口普查公报(第五号)》数据显示,我国65周岁及以上人口比重为13.5%[1]。说明我国已步入老龄化社会。根据2019年的数据显示,我国65岁及以上的老年糖尿病患者数约3 550万,居世界首位,占全球老年糖尿病患者的1/4,且呈現上升趋势[2]。有研究表明,老年糖尿病患者的死亡率明显高于未患糖尿病的老年人[3],提示加强对老年糖尿病的防治尤为重要。本文旨在了解上海殷行社区老年人糖尿病患病情况及影响因素,为社区开展精准防治提供科学依据。
1.1 对象
对上海杨浦区殷行社区自愿参加免费体检的65岁及以上老年人进行调查,总人数1 754人,平均年龄(70.83±5.03)岁。其中男性804人,占45.84%;平均年龄(71.19±5.13)岁。女性950人,占54.16%;平均年龄(70.53±4.93)岁。文化以初中、中专或高中居多,共1 445人,占82.38%。体检老人中不吸烟者1 501人,占85.58%;不饮酒者1 485人,占84.66%;高血压患者1 276人,占72.75%。
1.2 方法
对研究对象采用面对面问答方式完成问卷调查。问卷内容包括年龄、性别、教育程度,体育锻炼、吸烟、饮酒等情况,以及常见慢性病的患病情况等。
对研究对象采用标准方法进行身高、体重、血压等的测量。计算体质量指数(body mass index,BMI),BMI=体重(kg)/身高(m2)。采用欧姆龙电子血压计进行血压测量。对所有研究对象在禁食8 h后于次日清晨采集空腹静脉血10 mL,离心后采用罗氏601全自动生化分析仪进行空腹血糖(blood glucose,GLU)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、血清三酰甘油(triglyceride,TG)、血清总胆固醇(total cholesterol,TC)、血清高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、血清低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)的测定。
1.3 诊断标准
(1)糖尿病:GLU≥7.0 mmol/L或HbA1c≥6.5%[4],或血糖、HbA1c正常但既往有糖尿病史或目前使用降糖药物中。(2)高血压:收缩压(systolic blood pressure,SBP)≥140 mmHg和(或)舒张压(diastolic blood pressure,DBP)≥90 mmHg;或血压虽然低于140/90 mmHg,但既往有高血压史,目前正在使用降压药物[5]。(3)血脂异常:TC≥6.2 mmol/L,或TG≥2.3 mmol/L、或LDL-C≥4.1 mmol/L,或HDL-C<1.04 mmol/L[6]或有血脂异常史或目前使用降脂药物中。(4)吸烟:调查时存在吸烟行为。(5)饮酒:调查时存在饮酒行为或过去12个月每周饮酒≥2次。
1.4 统计学方法
采用SPSS 24.0软件进行统计学分析,计数资料以百分率(%)表示,比较采用χ2检验,P<0.05为差异具有统计学意义。
2.1 糖尿病患病情况及影响因素单因素分析
在1 754名研究对象中检出糖尿病患者501人,检出率为28.56%。单因素分析结果显示,糖尿病组和非糖尿病组间的性别、体育锻炼频次和吸烟行为差异无统计学意义(P>0.05),年龄、文化程度、饮酒、BMI、高血压和血脂异常的差异有统计学意义(P<0.05)。见表1。
2.2 糖尿病患病影响因素多因素分析
以是否患糖尿病为因变量,纳入单因素分析中差异有统计学意义(P<0.05)的年龄、文化程度、饮酒、BMI、高血压和血脂异常等6个因素为自变量,进行logistic回归分析,变量赋值情况见表2。logistic回归分析结果显示,年龄76~85岁、饮酒、高血压、BMI偏高、血脂异常是患糖尿病的危险因素。
据研究报道,2型糖尿病是由环境和遗传相互作用而导致的一种糖代谢紊乱疾病,其中环境因素主要有饮食、运动、抽烟、饮酒等[7]。高含糖量食物的大量摄入加以现代人们快节奏的生活方式、生活压力过大、暴饮暴食及作息不规律等加大了糖尿病的发病概率[8]。据研究结果显示,农村糖尿病发病率略低于城市;中国的糖尿病发病率也随着城市化的进程而变化[9]。泸州市65岁及以上老年人糖尿病患病率为15.94%[10],常州市遥观镇65岁以上老年人糖尿病患病率为17.51%[11],济南市历城区65岁及以上老年人糖尿病发病率为19.11%[12],浙江省金华市的阳光社区与东莱社区60岁以上老年人糖尿病发病率为23.10%[13]。本研究结果显示,2020年上海殷行社区65岁及以上老年人糖尿病患病率为28.56%,接近美国糖尿病学会2018年老年人糖尿病患病率,即60~69岁人群的患病率为28.8%,70岁及以上的人群中患病率为31.8%[14]。

本研究结果显示,76~85岁年龄段的老年人糖尿病发病率高于75岁以下人群。杨泽等[15]的研究显示,年龄与糖尿病患病率呈正相关关系,年龄越大,患病率越高,表现出高龄群体高患病风险的增龄特点。相关研究表明,随着年龄的增高,胰动脉硬化发生增多可造成胰腺缺血从而导致糖尿病发病率升高[16]。本研究中年龄大于85岁的老年人糖尿病发病率与65岁以下人群相比没有统计学差异,原因可能是纳入本研究的大于85岁的高龄老年人数较少,导致结果不能体现差异。
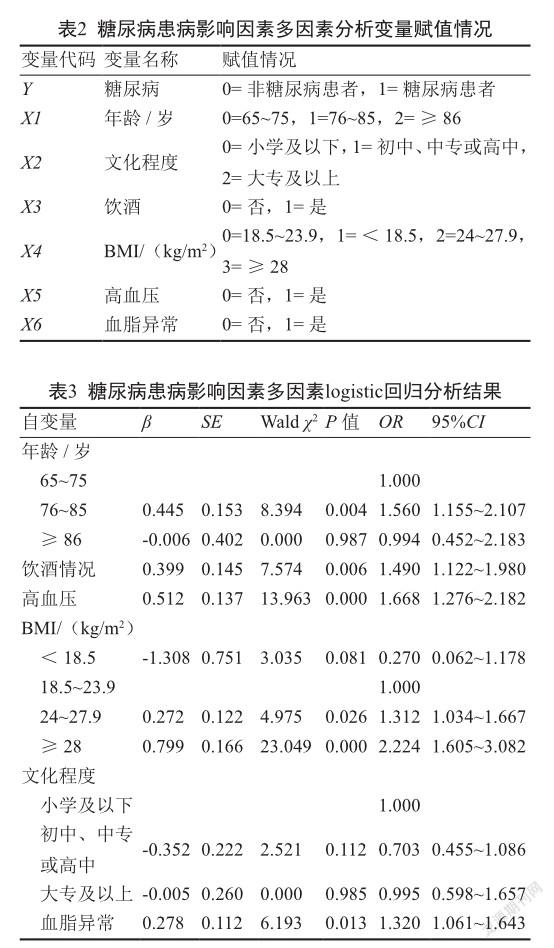
本研究结果显示,饮酒是增加糖尿病患病风险的危险因素。Nguyen等[17]的研究结果显示,乙醇可通过干扰毒蕈碱信号传导和蛋白激酶C激活而降低胰腺β細胞分泌胰岛素。也有研究结果表明,饮酒不仅是2型糖尿病发生的危险因素,更会使糖尿病患者的空腹血糖水平升高,导致血糖控制效果较差[18]。因此,戒酒不仅能降低糖尿病发病风险,也能减少糖尿病并发症的发生。但本研究仅按是否饮酒划分,没有详细的饮酒剂量指标(如累积饮酒量、每日饮酒量等)的相关信息,无法评估饮酒的轻重程度,可能造成对相对风险的低估。
本研究结果显示,BMI偏高、血脂异常是糖尿病的危险因素。既往研究证实,随着BMI升高,胰岛素依赖的风险随之升高[19]。裘巧燕[20]的研究发现,超重/肥胖是糖尿病的危险因素,二者间存在一定的剂量-反应关系。张秋菊等[21]对北京市朝阳区女性进行的横断面研究发现,高TG人群的糖尿病风险比正常人群增加了60%。高春时[22]的研究显示,TG和血糖呈正相关关系,且高TG人群糖尿病患病风险为正常水平的2.273倍。胡安艳等[23]的研究同样显示,高TG是糖尿病的危险因素。人体内多余的脂肪会导致脂肪降解增加,从而导致大量游离脂肪酸的产生,当血液中游离脂肪酸水平较高时,肝组织对胰岛素介导的葡萄糖摄取和利用的能力就会降低,引起血糖升高,最终导致胰岛素抵抗[24-25]。因此,控制体重是降低糖尿病发生率的重要一步。应对肥胖和超重患者及时进行糖尿病疾病筛查,达到早发现,早治疗的目的。
高血压尤其是收缩压升高也是所有糖尿病及慢性并发症最为重要的危险因素。有研究表明,高血压可通过影响胰岛素和葡萄糖向骨骼肌细胞的输送而引起胰岛素抵抗[26]。深圳市的一项研究也显示高血压是糖尿病的危险因素[27]。反之糖尿病患者易发生高血压,机制可能是糖尿病患者体内高胰岛素血症可引起交感神经兴奋、水钠潴留、体内舒血管物质合成受抑、胰岛素及胰岛素样生长因子升高;同时高血糖又可使血浆渗透压增高,儿茶酚胺类物质水平上升,导致血管内皮细胞缺血、缺氧而受到损伤,毛细血管基底膜增生,内皮素的合成与释放增多,血管收缩而加重高血压。因此降压治疗在糖尿病综合治疗中有重要的地位。大型研究也已经确立糖尿病患者经降压治疗的获益更大[28]。
本研究中体育锻炼不是糖尿病患病的独立因素,与目前其他研究不相符。可能是因为本研究中的部分糖尿病患者在患了糖尿病之后,为了控制血糖坚持锻炼,从而影响研究结果。
糖尿病已成为继心脑血管疾病和肿瘤之后第3位危害人类生命和健康的慢性疾病[29],对于老年患者,控制体重、避免含酒精饮料的摄入、关注血压、血脂的水平是防治糖尿病的发生与发展的重要手段。另外加强对老年糖尿病患者的健康教育,多渠道开展针对性防治工作,及时干预和管理,减少并发症的出现成为社区精准防控的重中之重。
参考文献
[1] 国家统计局. 第七次全国人口普查公报(第五号)[EB/ OL]. (2021-5-11). http://www.stats.gov.cn/tjsj/zxfb/202105/ t20210510_1817181.html.
[2] Sinclair A, Saeedi P, Kaundal A, et al. Diabetes and global ageing among 65~99‐year‐old adults: Findings from the International Diabetes Federation Diabetes Atlas, 9(th) edition[J]. Diabetes Res Clin Pract, 2020, 162: 108078.
[3] Barnett KN, McMurdo ME, Ogston SA, et al. Mortality in people diagnosed with type 2 diabetes at an older age: a systematic review[J]. Age Ageing, 2006, 35(5): 463‐468.
[4] 国家老年医学中心. 中国老年糖尿病诊疗指南(2021年版)[J]. 中华糖尿病杂志, 2021, 13(1): 14-46.
[5] 《中国高血压防治指南》修订委员会. 中国高血压防治指南2018年修订版[J]. 心脑血管病防治, 2019, 19(1): 1-44.
[6] 中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-953.
[7] 张梓涵, 杨丽霞, 贺云. 糖尿病基因多态性与中医证候相关机制研究进展[J]. 中医临床研究, 2021, 13(11): 129-132.
[8] 周颖文. 浅谈糖尿病并发症的危害与防治[J/OL]. 现代医学与健康研究电子杂志, 2018, 2(11): 59.
[9] 陈研. 中国糖尿病发病率和检出率地域性差异-98 058例成年受试者数据多水平空间分析[J]. 创伤与急诊电子杂志, 2015, 3(4): 81-83.
[10] 王小艳, 张燕. 泸州市65岁及以上老年人体检高血压和糖尿病及血脂异常患病情况分析[J]. 预防医学情报杂志, 2018, 34(2): 161-164.
[11] 刘金芳. 常州市遥观镇65岁以上老年人糖尿病患病情况调查分析[J]. 河南预防医学杂志, 2015, 26(4): 303-304.
[12] 韩联宇, 王蓓. 济南市历城区2019年老年人健康体检结果分析[J]. 社区医学杂志, 2021, 19(7): 414-417.
[13] 邵盼, 郑丹娟. 城市社区老年人患病情况与护理需求调查分析[J]. 中医药管理杂志, 2020, 28(21): 194-197.
[14] Li Y, Teng D, Shi X, et al. Prevalence of diabetes recorded in mainland China using 2018 diagnostic criteria from the American Diabetes Association: national cross sectional study[J]. BMJ, 2020, 369: m997.
[15] 杨泽, 郑宏, 高芳坤, 等. 北京地区中老年人糖尿病和IGT患病率与增龄相关性的分析[J]. 中国糖尿病杂志, 2002, 2(10): 69-73.
[16] 于卫刚, 马馥, 张金鹿, 等. 胰腺缺血对糖耐量及胰岛素释放的影响[J]. 中华内分泌代谢杂志, 1996, (4): 61-62.
[17] Nguyen KH, Lee JH, Nyomba BL. Ethanol causes endoplasmicreticulum stress and impairment of insulin secretion inpancreaticβ-cells[J]. Alcohol, 2012, 46(1): 89-99.
[18] 张秋伊, 盛红艳, 顾淑君. 饮酒与2型糖尿病患者血糖控制之间的关系[J]. 中国慢性病预防与控制, 2017, 25(12): 905-907.
[19] Gray N, Picone G, Sloan F, et al. Relation between BMI and diabetes mellitus and its complications among US older adults[J]. South Med J, 2015, 108(1): 29-36.
[20] 裘巧燕. 胰島素抵抗、超重/肥胖及心率与糖尿病前期/糖尿病关系的前瞻性队列研究[D]. 苏州: 苏州大学, 2017.
[21] 张秋菊, 韩晓燕, 李哲, 等. 北京市朝阳区中老年女性高甘油三酯腰围与2型糖尿病的关系[J]. 中国慢性病预防与控制, 2019, 27(6): 417-420.
[22] 高春时.吉林省成人TGHDL-C及TG/HDL-C与糖尿病的关系研究[D]. 长春: 吉林大学, 2018.
[23] 胡安艳, 张腾, 王黎明, 等. 2012年保山市糖尿病患病现状及影响因素分析[J]. 预防医学论坛, 2017, 23(6): 409-413.
[24] Ni Y, Zhao L, Yu H, et al. Circulating unsaturated fatty acids delineate the metabolic status of obese individuals[J]. EBio Medicine, 2015, 2(10): 1513-1522.
[25] Boden G. Role of fatty acids in the pathogenesis of insulin resistance and NIDDM[J]. Diabetes, 1997, 46(1): 3-10.
[26] Salvetti A, Brogi G, Di Legge V, et al. The inter-relationship between insulin resistance and hypertension[J]. 1993, 46(2suppl): 149-159.
[27] 李敏璐, 刘靖元, 邹莎莎, 等. 深圳市龙岗区成人糖尿病流行现状及影响因素分析[J]. 河南预防医学杂志, 2021, 32(5): 373-376.
[28] United Kingdom Prospective Diabetes Study (UKPDS) Group. Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2diabetes[J]. Lancet, 1998, 352: 854-865.
[29] 杨洁, 鹿煜炜, 朱继民, 等. 安徽省糖尿病的流行病学调查[J]. 阜阳师范学院学报(自然科学版), 2017, 34(1): 56-60.

