细针穿刺洗脱液检测甲状旁腺激素水平在甲状腺癌根治术中的应用研究*
徐元兵,潘代,牛文强,刘汉忠,韩运涛,彭湃,刘程浩,胡超华
(武汉科技大学附属孝感医院,1.甲状腺乳腺外科,2.超声科,3.核医学科,4.病理科,湖北 孝感432100)
甲状腺癌是一种常见的内分泌系统恶性肿瘤。近年来随着检查手段的进步及早期筛查的普及,甲状腺癌的检出率逐渐升高。甲状旁腺与甲状腺关系密切,且肉眼难以识别,所以在甲状腺癌根治术中极易误伤甲状旁腺,导致术后甲状旁腺功能减低而并发低钙血症。文献报道[1]甲状腺癌根治术后暂时性甲状旁腺功能减退发生率为20%~30%,永久性甲状旁腺功能减退发生率为1%~7%。甲状腺癌根治术中准确识别和保护甲状旁腺,可以大大提高患者术后的生活质量。本研究探讨甲状腺癌根治术中细针穿刺组织洗脱液检测甲状旁腺激素(parathyroid hormone, PTH)水平对鉴别甲状旁腺的可行性及临床意义,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年12月—2018年12月于武汉科技大学附属孝感医院行甲状腺癌根治手术的患者84 例。其中,男性26 例,女性58 例;年龄15~74 岁,平均(42.0±5.8)岁;肿瘤单侧38 例,双侧46 例;术后病理示甲状腺乳头状癌79 例,甲状腺滤泡性癌4 例,甲状腺髓样癌1 例。纳入标准:①既往颈部无任何治疗史;②病理确诊甲状腺恶性肿瘤;③术前检查血清磷、血清钙及PTH 水平均在正常范围。排除标准:①甲状腺癌微创手术治疗;②复发性甲状腺癌根治性手术。本研究获得医院伦理委员会批准,患者知情同意并签署知情同意书。
1.2 研究方法
术中对甲状腺癌患者目标组织(高度怀疑甲状旁腺组织)及非目标组织(甲状腺组织、淋巴样组织)行直视下细针穿刺,3 份穿刺洗脱液标本进行PTH 检测,另3 份穿刺处组织进行病理学检测。A 组可疑甲状旁腺组织穿刺洗脱液行PTH 检测;B 组甲状腺组织穿刺洗脱液行PTH 检测;C 组淋巴样组织穿刺洗脱液行PTH 检测。
所有手术均为笔者协同一位副主任以上医师进行。对患者实行全身麻醉,取传统颈部弧形手术切口,依次切开皮肤、皮下脂肪,游离颈前筋膜,打开颈白线,充分游离暴露甲状腺腺体组织。从甲状腺腺体外侧入路,以精确被膜法解剖,在甲状腺背侧肉眼识别高度疑似的甲状旁腺组织及甲状腺组织、颈部淋巴样组织,对其分别行细针穿刺抽吸。每个组织均使用单独的含1 mL 生理盐水的6 号针头注射器,穿刺手法见图1。以Freehand 穿刺技术将5 mL 注射器细针针头轻柔、准确地穿刺进入目标组织,以无负压吸引提插法并变换穿刺位点进行4 次往复提插。其中甲状腺目标组织穿刺要避开肿瘤区。然后将含1 mL 生理盐水的上述注射器抽吸3 mL 空气,用力将针腔内的提取物连同1 mL 生理盐水注入到EP 离心管中,制成穿刺组织洗脱液,立即送检快速检测洗脱液PTH 水平。同时切取少许抽吸处组织送常规病理检查,并以该病理结果作为金标准。术中病检结果提示为甲状旁腺组织时,则行甲状旁腺自体移植术。
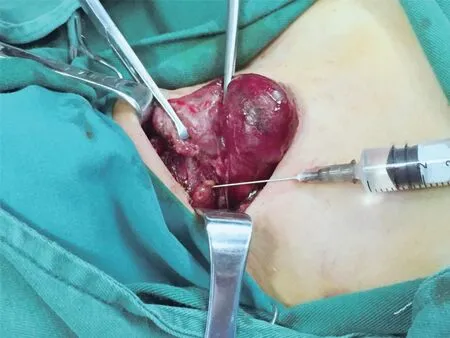
图1 术中高度疑似甲状旁腺穿刺图
采用电化学发光免疫测定(electrochemiluminescence immunoassay, ECLIA)检测组织穿刺洗脱液与血清PTH 水平,罗氏全自动免疫分析仪cobas e601 专用稀释液倍比稀释,抗体稀释配比浓度为1.0 g/L,稀释稳定30 min 后自动检测标本并给出测定值。所有患者术后常规静脉钙剂治疗3 d后视患者症状改用口服钙剂治疗。记录所有患者术前1 d、术后1 周血清PTH、血清钙水平;观察时间窗设定为术后1 个月,记录术后患者随访1 个月四肢麻木、抽搐等低钙症状发生情况。
1.3 统计学方法
数据分析采用SPSS 24.0 统计软件。计量资料以均数±标准差(±s)表示,比较采用方差分析,进一步两两比较采用LSD-t检验;绘制ROC 曲线;P<0.05 为差异有统计学意义。
2 结果
2.1 3组组织病理学结果比较
A 组病理学确诊为甲状旁腺70 例,非甲状旁腺14 例;确诊甲状旁腺组织70 例为AT 组,误诊为甲状旁腺组织14 例为AF 组。术中可疑甲状旁腺组织诊断准确率83.33%(70/84),误诊率为16.67%(14/84)。其中,AF 组甲状腺组织5 例,淋巴组织4 例,脂肪组织4 例,胸腺组织1 例。B 组病理学确诊为甲状腺组织84 例,甲状腺诊断准确率100%(84/84);C 组病理学确诊为淋巴组织84 例,淋巴组织诊断准确率100%(84/84)。
2.2 4组穿刺洗脱液PTH水平比较
4 组穿刺洗脱液PTH 水平比较,差异有统计学意义(P<0.05)。进一步两两比较,AF 组、B 组、C 组均低于AT 组(P<0.05);AF 组、B 组、C 组比较,差异无统计学意义(P>0.05)。见表1 和图2。
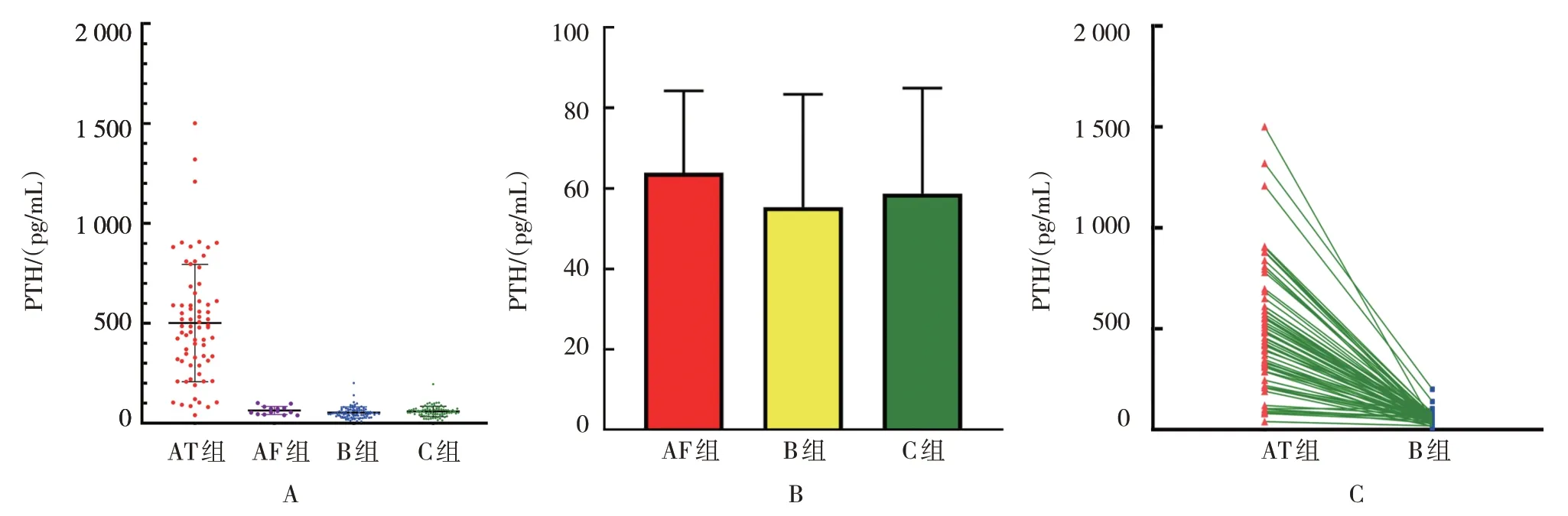
图2 4组穿刺洗脱液PTH水平比较
表1 4组穿刺洗脱液PTH水平比较 (-± s)
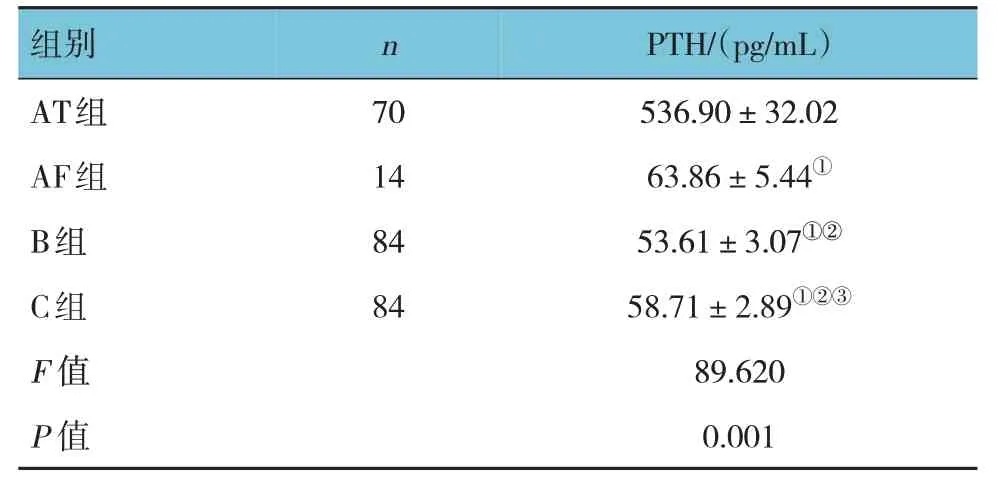
表1 4组穿刺洗脱液PTH水平比较 (-± s)
注:①与AT组比较,P <0.05;②与AF组比较,P >0.05;③与B组比较,P >0.05。
PTH/(pg/mL)536.90±32.02 63.86±5.44①53.61±3.07①②58.71±2.89①②③89.620 0.001组别AT组AF组B组C组F 值P 值n 70 14 84 84
2.3 患者术前、术后血清PTH、血清钙水平比较
84 例患者术前、术后1 周血清PTH、血清钙水平比较,差异无统计学意义(P>0.05),见表2。术后2 例患者出现低血钙症,予以钙剂对症治疗,1 个月后患者四肢麻木、抽搐等低钙症状好转,复查血清钙水平正常;其余82 例患者血清钙水平及临床症状均正常。
表2 患者术前、术后血清PTH、血清钙水平比较(n=84,±s)
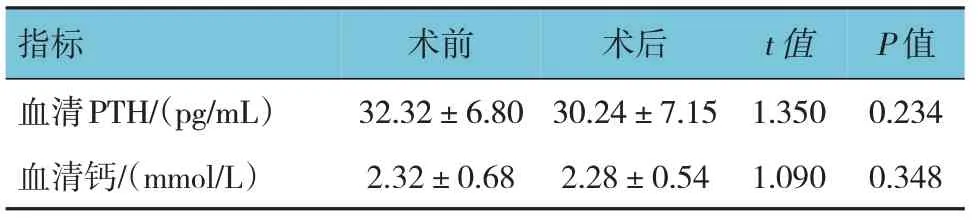
表2 患者术前、术后血清PTH、血清钙水平比较(n=84,±s)
指标血清PTH/(pg/mL)血清钙/(mmol/L)术前32.32±6.80 2.32±0.68术后30.24±7.15 2.28±0.54 t 值1.350 1.090 P 值0.234 0.348
2.4 甲状旁腺组织穿刺洗脱液PTH 水平的ROC诊断效能
甲状旁腺组织穿刺洗脱液PTH 截断值为600 pg/mL,绘制ROC 曲线,结果:甲状旁腺组织穿刺洗脱液PTH 水平诊断甲状旁腺的AUC 值为0.636(95% CI: 0.500,0.772),敏感性为27.14%(95% CI:0.108,0.420),特异性为100%(95% CI:0.998,1.000)。见图3。
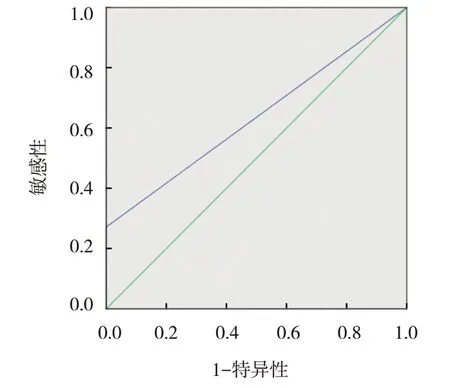
图3 甲状旁腺组织穿刺洗脱液PTH水平的ROC曲线
3 讨论
目前,甲状腺全切或次全切除术已成为甲状腺肿瘤的常用治疗手段,严格控制术后并发症是决定手术成功的一大重要因素。因甲状旁腺与甲状腺解剖关系密切,在甲状腺手术中极易被误伤,导致术后低钙血症,严重影响患者生活质量。术中准确识别并保护甲状旁腺成为手术成功的关键。单纯裸眼鉴别,极易与周边淋巴结或脂肪组织混淆[2],尤其当甲状腺肿块较大、恶性肿瘤转移性淋巴结较多时,裸眼鉴别甲状旁腺会更加困难[3]。研究报道的其他辅助识别方法有彩超引导下细针穿刺细胞学检查[4]、亚甲蓝染色法[5]、纳米碳负向显影法[6]、荧光成像技术[7]、γ 探针技术[8]等,但各有优缺点,有些技术尚未完全得到证实。张进军等[9]学者应用免疫胶体金法测定组织内PTH 水平可以快速准确地判定甲状旁腺,准确率高,但需要切除小部分甲状旁腺组织。有学者[10]发明了甲状旁腺荧光免疫层析定量检测PTH 技术,具有操作简便、快速,检测范围广、特异性高、敏感性好等特点,但主观因素影响结果判读,缺乏可重复性。国内外相关研究[11-12]指出PTH 在人体组织特异性表达于甲状旁腺组织,一般不存在非甲状旁腺组织内,其表达呈断崖式分布,不存在坡度分布。细针穿刺无明显并发症,所以可通过快速检测组织内PTH水平鉴别甲状旁腺组织。为了寻求一种安全有效,适用于大部分基层医院的操作方法,本研究于甲状腺癌手术中以细针分别抽吸疑似甲状旁腺、正常甲状腺及淋巴样组织各少许,检测各组织穿刺洗脱液PTH 水平并进行统计学分析,探讨该方法在术中识别甲状旁腺的可行性及临床意义。
细针穿刺抽吸组织洗脱液PTH 测定目前在国内逐步开展,最早对于甲状腺癌颈部淋巴结进行穿刺洗脱液甲状腺球蛋白检测的报告较多[12-14],均证实甲状腺球蛋白含量升高与淋巴结转移存在一定相关性。2017 版甲状腺癌血清标志物临床应用专家共识重点推荐:分化型甲状腺癌术前颈部检查发现可疑转移淋巴结,细针穿刺洗脱液中甲状腺球蛋白测定可作为辅助方法选择性用于转移性淋巴结的判定(推荐等级:B)[15]。所以穿刺洗脱液甲状腺球蛋白检测在甲状腺治疗中具有相当重要的意义。PTH 主要是由甲状旁腺分泌产生,甲状旁腺组织中的PTH 水平远高于血清,并且甲状旁腺组织中PTH 水平高于其周围正常组织。MASSIMO等[16]研究认为甲状旁腺组织穿刺洗脱液PTH 水平检测在指导甲状腺手术中甲状旁腺鉴别有重要意义。因此测定组织穿刺洗脱液中PTH 可能是一种新的可行的术中鉴别甲状旁腺方法,MARLON 等[17]证实了这一方法可行性。国内外部分学者[18-19]的研究进一步证实了甲状旁腺组织穿刺洗脱液PTH 水平远高于周围正常组织。邹贤等[20]对31 例甲状腺手术患者分别行甲状腺、甲状旁腺、脂肪、淋巴结、胸腺、肌肉组织细针穿刺,并进行穿刺洗脱液PTH检测,结论提示甲状旁腺组织穿刺洗脱液的PTH水平远高于非甲状旁腺组织,与本研究结果一致。但关于甲状旁腺组织穿刺洗脱液PTH 水平的正常范围或阳性截断值尚存在争议,有国外学者[21-22]将甲状旁腺组织穿刺洗脱液PTH 水平>600 pg/mL 定义为阳性,<600 pg/mL 为阴性。本文以600 pg/mL为截断值,进行ROC 诊断效能分析,得出敏感性为27.14%,特异性为100%,AUC 值为0.636,这一诊断效能并不优于术者经验性诊断。可见阈值大小对PTH 阳性判断差异性较大,在本研究中可重复性较差。本研究病理确诊甲状旁腺穿刺洗脱液PTH 水平为(536.90±32.02)pg/mL,分析PTH差异性原因可能是甲状旁腺组织穿刺洗脱液PTH水平除易受操作因素影响外,还受稀释水平等的影响。本研究中非甲状旁组织(误诊为甲状旁腺组织、甲状腺组织与淋巴样组织)穿刺洗脱液PTH 水平比较差异无统计学意义,但甲状旁腺组织与非甲状旁腺组织PTH 水平比较,差异有统计学意义。本研究中,术者依据临床经验进行甲状旁腺诊断准确率为83.3%,误诊为甲状旁腺组织最终经病理确认甲状腺组织5 例,淋巴组织4 例,脂肪组织4 例,胸腺组织1 例。上述误诊患者穿刺洗脱液PTH 水平维持相对低水平,故可以通过配对检测提示,如目标组织较甲状腺组织洗脱液中PTH水平变化差异不显著,应考虑可能为非甲状旁腺组织可能。
本研究结果证实甲状旁腺PTH 水平高于甲状腺组织,这种方法为甲状腺手术中鉴别甲状旁腺提供了另一种良好的指导思路。手术中对于不能确定的高度疑似甲状旁腺,可以同期行甲状腺与疑似甲状旁腺穿刺,进行洗脱液PTH 水平的比较,如两者具有显著差异性,则可反向证实为甲状旁腺组织。此外,以精细化被膜解剖技术行甲状腺腺叶切除,临床医师可以较好地鉴别甲状旁腺,对甲状旁腺组织行穿刺洗脱液检测可以明确分辨甲状旁腺组织,更好做到甲状腺手术“1+X+1”的原则[23],尤其是在甲状腺癌合并颈淋巴结清扫术或二次及多次甲状腺手术时,能发挥良好作用。本研究中,术后2 例患者发生甲状旁腺减低所致低钙血症,均为术中误诊为甲状旁腺患者,其余患者均未诉不适症状。术后1 周与术前血清PTH、血清钙水平相当,证实穿刺洗脱液PTH 检测对于术中鉴别甲状旁腺有很好的临床意义。
综上所述,细针穿刺洗脱液测定PTH 水平操作方便、简单,损伤小,术中测定时间短,费用低廉,具有更好的普及性。本研究不足之处在于样本量有限,可能存在一定程度的偏倚。同时术中具体操作方法待进一步质控规范,期待后期多中心数据予以证实。

