阴道超声结合血清人绒毛膜促性腺激素、孕酮、雌二醇对异位妊娠的早期诊断价值
上官云 林燕斌 赖桂凤 李玉娟 黄 琳
厦门市思明区妇幼保健院超声科,福建厦门 361008
异位妊娠作为常见妇科急腹症的一种,又称宫外孕,主要指胚胎在宫腔外着床发育,其中输卵管妊娠最为多见[1]。异位妊娠的主要临床表现有阴道不规则出血、剧烈腹痛、停经等,极易出现输卵管破裂出血、流产,一旦处理不慎,将导致患者晕厥、休克,甚至威胁生命。近年来,临床宫外孕发生率呈明显升高趋势,其发生与宫腔内手术创伤、盆腔慢性炎症等相关,其导致管腔不畅,受精卵无法正常运行,滞留、着床、发育于输卵管内;随着生育政策的放开,同时也伴随着临床剖宫产率不断上升,瘢痕子宫妊娠率随之提高,导致异位妊娠发生风险大大增加[2]。对于异位妊娠患者早期确诊,可为保守治疗提供有力条件,避免孕囊不断生长而发生破裂,及时开展治疗对保留患者生育功能、减少严重并发症具有积极的作用。超声作为异位妊娠临床诊断的常用影像学手段,通常腹部超声容易受肠气、膀胱充盈效果、腹部脂肪等因素影响,漏诊及误诊风险大,开展经阴道超声检查有助于提高诊断准确率,但早期无法直接获取孕囊图像,从而发生误诊[3]。血清人绒毛膜促性腺激素(human chorionic gonadotropin,β -hCG)、孕 酮(progesterone,P)、雌 二 醇(estradio,E2)是机体维持妊娠的性激素指标,其水平变化在异位妊娠、正常妊娠患者中存在明显差异,可作为评估妊娠期预后的重要辅助指标[4]。本研究选取34 例异位妊娠患者及34 例正常妊娠者为研究对象,分析阴道超声结合血清指标对异位妊娠的早期诊断价值。
1 资料与方法
1.1 一般资料
选取2017年5月至2021年8月厦门市思明区妇幼保健院门诊就诊转外院手术或复查随访的异位妊娠患者34 例为观察组,另取同时期正常妊娠者34 例为对照组。观察组中,年龄22~44 岁,平均(30.56±6.33)岁;孕次1~4 次,平均(2.36±0.25)次;平均孕龄(7.26±1.52)周。对照组中,年龄23~45 岁,平均(30.78±6.58)岁;孕次1~5 次,平均(2.76±0.42)次;平均孕龄(7.58±1.72)周。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者及家属对此次研究知情同意,高度配合,本研究已征得医院医学伦理委员会审批。
纳入标准:①观察组患者均经腹腔镜手术及病理检查确诊为异位妊娠;②孕龄<12 周;③入组前均未接受化疗、放疗、药物治疗等。排除标准[5]:①存在经会阴超声检查禁忌证;②入组前已接受相关药物,对检查结果有影响; ③合并肝肾功能不健全或严重损伤;④患者意识不清或丧失、精神严重障碍,对检查及研究无法配合;⑤异位妊娠破裂、流产腹腔出血>200 ml;⑥临床资料不真实、不可靠,依从性差。
1.2 方法
阴道超声检查: 选择超声仪器为GE Voluson730及配套的阴道三维容积探头(RIC5-9)、西门子S-2000及配套阴道二维MC9-4 探头、GE LOGIQ E9 及配套阴道二维IC5-9-D 探头、LOGIQ e 便携机配套阴道二维E8C 探头。阴道超声检查时,随时调节超声探头角度及频率,膀胱排空,取膀胱截石位,嘱患者双手握拳直立置于患者臀下,适当垫高臀部,会阴部充分显露,探头涂抹耦合剂并套一次性无菌避孕套,探头紧贴宫颈与阴道缓慢置入阴道穹隆处,以患者实际为准,通过探头的旋转、摆动进行多切面、多角度扫描,确定动作轻柔,以免损伤患者阴道,详细扫描患者子宫及附件,观察宫内是否有孕囊、积液,及附件有无包块,如发现包块,观察其大小、位置、内部回声、形态等情况,利用彩色多普勒血流影像测定内部血流情况、周围血流情况,并测定子宫内膜厚度。
血清指标: 采集所有纳入对象空腹或非空腹静脉血5 ml,置入抗凝或非抗凝真空管中,离心(转速3000 r/min,时间10 min,半径10 cm)处理后取上层血清,当天利用电化学发光免疫分析仪(美国雅培公司)测定β-hCG、P、E2水平,严格根据仪器及试剂盒操作说明进行。
1.3 统计学方法
采用SPSS 24.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,组间比较采用t 检验,以P<0.05 为差异有统计学意义;计数资料采用率表示,组间整体比较采用χ2检验,两两比较采用Bonferroni 方法校正,检验水准α=原α 水平/比较次数,即0.05/3=0.017。
2 结果
2.1 超声特征
对照组的典型超声特征为宫内见孕囊回声,孕囊大小>10 mm,胎芽长度<35 mm;观察组的典型超声特征为子宫内膜厚度(9.06±0.52)mm,附件区可见异常包块回声,包块直径为(26.85±3.22)mm。
2.2 两组血清指标的比较
观察组的β-hCG、P、E2水平低于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组血清指标对比(±s)

表1 两组血清指标对比(±s)
组别 例数 β-hCG(IU/L) P(ng/ml) E2(pg/ml)对照组观察组t 值P 值34 34 10589.63±286.22 742.58±122.52 21.101<0.001 25.63±8.52 9.48±2.55 17.283<0.001 826.56±78.55 133.52±26.88 33.721<0.001
2.3 两组不同检查方法诊断符合率的比较
两组的阴道超声、血清指标、联合诊断的诊断符合率比较,差异有统计学意义(P<0.05)(表2)。

表2 不同检查方法诊断符合率[n(%)]
2.4 阴道超声、血清指标及联合诊断的效能比较
阴道超声、血清指标及联合诊断三种诊断方式的灵敏度、特异度、准确度比较,差异有统计学意义(P<0.05)。联合诊断的灵敏度、准确度高于阴道超声、血清指标,特异度高于血清指标,差异有统计学意义(P<0.017);阴道超声的准确度高于血清指标,差异有统计学意义(P<0.017)(表3、4)。
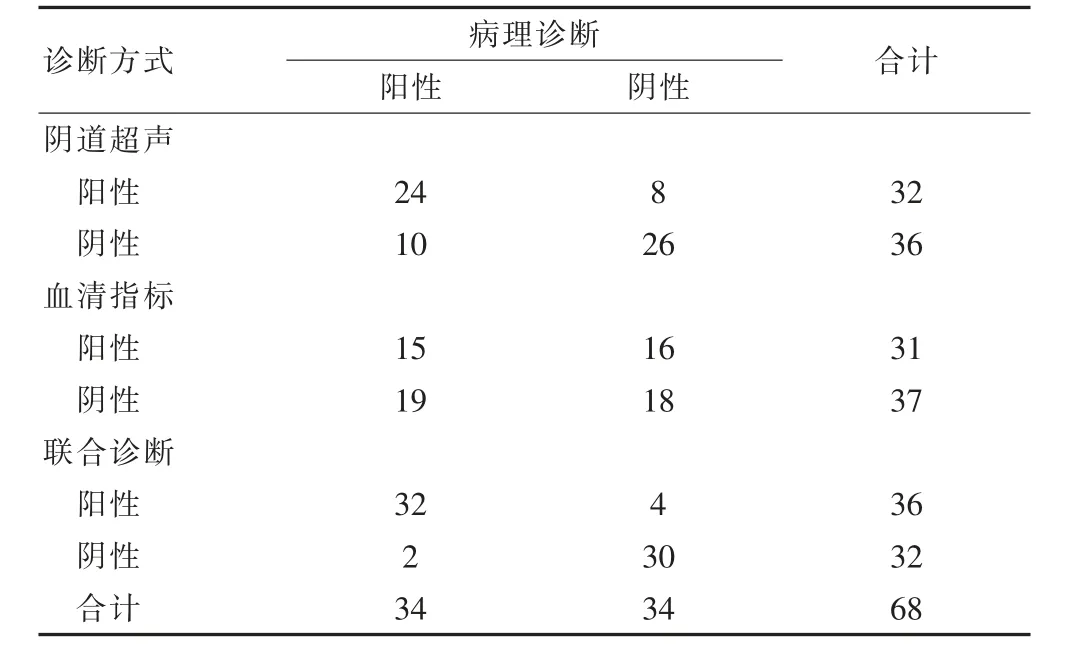
表3 阴道超声、血清指标单项及联合诊断结果(例)
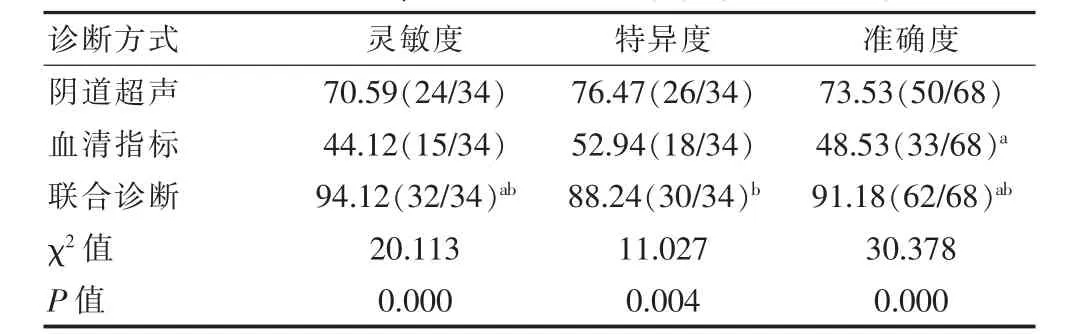
表4 阴道超声、血清指标单项及联合诊断结果比较
3 讨论
近年来,在社会经济发展的推动下,人们饮食及生活习惯发生变化,加之社会、家庭压力逐渐增加,临床异位妊娠发生率呈显著升高趋势,对家庭及社会和谐发展带来不良影响。异位妊娠也称为宫外孕,具有病情凶险、进展迅速、病死率高等特点[6]。异位妊娠多见于输卵管手术、输卵管黏膜或周围炎症等群体中,早期存在出血、停经、恶心等表现,往往易与腹部其他脏器疾病混淆;如果发生破裂出血,将导致患者休克、昏厥、剧烈腹部疼痛,甚至对患者生命安全造成威胁。因此,对异位妊娠患者临床需寻求一种有效可行的检查手段,提高疾病诊断准确率、及时开展治疗,实现保障患者生命安全、改善预后的作用[7-8]。
对异位妊娠患者早期诊断、及时治疗干预,有助于降低疾病风险性,保证患者安全,减少病死率。阴道超声检查是宫外孕诊断的常用影像学手段,具有无创、安全等特点,同时检查时方便快捷、可重复,检查范围广,无明显禁忌症,应用于宫外孕患者诊断中通过对患者附件、子宫、盆腔等组织的扫查,可清晰呈现患者子宫、盆腔结构,明确输卵管相互解剖关系,为疾病的诊断及治疗提供有效的参考[9-10]。利用彩色多普勒血流显像技术可呈现出血流分布情况及滋养动脉血流信号,是辅助判定异位妊娠的重要指标[11]。现阶段,在超声检查的检查上,辅助血清学指标检查时临床研究的热点内容。β-hCG 属于一种由合体滋养细胞分泌的糖蛋白,异位妊娠的发生会影响合体滋养细胞的生长,故该指标可作为异位妊娠与正常指标的鉴别指标[12]。P 为卵泡中的泡膜细胞,在孕早期为黄体、滋养细胞分泌,孕中晚期由胎盘分泌,可辅助诊断异位妊娠。相比正常人,孕妇E2指标水平明显升高[13-14]。
本次研究结果:观察组较对照组β-hCG、P、E2指标水平均更低(P<0.05);阴道超声检查与血清βhCG、P、E2检查联合诊断符合率均较单一检查更高(P<0.05);阴道超声、血清指标及联合诊断三种诊断方式的灵敏度、特异度、准确度比较,差异均有统计学意义(P<0.05);联合诊断的灵敏度、准确度高于阴道超声、血清指标,特异度高于血清指标;阴道超声的准确度高于血清指标。由于不同孕妇其临床表现、妊娠部位、病理过程存在明显差异,故常规超声检查存在一定的局限性,需辅助血清学指标诊断。研究得出,阴道超声联合β-hCG、P、E2检测,有利于及早发现诊断异位妊娠,大大提高了临床诊断效率[15-16]。
综上所述,在异位妊娠诊断中联合应用阴道超声与β-hCG、P、E2指标检查,可提高临床诊断准确率,避免误诊及漏诊,为诊疗方案的制定提供可靠参考,应用价值显著。

