悬吊疗法对运动发育迟缓儿童粗大运动的影响
刘琦赟 赖 轻 许康薪 曾 远 宋欢欢
江西省萍乡市妇幼保健院儿童康复科,江西萍乡 337000
随着新生儿救治技术的提高等,使得高危儿童存活率越来越高,运动发育迟缓儿童越来越多,发病率为6%~8%[1]。主要特征是运动方面的明显损害,表现为明显的运动迟缓,如抬头、独坐、爬行、行走方面落后。运动发育迟缓与脑性瘫痪、智力低下有密切的关系。发育迟缓儿童大多早期表现是运动发育迟缓为主,智力发育及言语发育迟缓相对于运动表现得更迟,如果早期运动发育迟缓患儿没有得到早期科学的干预,后期发育异常发生率更高。根据儿童神经发育可塑性的机制,年龄越小干预得越早恢复得越快,如果错过早期黄金时间孩子的脑发育可能导致不可逆的损伤[2]。国内对于发育迟缓儿童粗大运动早期干预的方法单一,以被动运动为主,模式固定,不利于大脑神经系统多元化发育,患儿在被动运动过程中没有趣味性,训练中患儿易哭吵,导致家长依存性不高导致干预训练周期长效果慢。国外在20 世纪90年代将悬吊疗法应用于儿童康复领域,现对于运动发育迟缓儿童给予悬吊疗法得到了医学领域的认同,我国国内悬吊技术和概念进入至今不过10年左右的时间,近五年才逐渐应用于儿童康复治疗,现应用于脑瘫儿童康复训练[4-5]。随着医学心理模式的转变,对运动发育迟缓患儿粗大运动早期干预尤为重要。本研究旨在观察悬吊疗法在运动发育迟缓患儿粗大运动早期干预效果。
1 资料与方法
1.1 一般资料
选取2019年1月至2020年9月萍乡市妇幼保健院儿童康复科收治的运动发育迟缓患儿60 例作为研究对象,采用随机数字表法分为对照组和观察组,每组各30 例。对照组中,男16 例,女14 例;年龄0.6~3 岁,平 均(1.8±0.6) 岁; 体 重6~12 kg,平 均(9.09±0.18)kg,运动发育迟缓程度:轻度6 例、中度21 例、重度3 例。观察组中,男15 例,女15 例;年龄0.5~2.9岁,平均(1.7±0.5)岁;体重6.5~13.5 kg,平均(10.03±0.74)kg;运动发育迟缓程度:轻度7 例、中度20 例、重度3 例。两组患儿的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①有黄疸、缺血缺氧性脑病、脑损伤等高危因素; ②Peabody 运动发育量表—2 中的大运动发育商<85 分[3];③四肢肌张力减退或增高;④具有一定的认知能力,能配合治疗师指导。排除标准:①合并其他疾病的患儿,如癫痫、智力低下、严重听力障碍、颅内占位性病变及其他急慢性传染病者;②患儿或家属依从性差者。所有患儿及其家属均知情同意,本研究已经医院医学伦理委员会审核批准。
1.2 方法
对照组给予常规综合早期干预训练。观察组在对照组的基础上给予悬吊疗法。两组治疗时间均为3 个月。
1.2.1 对照组 采用常规综合早期干预训练。①听觉功能训练:经常与患儿说话,为患儿唱歌,为患儿放音乐声、母亲父亲的声音、羊水声及心跳录音等,刺激患儿的听觉中枢;②视觉功能训练:给患儿具有鲜亮色彩的东西,并做移动给患儿看,与患儿玩指认物品的游戏,或让患儿看父母的脸,同时用语言描述,加深患儿对所看物品的印象;③触觉功能训练;被动屈曲肢体、抚摸和按摩以及变换婴儿的姿势等,鼻饲的病儿可练习非营养吸吮动作;④前庭运动功能训练:给以摇晃、振荡(如水囊床)。以上干预措施排列不同的组合。由于存在个体差异,干预计划因人而异。近年来发展的新生儿水疗法,设备包括一个放有温水的舒适的盆,早产儿浸浴在里面,盆上放一个悬空的辐射加热器。水疗与触觉刺激有关,如抚摸或姿势改变等。
1.2.2 观察组 在对照组的基础上给予悬吊疗法。开始治疗前首先采用闭链式运动和开链式运动检测患儿的 “弱链接”,肌肉的功能以及感觉运动功能可以在开链运动和闭链运动模式中体现。所以通过进行开链和闭链运动的测试可以确定薄弱环节的存在。根据检测结果为患儿制定个体化治疗方案。悬吊疗法主要治疗内容如下[6-8]。①稳定性训练:首先患儿取仰卧位,将患儿双脚后跟悬勾于吊索上,轻轻抬起患儿骨盆,保持骨盆抬起状态并保持10 s。其次患儿取侧卧位,勾住将患儿侧卧的膝关节部位,轻轻抬起患儿骨盆至 头部、躯干和下肢连成一条直线,并保持10 s,换对侧位以同样的方法进行训练。最后患儿取俯卧位,使患儿肘撑地面,将患儿膝盖吊于悬吊带后轻轻向上抬起患儿躯干,并保持10 s。②感觉运动训练:用悬吊带固定住患儿腰部,固定程度根据患儿自身情况调整,指导患儿双手抓住悬吊带两侧,同时双腿做离心运动和向心运动,完成上述动作有困难的患儿,由治疗师辅助完成,进行被动训练。③肢体运动训练:患儿取仰卧位,使患儿四肢自然放置,在患儿踝关节处置于悬吊带,使患儿髋关节稍微弯曲,膝关节充分拉伸。此时轻柔的小幅摆动患儿的下肢,摆动20 s 后,将悬吊带向上置于患儿膝关节处,指导患儿自主完成伸膝、抬臀、仰头的一系列动作,使患儿的头和躯干,下肢在一条直线上,并保持20 s。每日训练1 次,每次训练30 min。
1.3 观察指标及评价标准
分别于研究开始前及疗程结束后进行相关的评估,评估治疗师不知晓患儿分组及治疗情况,评估时要求家长不在现场,采用粗大运动功能量表(gross motor function measure scale,GMFM-88) 和Peabody 运动发育量表(Peabody developmental motor scale,PDMS-2)对患儿进行评估。
1.3.1 GMFM-88 分为A、B、C、D、E 五个区域,区域A为卧位& 翻身评分,区域B 为坐位评分,区域C 为爬行& 跪位评分,区域D 为站立评分,区域E 为行走跑步跳跃评分,GMFM-88 是目前脑性瘫痪粗大运动功能评估最常用的量表[9]。量表总分100 分,分数越高表明患者运动功能越好。
1.3.2 PDMS-2 包括了两个相对独立的部分,粗大运动发育商(gross motor quotient,GMQ)和精细运动发育商(fine motor quotient,FMQ),可以分别对儿童的粗大运动与精细运动发育水平进行评估[10-11]。量表总分100 分,分数越高表明患者运动功能越好。
1.4 统计学方法
采用SPSS 13.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P<
0.0 5 为差异有统计学意义。
2 结果
2.1 两组患儿GMFM-88 评分的比较
治疗前,两组的GMFM-88 区域A~E 评分比较,差异无统计学意义(P>0.05);治疗后,两组GMFM-88区域A~E 评分高于本组治疗前,差异有统计学意义(P<0.05);治疗后,观察组GMFM-88 区域A~E 评分高于同期对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患儿GMFM-88 评分结果的比较(分,±s)
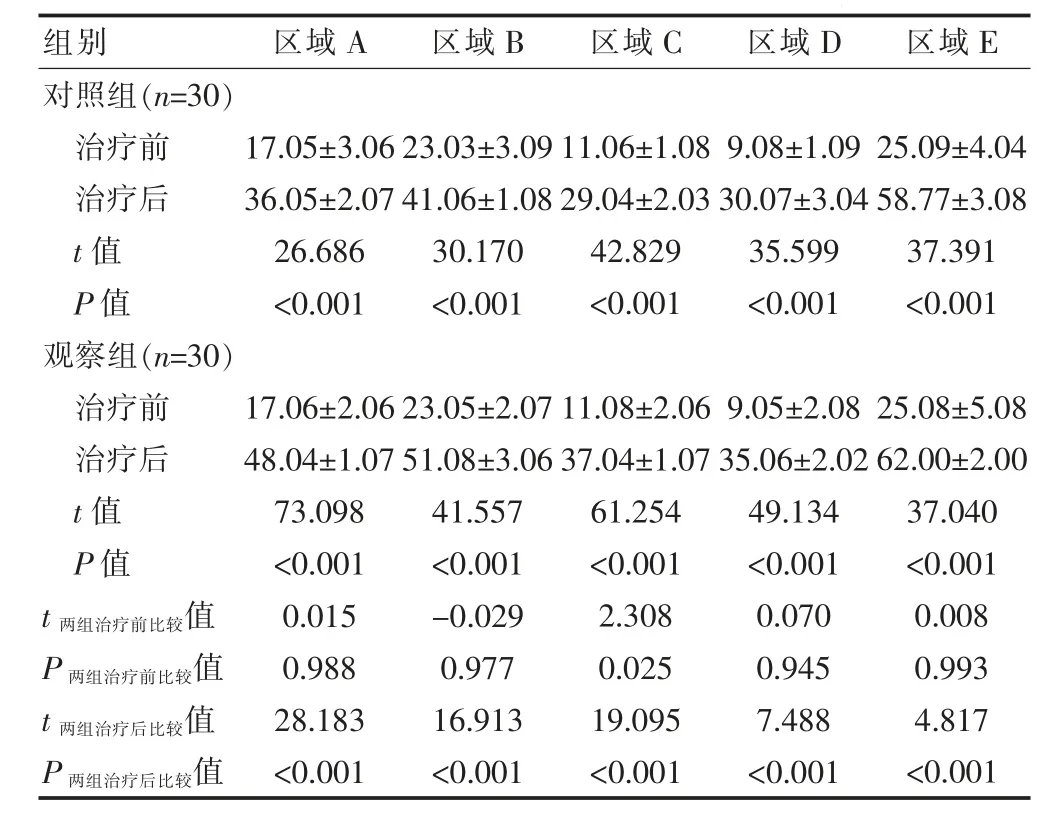
表1 两组患儿GMFM-88 评分结果的比较(分,±s)
组别 区域A 区域B 区域C 区域D 区域E对照组(n=30)治疗前治疗后t 值P 值观察组(n=30)治疗前治疗后t 值P 值17.05±3.06 36.05±2.07 26.686<0.001 23.03±3.09 41.06±1.08 30.170<0.001 11.06±1.08 29.04±2.03 42.829<0.001 9.08±1.09 30.07±3.04 35.599<0.001 25.09±4.04 58.77±3.08 37.391<0.001 t 两组治疗前比较值P 两组治疗前比较值t 两组治疗后比较值P 两组治疗后比较值17.06±2.06 48.04±1.07 73.098<0.001 0.015 0.988 28.183<0.001 23.05±2.07 51.08±3.06 41.557<0.001-0.029 0.977 16.913<0.001 11.08±2.06 37.04±1.07 61.254<0.001 2.308 0.025 19.095<0.001 9.05±2.08 35.06±2.02 49.134<0.001 0.070 0.945 7.488<0.001 25.08±5.08 62.00±2.00 37.040<0.001 0.008 0.993 4.817<0.001
2.2 两组患儿PDMS-2 评分的比较
治疗前,两组PDMS-2 各项目评分比较,差异无统计学意义(P>0.05);治疗后,两组PDMS-2 各项目评分高于本组治疗前,差异有统计学意义(P<0.05);治疗后,观察组PDMS-2 各项目评分高于同期对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患儿PDMS-2 评分的比较(分,±s)
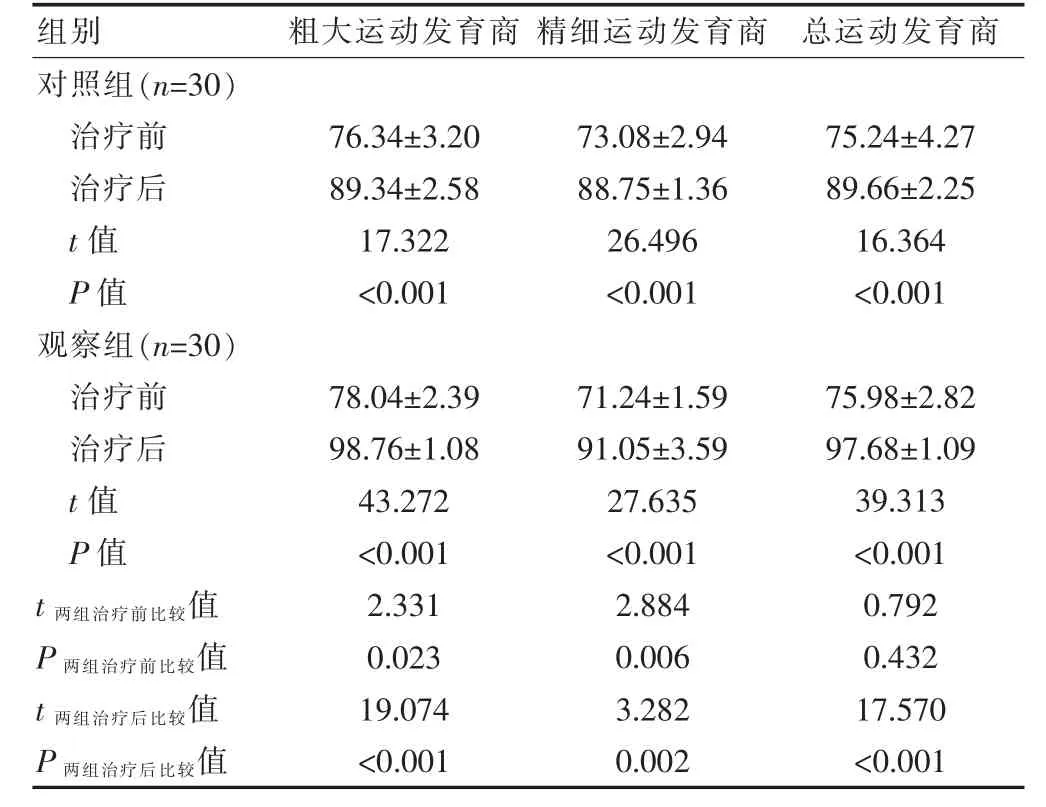
表2 两组患儿PDMS-2 评分的比较(分,±s)
组别 粗大运动发育商 精细运动发育商 总运动发育商对照组(n=30)治疗前治疗后t 值P 值观察组(n=30)治疗前治疗后t 值P 值76.34±3.20 89.34±2.58 17.322<0.001 73.08±2.94 88.75±1.36 26.496<0.001 75.24±4.27 89.66±2.25 16.364<0.001 t 两组治疗前比较值P 两组治疗前比较值t 两组治疗后比较值P 两组治疗后比较值78.04±2.39 98.76±1.08 43.272<0.001 2.331 0.023 19.074<0.001 71.24±1.59 91.05±3.59 27.635<0.001 2.884 0.006 3.282 0.002 75.98±2.82 97.68±1.09 39.313<0.001 0.792 0.432 17.570<0.001
3 讨论
运动发育迟缓是临床上婴幼儿较为常见的疾病,多数起病于婴幼儿期,如果不及时治疗,多数发展至神经系统异常后会对患儿自身、家人、社会带来更大的负担,因此早期科学的干预是促进运动发育迟缓患儿康复的关键。运动发育落后是发育迟缓患儿常见的外在表现,目前发病机制明确,主要是神经系统发育欠协调导致,临床上治疗仍以传统康复训练和理疗为主要治疗手段。本研究为了让运动发育迟缓患儿得到早期、科学、有效的康复,现在也正尝试用悬吊疗法应用于运动发育迟缓儿童早期干预中[12]。本研究预计通过此方法,更好地缩短运动发育迟缓儿童在医院内早期干预的时间,提高康复有效率,缩短入院治疗时间,节约医疗资源,减轻家庭经济负担,促进运动发育迟缓患儿的发育里程碑,减少残障的发生,节约医保及民政资金[13]。有研究[14]显示,悬吊训练技术能显著改善脑瘫患儿的核心稳定性,从而为运动功能改善提供有效基础,同时有研究[15]认为,悬吊训练对痉挛型脑瘫患儿平衡功能和粗大运动功能均具有显著的改善效果。本研究要综合前人研究基础上,在常规训练中加入悬吊疗法,以观察综合康复训练对运动发育迟缓患儿的早期干预疗效[16]。在人体运动系统中,关节稳定的主要来源是分布在关节周围的局部肌肉和核心肌肉,这些肌肉具有特殊的功能可以用来稳定关节,除此以外,这些肌肉还能保证肢体的高效运动。在肢体发生活动时,“前反馈” 机制便提前兴奋这些局部肌肉,为即将发生的肌体运动提供稳定的支撑和基础。悬吊疗法中稳定性训练可以拉伸锻炼这些肌肉,提高患儿的稳定性。感觉动功能是运动中一个重要的反馈调节机制。任何的肌肉、肌腱等的损伤,废用等都可以导致运动感觉的减退,从而使得运动的协调、稳定、效率等降低,最终损害运动功能[17-18]。在悬吊疗法的感觉运动训练辅助下,患儿可以在损伤和疾病的早期让肌肉在安全范围内进行运动,而在后期,通过悬吊疗法提供的不稳定支撑,可以很好的改善患儿受损的感觉运动功能。肢体运动是在所谓的周围肌作用下产生的。在瘫痪病人中,不仅会出现局部肌肉的薄弱,周围肌肉的功能降低也是非常明显的。在悬吊下,除了可以给肢体运动提供良好的支撑以代偿局部肌肉的功能外,还可让患肢能在免负甚至外力辅助下进行训练,可以减轻治疗师的工作强度,提高训练效果。本研究将悬吊疗法纳入运动发育迟缓患儿早期干预训练,并与常规训练进行前瞻性随机研究,采用GMFM-88)和PDMS-2 对患儿进行评估,结果显示,治疗前,两组的GMFM-88 区域A~E 评分比较,差异无统计学意义(P>0.05);治疗后,两组GMFM-88 区域A~E 评分高于本组治疗前,差异有统计学意义(P<0.05);治疗后,观察组GMFM-88 区域A~E 评分高于同期对照组,差异有统计学意义(P<0.05);治疗前,两组PDMS-2 各项目评分比较,差异无统计学意义(P>0.05);治疗后,两组PDMS-2 各项目评分高于本组治疗前,差异有统计学意义(P<0.05);治疗后,观察组PDMS-2 各项目评分高于同期对照组,差异有统计学意义(P<0.05)。提示悬吊疗法对改善患儿的运动和神经发育有一定作用。
综上所述,悬吊疗法能够改善患儿的运动和神经发育,同时增强患儿依从性,运动发育迟缓患儿通过综合干预治疗后可减少日后神经系统异常的发生率,改善运动姿势控制能力,提高核心肌群力量,促进患儿早期康复。

