动脉球囊扩张血管后内植支架治疗老年下肢闭塞性动脉硬化的效果
任运河 朱兆红 赵 宇
淮北市人民医院血管外科,安徽 淮北 235000
闭塞性动脉硬化是由于机体发生动脉粥样硬化,内膜增生变厚,造成动脉血管腔狭窄闭塞,引起机体组织缺氧缺血[1]。而下肢闭塞性动脉硬化是全身闭塞性动脉硬化的肢体表现,也是中老年常见疾病[2],主要临床表现为下肢麻木、存在冷感、疼痛、间歇跛行、足部易出现溃疡甚至坏死[3]。临床对于此类疾病的治疗多采用药物及介入等治疗,但药物治疗仅用于延缓疾病进展,防止局部组织损伤和脚趾感染,无法完全治愈疾病,而介入治疗可疏通闭塞的血管,使患者下肢血流恢复,临床症状缓解或治愈[4]。动脉球囊扩张是动脉介入治疗的重要步骤,球囊沿着导丝到达血管狭窄处,再给予球囊适量压力实行扩张,使得硬化斑块迁移后植入血管支架使血管保持通畅[5]。血管内植入支架是在球囊扩张后以实现支撑血管,减少或避免血管回缩达到血管再塑形,维持血液畅通[6]。然而目前国内外对下肢闭塞性动脉硬化患者的研究多针对药物治疗或护理等方面[7-8],动脉球囊扩张血管后内植支架对患者的治疗效果及影响方面的研究较少。因此,本研究对动脉球囊扩张血管后内植支架应用效果进行评价,为临床进一步提高疗效,促进患者下肢功能改善提供理论依据,现报道如下。
1 对象与方法
1.1 研究对象
纳入2016年1月至2020年1月淮北市人民医院收治的下肢闭塞性动脉硬化患者50例。纳入标准:(1)患者均符合闭塞性动脉硬化的相关诊断标准[9];(2)年龄60周岁及以上;(3)经影像学检查确定,患肢血管狭窄或闭塞程度达50%以上;(4)患者及其家属知情并签署知情同意书。排除标准:(1)合并严重感染性疾患;(2)伴有重要器官恶性病变或功能异常;(3)合并严重血液类疾病;(4)意识或精神异常;(5)患肢存在严重外伤。50例患者中,男性27例,女性23例。年龄60~82岁,平均(65.32±4.52)岁;病程1~10年,平均(6.62±1.72)年。按照随机数字表法将患者分为观察组和对照组,各25例。两组患者基线特征比较,差异有统计学意义(P>0.05,表1),具有可比性。本研究已获淮北市人民医院医学伦理委员会审核通过,所有患者签署知情同意书,同意将其信息存储在医院数据库中并用于研究。
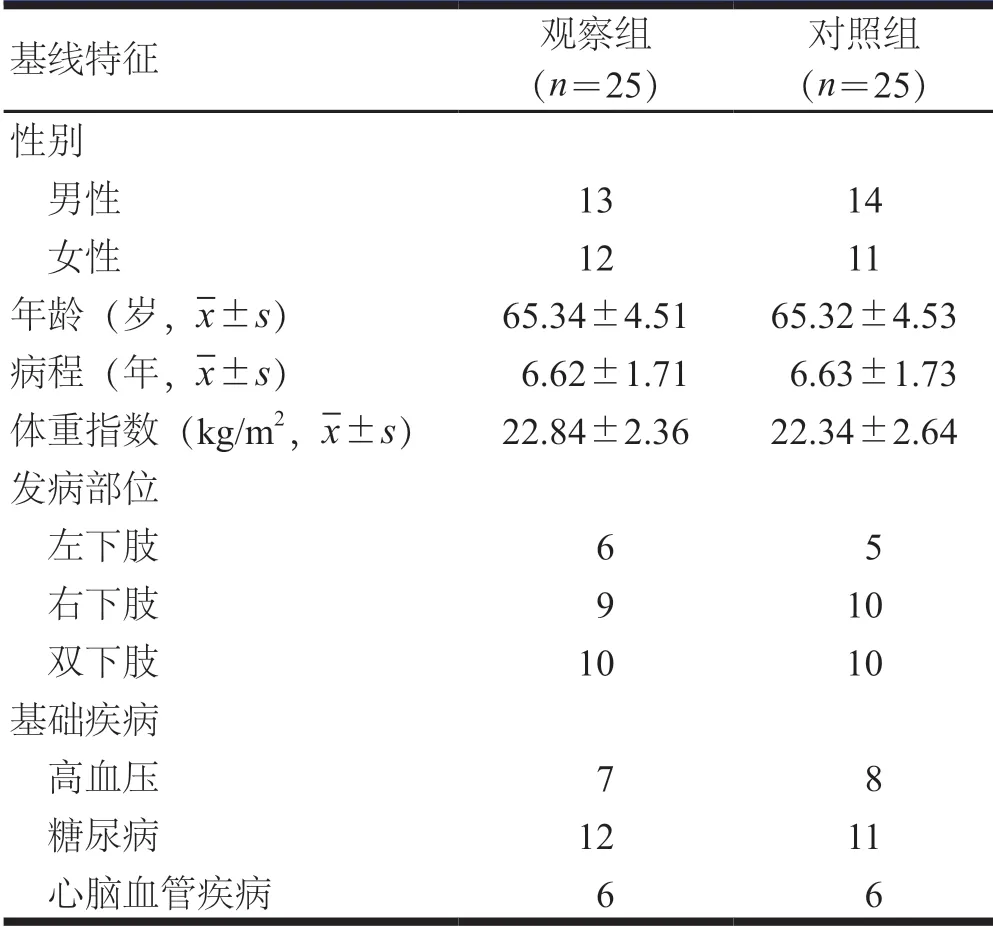
表1 两组患者基线特征
1.2 治疗方法
对照组患者采用动脉球囊扩张手术治疗。术前根据患者双下肢动脉血管影像学检查结果选择适宜的穿刺路径,确定好穿刺路径,一次性注入0.5 mg/kg肝素。采用数字减影血管成像技术对导丝进行引导,在导管导丝配合下,由近及远地将导丝穿过血管狭窄闭塞段,然后在导丝引导下置入2.5~7.0 mm或70~150 mm球囊,球囊放置准确后逐渐提高球囊压力,并将时间控制在2 min内。观察组患者采用动脉球囊扩张血管后内植支架治疗方式。动脉球囊扩张手术同对照组,在球囊扩张血管后再植入支架,对动脉血管狭窄、闭塞处进行支撑,促进血液流通。两组患者治疗后均注射低分子肝素或依诺肝素,口服硫酸氢氯吡格雷、阿司匹林肠溶片、阿托伐他汀钙片。
1.3 观察指标及判定标准
比较两组患者临床疗效,判定标准:(1)麻木、疼痛等临床症状消除,肢体血液循环改善,可正常步行≥1.5 km且无不适感,步速可达100~120 步/分钟为显效;(2)临床症状明显缓解,肢体血液循环有一定改善,可正常步行至少0.5 km且无不适感,步速可达100~120 步/分钟为有效;(3)临床症状无明显改善或加重为无效。临床有效率=(显效+有效)例数/总例数×100%。比较两组患者并发症(出血、血肿、动脉栓塞、动脉痉挛、动脉再灌注损伤、再狭窄或闭塞)发生情况。
检测并比较手术前后踝肱指数(ankle brachial index,ABI),患者仰卧,在其两侧踝部、上臂放置气袖(12 cm× 40 cm),采用听诊器辅助检测胫前、胫后、足背动脉和肱动脉的收缩压,ABI为胫前、胫后、足背动脉与肱动脉之比,正常值为≥0.9。
检测并比较糖脂代谢指标,手术前后采集患者空腹上臂静脉血进行血常规检测,将静脉血通过3000 r/min的速度离心10 min后取上清,利用糖化血红蛋白分析仪对患者空腹血糖(fasting blood glucose,FBG)、餐后2 h血糖(2 hours postprandial blood glucose,2 hPBG)、糖化血红蛋白(hemoglobin Alc,HbAlc)进行检测;利用全自动生化分析仪对血清甘油三酯(triglyceride,TG)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)进行检测。
检测并比较血流动力学指标,分别于手术前后取患者清晨空腹静脉血 4 ml,其中 3 ml 注入肝素抗凝管中充分摇匀后室温下备用,另外 1 ml 注入乙二胺四乙酸二钾后充分摇匀室温下备用。采用无创血流动力学检测仪检测血细胞比容、红细胞沉降率、全血高切黏度、血浆黏度水平,操作步骤按仪器说明书进行。
1.4 统计学方法
应用SPSS 22.0 统计软件对数据进行分析。计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。当P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
观察组患者临床有效率为96.0%(24/25),与对照组患者的92.0%(23/25)比较,差异无统计学意义(χ2=0.221,P=0.542)。(表2)

表2 两组患者临床疗效
2.2 血流动力学指标和ABI比较
手术前,两组患者血流动力学指标和ABI比较,差异无统计学意义(P>0.05)。手术后,两组患者血流动力学指标低于手术前,ABI高于手术前;观察组患者血细胞比容、红细胞沉降率、全血高切黏度和血浆黏度低于对照组患者,ABI高于对照组患者,差异有统计学意义(P<0.05)。(表3)
表3 手术前后两组患者血流动力学指标和ABI比较(±s)
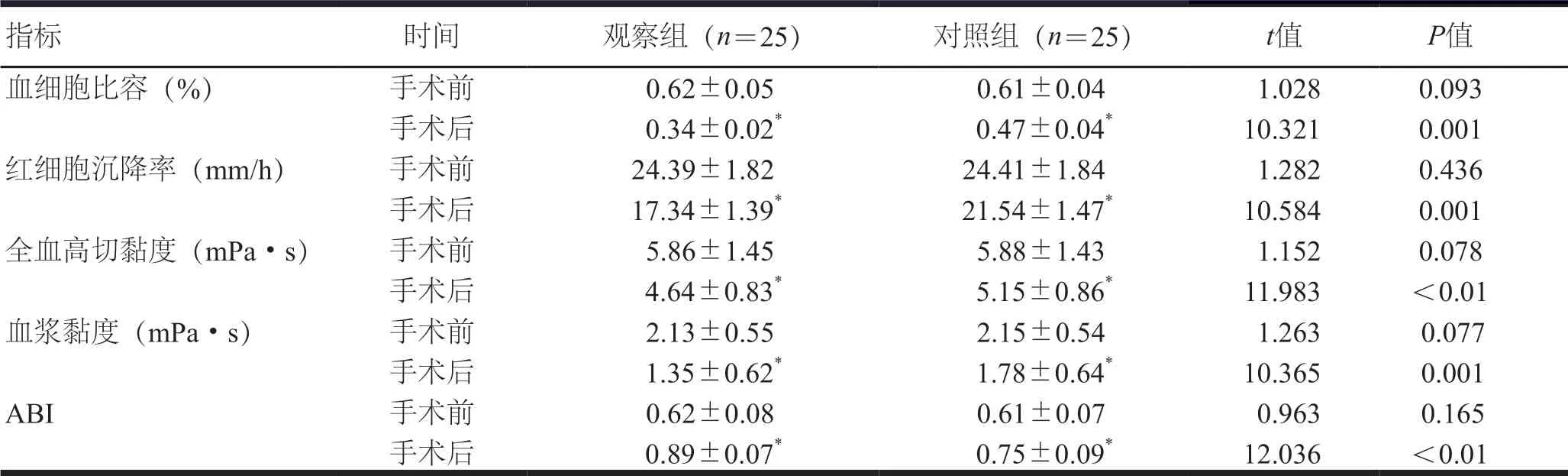
表3 手术前后两组患者血流动力学指标和ABI比较(±s)
注:与手术前比较,*P<0.05
指标 时间 观察组(n=25) 对照组(n=25) t值 P值血细胞比容(%) 手术前 0.62±0.05 0.61±0.04 1.028 0.093手术后 0.34±0.02* 0.47±0.04* 10.321 0.001红细胞沉降率(mm/h) 手术前 24.39±1.82 24.41±1.84 1.282 0.436手术后 17.34±1.39* 21.54±1.47* 10.584 0.001全血高切黏度(mPa·s) 手术前 5.86±1.45 5.88±1.43 1.152 0.078手术后 4.64±0.83* 5.15±0.86* 11.983 <0.01血浆黏度(mPa·s) 手术前 2.13±0.55 2.15±0.54 1.263 0.077手术后 1.35±0.62* 1.78±0.64* 10.365 0.001 ABI 手术前 0.62±0.08 0.61±0.07 0.963 0.165手术后 0.89±0.07* 0.75±0.09* 12.036 <0.01
2.3 糖脂代谢水平比较
手术前,两组患者糖脂代谢水平比较,差异无统计学意义(P>0.05);手术后,两组患者糖脂代谢水平低于手术前,且观察组患者FBG、2hPBG、HbAlc、TG、TC、LDL-C低于对照组患者,HDL-C高于对照组患者,差异有统计学意义(P<0.05)。(表4)
表4 手术前后两组患者糖脂代谢水平比较(±s)
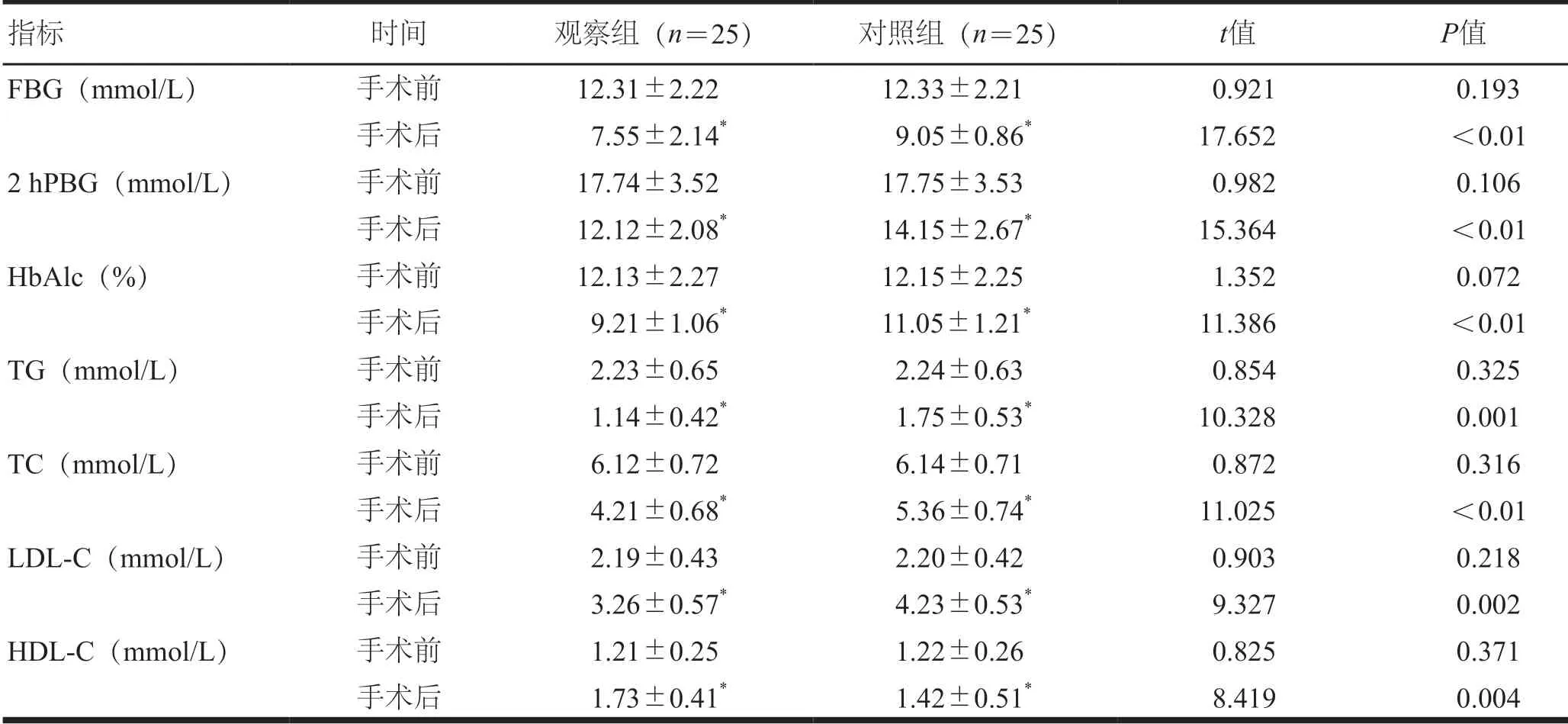
表4 手术前后两组患者糖脂代谢水平比较(±s)
注:与手术前比较,*P<0.05
指标 时间 观察组(n=25) 对照组(n=25) t值 P值FBG(mmol/L) 手术前 12.31±2.22 12.33±2.21 0.921 0.193手术后 7.55±2.14* 9.05±0.86* 17.652 <0.01 2 hPBG(mmol/L) 手术前 17.74±3.52 17.75±3.53 0.982 0.106手术后 12.12±2.08* 14.15±2.67* 15.364 <0.01 HbAlc(%) 手术前 12.13±2.27 12.15±2.25 1.352 0.072手术后 9.21±1.06* 11.05±1.21* 11.386 <0.01 TG(mmol/L) 手术前 2.23±0.65 2.24±0.63 0.854 0.325手术后 1.14±0.42* 1.75±0.53* 10.328 0.001 TC(mmol/L) 手术前 6.12±0.72 6.14±0.71 0.872 0.316手术后 4.21±0.68* 5.36±0.74* 11.025 <0.01 LDL-C(mmol/L) 手术前 2.19±0.43 2.20±0.42 0.903 0.218手术后 3.26±0.57* 4.23±0.53* 9.327 0.002 HDL-C(mmol/L) 手术前 1.21±0.25 1.22±0.26 0.825 0.371手术后 1.73±0.41* 1.42±0.51* 8.419 0.004
2.4 并发症发生率比较
观察组患者并发症发生率为8.0%(2/25),与对照组患者的12.0%(3/25)比较,差异无统计学意义(χ2=1.962,P=0.148)。(表5)

表5 两组患者并发症发生情况
3 讨论
下肢闭塞性动脉硬化是高发于老年人群的一类血管疾病[10],且发病率不断上升,极易引起肢体组织营养障碍,对患者生活质量造成严重影响[11]。临床对此病治疗常采用保守治疗、旁路手术及经皮腔血管成形术,其中保守治疗的疗效有限,仅用于控制病情进展,无法完全治愈[12],旁路手术则会给患者造成较大创伤,易引起感染[13]。而经皮腔血管成形术通过行动脉球囊扩张和血管内植支架可有效疏通血管,并且此手术为微创手术,对患者损伤较小,有助于减少感染风险[14]。另外,临床研究显示,高血压、高胆固醇可导致闭塞性动脉硬化的发生和发展,因此,闭塞性动脉硬化可能与糖脂代谢也存在一定关联[15]。探讨动脉球囊扩张血管后内植支架应用效果及患者糖指代谢水平变化,有助于提高临床治疗效果及防治疾病的发生发展。
王丽娜等[16]研究发现,下肢闭塞性动脉硬化患者采用经皮腔内支架成形术治疗效果较好,可有效改善足背动脉血流动力学及ABI,且观察组术后ABI较对照组升高。卢庆威等[17]研究发现,介入治疗可有效抑制老年下肢闭塞性动脉硬化患者的动脉硬化,改善血流动力学,并且下肢动脉球囊扩张或支架植入术组总有效率显著高于常规药物治疗组,治疗后下肢动脉球囊扩张或支架植入术组ABI、颈动脉-股动脉脉搏传导速度均显著优于对照组,血浆黏度、全血黏度、纤维蛋白原、红细胞电泳、血沉水平均显著低于常规药物治疗组。尹晶等[18]研究发现,血管支架介入治疗下肢闭塞性动脉硬化能够提高ABI指数,远期效果较佳,并发症少,观察组并发症发生率低于对照组。本研究发现,两组患者临床有效率和并发症发生率相比均无明显差异,两组患者手术后各血流动力学指标较手术前明显降低,ABI明显升高,且观察组患者优于对照组患者,表明动脉球囊扩张血管后内植支架可有效改善老年下肢闭塞性动脉硬化患者的血管硬化症状及血流动力学水平,效果显著,且安全性较高,不额外增加并发症,原因可能在于动脉球囊扩张可通过压力作用将血管内皮细胞表面的硬化斑块剥离下来,对平滑肌细胞、弹力、胶原纤维进行有效拉伸,充分伸展外膜,使得动脉管腔充分扩张,促进了血液畅通,血管内植支架可有效减少血小板聚集,降低或避免血栓的形成,有效预防血管回缩,从而也降低了术后再狭窄的风险,改善了患者血流动力学和动脉硬化程度。
李志超等[19]研究发现,球囊扩张可有效改善糖尿病下肢闭塞性动脉硬化临床症状,治疗后的血流情况显著优于治疗前,治疗后FBG、2 hPBG、HbAlc水平均优于治疗前。何锦来[20]研究发现,下肢闭塞性动脉硬化行管腔内介入联合阿托伐他汀治疗可有效降低患者血脂,并可有效提高患者的下肢动脉通畅率,研究组治疗后的血脂水平改善情况优于对照组。本研究结果显示,手术后两组患者FBG、2 hPBG、HbAlc、TG、TC、LDL-C水平较手术前明显降低,HDL-C明显升高,且观察组患者优于对照组,表明动脉球囊扩张血管后内植支架可有效改善老年下肢闭塞性动脉硬化患者的糖脂代谢水平,有助于降低患者血糖血脂水平,原因可能在于在脂蛋白酯酶作用下,含有TG的LDL可转变为小密度脂蛋白,并在肝酯酶作用下转变为中密度脂蛋白和HDL-C,最终转化为LDL-C,并且LDL水解产物在氧化后易穿过动脉血管管壁内皮,引起血管内皮功能损伤,使得LDL-C大量聚集,而血糖水平上升可促进LDL-C氧化和载脂蛋白B糖基化,从而导致闭塞性动脉硬化,而动脉球囊扩张血管后内植支架治疗可有效促进血液流通,改善组织缺血缺氧,使得游离脂肪酸减少,从而降低肝脏合成TG,减少LDL-C氧化,从而有助于改善患者糖脂代谢水平。
综上所述,动脉球囊扩张血管后内植支架治疗老年下肢闭塞性动脉硬化的效果显著,可有效改善患者临床症状和硬化闭塞情况,有助于促进血流动力学和糖脂代谢水平恢复正常。

