改良悬浮球呼气训练对儿童肺通气功能质量的影响
宋庆,宗梦云,聂婷婷,彭芳,曾雁,周婷,王海勤
肺通气功能检测是呼吸系统疾病常用的专科检查,通过受检者用力吸气、呼气检测呼出气流量,可间接反映气道有无阻塞、限制[1]。国内指南指出,肺功能检测的规范化和良好质控有助于疾病的诊疗,检测结果质量达到A级、B级、C级均为可靠,A级报告最优[2]。儿童因理解能力和呼吸动作配合能力存在明显差异,时常出现呼气爆发力不足、呼气过早结束等突出质控问题,导致检测难以一次顺利完成;短时间内多次进行肺功能检测存在过度通气、血压升高、心律失常、气胸的风险[3-4]。研究显示,呼吸功能训练可改善呼吸肌力量,提高患者肺通气功能和生活质量,促进肺康复[5-6]。悬浮球呼气训练因方法新颖、趣味性强深受儿童喜爱,但儿童呼吸肌力量与稳定性差,悬浮目标不明确,球体移位率高,有效的呼气训练常不能维持,球体频繁移位易导致儿童训练的积极性降低。同时,悬浮球呼气训练均为儿童自主操作,训练工具缺乏,悬浮距离、悬浮时长等客观参数的测量,导致呼气训练不能形成有效监管与成果反馈。因此,本研究根据肺功能检测操作规范,改良现有悬浮球呼气训练装置及训练方法,以期提高住院患儿肺功能检测质量控制水平,为制定科学的呼吸训练方案提供依据。
1 资料与方法
1.1一般资料 选取2020年5月至2021年4月在我院呼吸内科住院的肺功能检测患儿为研究对象。纳入标准:①符合儿童肺功能检测适应证[7],初次接受肺功能检测;②年龄3~16岁;③检测前停用支气管舒张剂、激素类药物、抗过敏类、抗白三烯类等药物达到5个半衰期以上。排除标准:①不能配合肺功能测试;②合并心功能不全、气胸、肺大泡,近1个月内有咯血、有呼吸道传染病。为避免研究对象沾染,将物理空间独立的二病区和一病区分为对照组(374例)和观察组(381例),均进行常态化疫情防控管理。本研究获得医院伦理委员会批准,患儿监护人均知情同意且自愿参与本研究。两组患儿一般资料比较,差异无统计学意义(均P>0.05),见表1。

表1 两组患儿一般资料比较
1.2干预方法
两组患儿入院后通过扫码关注“阳光呼吸天地”公众号,观看肺功能检测操作视频及电子绘本阅读,并在责任护士指导下模仿练习用力呼气动作,具体训练内容包括深吸气、吸满保持屏气、快速呼出、持续呼气、呼气末收腹排气。观察组在此基础上实施改良的悬浮球呼气训练干预,具体如下。
1.2.1改良呼气训练装置的设计 原呼气训练器由呼气杆、球托和悬浮球3部分组成,采用圆形荷木空管制作。本研究对原呼气训练器进行改良,在球托柄延长线上增加可拆卸刻度计,采用长度为0.5 cm的螺口设计将刻度计和球托连接;刻度计呈中空透明管状,零点设于球托平面上缘,计数随悬浮高度增高而增加;刻度计内部填充不同颜色、不同长度的纸质小棒,用于区分不同年龄儿童的呼气悬浮高度范围。悬浮球呼气训练装置示意图见图1。
1.2.2悬浮球呼气训练干预 由2名肺功能检测规范化培训考核结业的专科护士担任呼气技术指导,对一病区所有责任护士(10名)进行训练方法的统一培训,考核合格的责任护士在患儿可耐受的范围内进行悬浮球呼气训练干预。具体步骤:①患儿手持悬浮球呼气训练装置,取站立位,头保持正直,自然水平;②嘴唇含紧呼气杆的吹气孔端,以鼻吸口呼的方式,深吸气后用力呼气;③悬浮球升起后,调整呼气速度,尽量保持悬浮球稳定;④设置有效呼气训练标准:3~6岁儿童球体悬浮于基线2 cm以上;6~14岁儿童球体悬浮于基线5 cm以上、悬浮时长3 s以上;14岁以上儿童球体悬浮于基线8 cm以上、悬浮时长6 s以上;⑤每天呼气训练强度为5组,每组3次,由责任护士每日记录呼气训练质控记录单,出院当日汇总。在整个呼气训练过程中注重共情,表达肯定与鼓励。
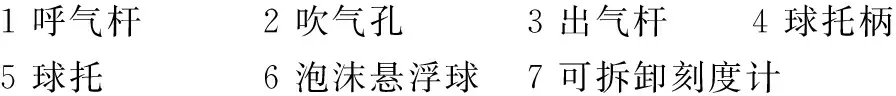
图1 改良呼气训练装置示意图
1.3评价指标
1.3.1肺通气功能检测质量 两组均由1名取得肺功能检测规范化培训合格证书(中国肺功能联盟颁发)的专业技术员(对分组不知情),在德国耶格公司的MasterScreen肺功能检测仪上进行常规用力通气肺功能检测,参考2016年《儿童肺功能系列指南(二)》[7]实施检测,重复测定3~8次,获得至少3次可接受的肺功能检测操作。由肺功能检测技术员根据重复性标准将肺功能测试质量评估分级[7]:A级,获得3次可接受的操作,且FEV1最佳值与次佳值间差异<0.15 L;B级,获得3次可接受测试,且FEV1的最佳值与次佳值差异<0.20 L;C级,获得至少2次可接受的测试,且FEV1的最佳值与次佳值差异<0.25 L。
1.3.2呼气训练质量 统计呼气训练质控记录单,评价住院期间观察组患儿悬浮球呼气训练的执行情况,具体评价指标包括:呼气训练天数、每日训练次数、每次悬浮距离、每次悬浮时长。平均每天呼气训练次数达到设定次数80%以上者判定为每天训练次数达标,训练时悬浮高度或时长达标的次数占训练次数80%以上者判定为悬浮距离或悬浮时长达标。
1.4统计学方法 数据采用EpiData3.02软件建库并双份录入,采用SAS8.0软件行χ2检验、Wilcoxon秩和检验。检验水准α=0.05。
2 结果
2.1两组患儿入院时和出院时肺通气功能检测结果 出院时对照组呼气次数1 886次,观察组呼气次数1 638次;两组患儿入院时和出院时肺通气功能检测质量比较,见表2。
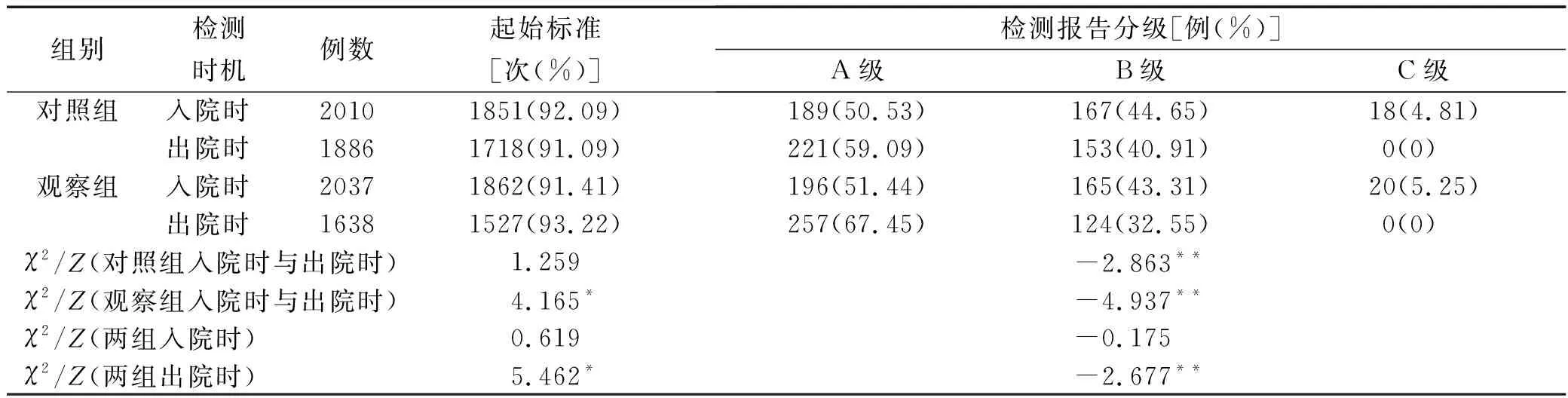
表2 两组患儿入院时和出院时肺通气功能检测质量比较
2.2观察组患儿悬浮球呼气训练情况 观察组患儿坚持每天训练288例,占75.59%;每天训练次数达标228例,占79.20%;悬浮距离达标249例,占86.46%;悬浮时长达标160例,占41.99%。呼气训练中,23例(6.04%)训练后发生轻度咳嗽症状,4例(1.05%)出现心慌、头昏等过度通气症状,2例(0.52%)出现声嘶、咽痛等症状;有并发症状患儿第2天的呼气训练均未受影响。
3 讨论
3.1呼气质量不高是影响肺功能检测质量的主要原因 肺通气功能检测的质量评估依赖于以流量为纵轴、容积为横轴的流量-容积环形呼吸曲线,单次可接受的合格流量-容积曲线应包含陡直的呼气上升支、明显呼气峰值流量、平滑的呼气下降支、尽可能长的呼气至残气容量时间、明显的呼气末平台、饱满光滑的呼净后用力吸气曲线[7-8]。本研究结果显示,首次肺功能检测对照组和观察组患儿标准的流量-容积曲线占比为48.11%和48.45%,呼气时长和呼气平台达标比例偏低(60%左右)是影响肺功能检测质量控制的主要环节,这与王群等[9]对862例受试患儿肺功能检测的总体质控符合率(44.20%)和主要影响环节(明显呼气峰值流量达标率44.20%)一致,提示肺功能检测时未能持续用力呼气、未能呼尽肺内气体是影响肺功能检测质量的主要原因。
3.2改良的悬浮球呼气训练可显著改善肺功能检测质量 呼吸功能训练可增加呼吸肌力量,在促进肺内气体排出、增加肺通气及肺换气中发挥重要作用[10-13]。本研究改良的悬浮球呼气训练装置增加了可拆卸刻度计,弥补了原装置无法量化评估的缺陷;螺口固定方式使刻度计拆卸、收纳方便,与球托柄连接更牢固;不同颜色的小棒内芯使悬浮距离可视化,儿童呼气训练目标明确,球体移位概率较原装置降低;不同颜色的小棒内芯长度均可调整,训练成果较原装置显示更直接、反馈更及时,充分提高了儿童的训练积极性;呼气训练视频可上传远程医疗及随访平台,弥补了原装置院外训练过程与质量监管的不足。基于肺通气功能检测操作设计的悬浮球呼气训练方法更贴合肺功能检测实际:呼气训练前经鼻腔吸饱气体,有助于肺功能检测平滑吸气曲线的出现;训练时患儿对着尾部小孔快速呼气,使泡沫球迅速达到规定高度,有助于肺功能检测中呼气尖峰的迅速出现;泡沫球悬浮在基线以上规定高度,需要患儿口唇闭紧、鼻腔关闭,使口腔作为气体流出的唯一通道,保证气体匀速流出,此动作可促进肺功能检测咬嘴的正确含置和平滑呼气曲线的出现;泡沫球悬浮时长是结合正常儿童肺功能参数[14-15]制定的,充分训练了胸廓、膈肌、腹肌的力量及控制水平,有助于保障肺功能检测的呼气时长及呼气平台的出现[16]。本研究结果显示,对照组和观察组患儿经过住院期间呼气指导后,肺功能检测质量均有不同程度提高,观察组检测报告分级显著优于对照组(P<0.01),提示改良的悬浮球呼气训练能显著改善肺功能检测质量。
3.3悬浮球呼气训练可提高患儿依从性 悬浮球呼气训练是一种趣味性很强的训练方法,悬浮距离与呼气伊始的快速用力呼气有关,悬浮时长与呼气速度和稳定性相关。本研究结果显示,观察组75.59%患儿每天坚持训练,79.00%患儿每天训练次数达标,悬浮距离达标者占86.35%,悬浮时长达标者占41.99%,提示住院患儿悬浮球呼气训练执行行为较好,完成质量较高。人体用力呼气时,呼气肌参与收缩,使胸廓缩小;肋间内肌收缩使肋骨和胸骨下移,肋骨同时内旋,使胸腔前后、左右缩小,产生呼气;腹壁肌收缩,压迫腹腔器官,推动膈上移,并牵拉下部肋骨向下向内移位,使胸腔容积缩小,协助产生呼气[17]。研究证实,跑步、游泳、仰卧起坐等强度稍大的阻力和有氧运动有助于提高胸廓、膈肌、腹肌的收缩力量及控制水平[18-19]。因此在悬浮球呼气训练前,根据患儿运动风险评估结果[20],进行不少于10 min中等强度的准备活动,充分调动胸廓、膈肌、腹肌的收缩力量及控制水平,提高呼气气流的稳定性,并长期强化呼气训练行为[21],悬浮时长达标比例可能会进一步提高。
4 小结
悬浮球呼气训练是一种简便、有效、趣味性强的呼吸功能训练方式,改良的悬浮球呼气训练装置可有效改善肺功能检测质量,可行性及安全性较好,但呼气训练稳定性仍需提高,并根据不同病种及儿童年龄细化呼气训练方案。针对需长期随访肺功能的呼吸系统疾病患儿(如支气管哮喘),建议使用远程医疗技术追踪和医-家结合的慢病管理平台,维持患儿呼气训练效果。本研究仅以1所三级甲等儿童医院呼吸内科住院患儿作为研究对象,样本覆盖面小,代表性受限,仍需继续开展大样本、多中心的肺功能检测质量研究。

