两种入路治疗老年肱骨近端骨折的疗效比较
谢 锋,张明勇,向 熙,司群超
肱骨近端骨折是指肱骨外科颈以远1~2 cm至肱骨头关节面之间的骨折[1],患者多为老年骨质疏松患者[2]。以往临床上多采用经三角肌胸大肌入路暴露骨折端,但这种方法对机体损伤较大,易引起肱骨头坏死[3]。而改良肩关节外侧入路可以减少软组织损伤,保护骨折愈合需要的生物学环境[4]。另外,随着微创接骨板固定术的应用,对骨折周围血供的保护极大减少了并发症的发生[5]。2017年1月~2018年3月,我科采用改良肩关节外侧入路和传统三角肌胸大肌入路内固定治疗70例老年肱骨近端骨折患者,本研究比较两种入路的疗效,报道如下。
1 材料与方法
1.1 病例资料纳入标准:① 年龄≥60岁;② 术前CT和X线检查确诊为肱骨近端骨折;③ 闭合骨折;④ 受伤至手术时间≤1周。排除标准:① 不能耐受手术;② 合并肩关节脱位;③ 合并多发性骨折。本组70例,男34例,女36例,年龄60~83(66.35±12.01)岁。采用随机数字表法将患者分为观察组(采用改良肩关节外侧入路)和对照组(采用传统三角肌胸大肌入路),各35例。① 观察组:男19例,女16例,年龄62~68(65.24±8.47)岁;骨折Neer分型:二部分7例,三部分19例,四部分9例;受伤至手术时间1~6(4.01±1.52)d。② 对照组:男15例,女20例,年龄60~83(66.24±10.81)岁;骨折Neer分型:二部分6例,三部分18例,四部分11例;受伤至手术时间1~5(3.87±1.21)d。两组术前一般资料比较差异无统计学意义(P>0.05)。
1.2 手术方法全身麻醉或臂丛神经阻滞麻醉。患者平卧位。① 对照组:将患肩垫高,自喙突起沿三角肌内侧缘做纵向切口,在胸大肌和三角肌间隙偏外侧分离一束三角肌包裹头静脉牵向内侧,剩余三角肌牵向外侧,充分暴露骨折端及关节囊。采用间接复位法对骨折进行复位,C臂机透视下确认复位情况,用克氏针临时固定。依据骨折情况选择合适接骨板,在骨折端用锁定螺钉进行固定。确认螺钉未进入关节腔后,彻底清洗止血,缝合切口。② 观察组:在肩关节外侧肩峰下做横向切口,充分暴露三角肌筋膜。沿三角肌方向分离肌纤维,往两侧牵引分开的三角肌,暴露大结节和骨折端。将肱二头肌长头腱作为复位标志(Neer三部分和四部分骨折,将结节间沟作为复位标志),用牵引推压等手法进行初步复位,复位过程中注意保护腋神经。复位满意后克氏针临时固定,经三角肌下插入接骨板,接骨板的高度应低于大结节。用1枚皮质骨螺钉将接骨板固定于肱骨,用解剖钢板协助复位,再用1枚松质骨螺钉将接骨板固定于肱骨头。确认复位满意后,用锁定螺钉固定,证实骨折对位对线良好后彻底清洗止血,缝合切口。
1.3 术后处理术后三角巾固定患肢1个月。术后第2天开始进行肩关节被动运动,肘、腕和指间关节进行主动运动。术后2周起进行肩关节主动运动。术后3个月开始力量训练。
1.4 观察指标及疗效评价记录手术情况、并发症情况及关节活动度。采用VAS评分评价疼痛程度,采用ASES评分和Constant-Murley评分评价肩关节功能。

2 结果
患者均获得6个月随访。
2.1 两组手术情况比较见表1。术中出血量、手术时间、切口长度和骨折愈合时间观察组均少(短)于对照组(P<0.05)。
2.2 两组并发症比较观察组发生感染1例,骨质疏松2例,并发症发生率8.6%;对照组发生感染1例,复位不良1例,骨质疏松2例,内固定松动2例,肩关节僵硬1例,并发症发生率20.0%;术后并发症发生率两组比较差异无统计学意义(P>0.05)。
2.3 两组疗效比较见表2。术后1、3、6个月,两组VAS评分比较差异均无统计学意义(P>0.05),ASES评分和Constant-Murley评分观察组均高于对照组(P<0.05)。末次随访时,两组肩关节前屈比较差异无统计学意义(P>0.05);肩关节外展、后伸以及前臂旋前和旋后观察组均明显高于对照组,差异均有统计学意义(P<0.05)。
2.4 两组典型病例见图1、2。
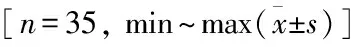
表1 两组手术情况比较

图1 患者,男,65岁,左肱骨近端骨折(Neer三部分骨折),采用改良肩关节外侧入路治疗 A.术前X线片,显示左肱骨骨折;B.术前体表定位,采用改良肩关节外侧入路;C.术中钢板近端螺钉孔置入克氏钉进行临时固定;D.术中标记远端切口,采用钢板、螺钉稳定固定;E.术后1个月X线片,显示骨痂形成,骨折线较为模糊;F.术后3个月X线片,显示骨折愈合;G.术后6个月X线片,显示骨折愈合 图2 患者,男,79岁,右肱骨近端粉碎性骨折(Neer三部分骨折),采用传统三角肌胸大肌入路治疗 A.术前X线片,显示右肱骨骨折;B.术中经三角肌胸大肌入路,采用间接复位法复位骨折;C.术后1个月X线片,显示骨折线清晰;D.术后3个月X线片,显示骨折线仍可见;E.术后6个月X线片,显示骨折线稍模糊

表2 两组术后疼痛和肩关节功能恢复情况比较
3 讨论
老年肱骨近端骨折的治疗方法目前仍未达成共识,传统三角肌胸大肌入路可以很好地暴露孟肱关节,但是对局部软组织损伤较大,且需要广泛剥离三角肌前缘,增加了肱骨头缺血坏死风险[6]。另外由于传统三角肌胸大肌入路术后肩关节疼痛,老年患者难以进行早期功能训练,因此肩关节活动恢复延迟[7]。而肩关节外侧入路可以增加关节稳定性,减少软组织损伤,保护了骨折愈合需要的生物学环境,有利于恢复肩关节功能[8]。改良肩关节外侧入路的要点是通过间接复位技术获得满意复位,重点是恢复内侧肱骨矩支撑,防止骨折内翻[9]。
改良肩关节外侧入路优点:① 通过将常规加压接骨板和内固定器结合,并将螺钉锁扣于接骨板上使螺钉不易松动。② 极大降低了手术对局部血供的影响,利于骨折愈合,减少肱骨头坏死的发生,特别适用于骨质疏松和肱骨近端Neer三及四部分骨折[10-11]。③ 把近端皮肤切口改为横向,极大降低了手术野向远端延伸时造成的腋神经损伤风险。有学者[3]提出,肩关节外侧入路时,从肩峰向下沿着三角肌肌纤维方向劈开三角肌,只要分离长度<5 cm就不会损伤腋神经,术后患者肩关节恢复较好。本研究结果显示,术中出血量、手术时间、切口长度和骨折愈合时间观察组均少(短)于对照组。术后1、3、6个月时ASES评分和Constant-Murley评分观察组均高于对照组。
综上所述,改良肩关节外侧入路治疗老年肱骨近端骨折较传统三角肌胸大肌入路具有术中出血少、手术时间短等优点,可更好地促进肩关节功能的恢复。本研究的局限性:① 未严格执行盲法,可能会影响研究结果;② 未进行长期随访,其远期并发症需要进一步观察;③ 样本量相对较小,因此并未进行不同骨折Neer分型等的分层分析。

