肥厚型梗阻性心肌病患者非持续性室性心动过速的危险因素分析
聂长荣 朱昌盛 肖明虎 蒙延海 杨秋蓝 王水云
100037 北京,中国医学科学院 北京协和医学院 国家心血管病中心 阜外医院成人外科中心(聂长荣、朱昌盛、王水云),超声科(肖明虎),重症监护室(蒙延海、杨秋蓝)
肥厚型心肌病(hypertrophic cardiomyopathy,HCM)是一种常见的单基因遗传病,也是年轻人群发生心原性猝死的重要原因,在普通人群中的发病率约为0.2%~0.5%[1]。约70%的HCM患者首次诊断或未来进展为肥厚型梗阻性心肌病(hypertrophic obstructive cardiomyopathy,HOCM)[2]。非持续性室性心动过速(nonsustained ventricular tachycardia,nsVT)是HCM患者心原性猝死的主要风险因素之一,也是评估是否植入埋藏式心律转复除颤器的主要指标[3]。当前指南推荐HCM患者每12~18个月进行动态心电图监测,但由于每次监测时间短,nsVT存在被低估的风险。因此,本研究旨在探究HOCM患者nsVT的危险因素,为临床监测nsVT及预防心原性猝死提供依据。
1 对象和方法
1.1 研究对象
回顾性分析485例于2015年1月至2017年12月在阜外医院成人外科中心七病区诊断为HOCM且接受改良扩大Morrow术治疗的患者病例资料,其中411例在外科手术前完善了24 h动态心电图纳入本研究,男性239例(58.2%),平均年龄(45.8±14.3)岁。所有患者知情同意,本研究通过了阜外医院伦理委员会审查(伦理批件号:2019-1213)。
1.2 诊断标准和相关定义
HOCM诊断标准[4-5]:(1)左心室显著肥厚,舒张末期左心室最大室壁厚度≥15 mm或舒张末期左心室室壁厚度≥13 mm伴有HCM家族史;(2)静息或激发状态下,左心室流出道压差≥50 mmHg,经药物治疗控制不佳;(3)排除其他系统性疾病引起的左心室肥厚;(4)左心室中部梗阻定义为左心室中部压差≥30 mmHg,且中部压差由收缩期肥厚室间隔与左心室游离壁相接触引起[6-7]。
nsVT诊断标准:3个或3个以上连续室性期前收缩,持续时间<30 s且心率≥100次/min根据患者是否合并nsVT分为nsVT组和非nsVT组。
1.3 收集资料和观察指标
收集患者临床资料:基本病例资料、12导联心电图、24 h动态心电图、超声心动图、纽约心脏病协会(NYHA)心功能分级、冠状动脉造影结果(347例)等。超声心动图检查采用超声诊断仪(E9 ultrasound system,GE Healthcare,Horten,Norway),根据美国超声心动图学会指南进行采集,探头频率为1.0~1.5 MHz。在左心室舒张末期M型超声测量左心房前后径;左心室壁最大厚度取左心室舒张末期任何部位测得的室壁厚度最大值;左心室流出道或左心室中部压差以简化伯努利方程进行计算。冠状动脉造影显示单支或多支冠状动脉主要分支狭窄程度>50%者,诊断为冠状动脉粥样硬化性心脏病。
1.4 统计学方法
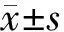
2 结果
2.1 nsVT检出情况
411例HOCM患者经24 h动态心电图检出nsVT 53例(12.9%),阵次2(1,2.5)阵(范围:1~97阵),最长阵次持续时间为5(4,8)个(范围:3~35个)室性期前收缩,最快心室率平均为(131.4±22.1)次/min。本组患者24 h动态心电图监测过程中未见持续性室性心动过速。
2.2 nsVT组与非nsVT组临床资料比较
nsVT组与非nsVT组临床资料比较见表1。nsVT组患者的糖尿病患病率显著高于非nsVT组(9.4%比2.2%,χ2=7.812,P<0.01),而两组在高血压、高脂血症、吸烟史、既往手术史、HCM家族史或心原性猝死家族史、肺动脉高压、心房颤动和NYHA心功能分级上比较差异均无统计学意义(均为P>0.05)。超声心动图数据提示,nsVT患者的室间隔厚度、左心室后壁厚度、左心室壁最大厚度显著高于非nsVT患者;与非nsVT患者相比,nsVT患者的左心室中部梗阻的发生率显著增高(22.6%比10.6%,χ2=6.249,P=0.01);两组在左心室流出道压差、左心房前后径、左心室舒张末期内径、左心室射血分数、SAM征(收缩期二尖瓣前叶前向运动)及二尖瓣反流上比较差异均无统计学意义(均为P>0.05)。
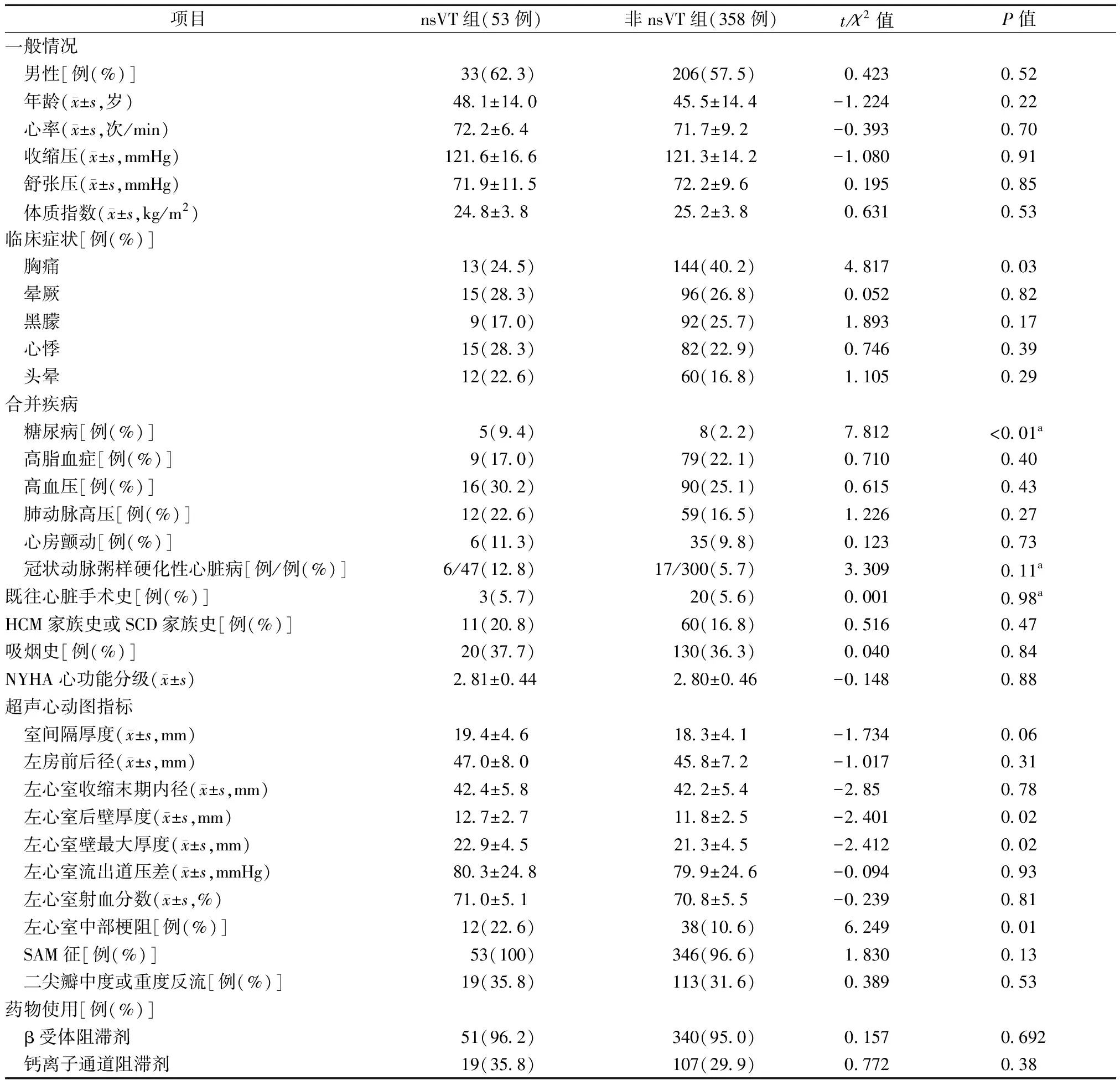
表1 HOCM合并nsVT组与非nsVT组患者的临床资料比较
2.3 HOCM患者nsVT的危险因素分析
HOCM患者nsVT危险因素分析见表2。将单因素分析中P<0.10的变量(糖尿病史、左心室中部梗阻、室间隔厚度、左心室后壁厚度、左心室壁最大厚度)以及既往研究证实与nsVT相关的变量(HCM家族史或SCD家族史)纳入多因素logistic回归模型,分析表明糖尿病、左心室中部梗阻和左心室壁最大厚度是HOCM患者nsVT的独立危险因素。
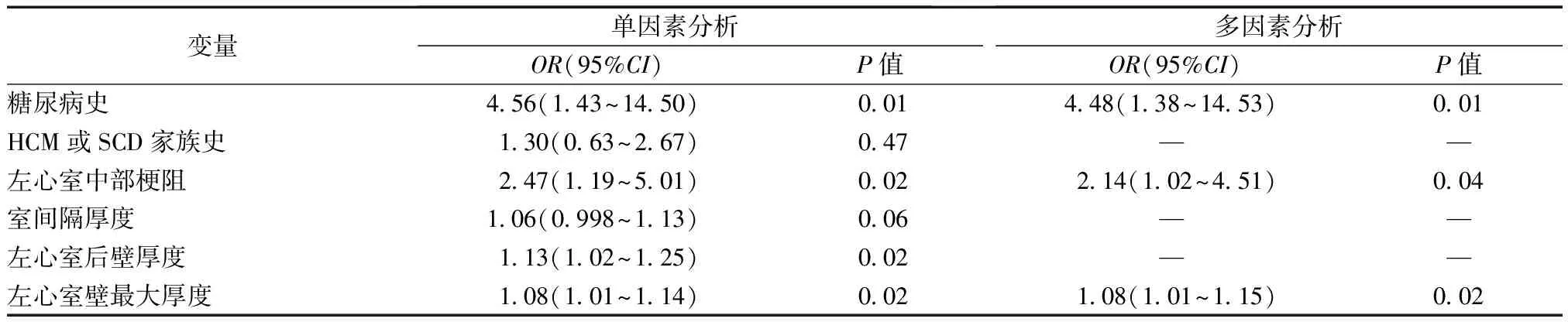
表2 HOCM患者nsVT的危险因素分析
3 讨论
nsVT是HOCM患者诱发心原性猝死的主要风险之一,Monserrat等[8]研究表明,在<30岁HCM人群中,nsVT患者心原性猝死风险是非nsVT患者的4.35倍,在>30岁的HCM人群中,nsVT患者心原性猝死风险是非nsVT患者的2.16倍,总体nsVT患者的心原性猝死风险是非nsVT患者的2.8倍。Spitito等[9]研究发现,在低危(NYHA心功能分级Ⅰ~Ⅱ级)HCM人群中,nsVT患者发生心原性猝死的风险是非nsVT患者的2.4倍。Wang等[10]研究也发现,nsVT与埋藏式心律转复除颤器治疗的室性心动过速独立相关。临床上动态心电图监测时间短,nsVT的检出率容易被低估。因此,评估HCM患者nsVT风险因素至关重要。
本研究表明,在校正其他因素后,左心室壁最大厚度是HOCM患者nsVT的一个独立危险因素,这一结论与既往研究结果一致。Weissler-Snir等[11]对73例HCM患者进行了研究,显示左心室壁最大厚度与nsVT的发生率呈正相关(r=0.28,P=0.016)。左心室壁厚度越大越容易出现心肌缺血,从而促进心肌纤维化的形成,触发nsVT。Levine等[12]分析了103例HCM患者的磁共振成像资料,发现左心室壁厚度越大心肌钆延迟后增强容积越大。与此同时研究也表明,与心肌无钆延迟后增强的患者相比,心肌钆延迟后增强容积>10%的患者nsVT发生率增加10倍,且心肌钆延迟后增强容积越大越可能发生nsVT。
此外,左心室中部梗阻也是HOCM患者nsVT的一个独立危险因素。由于在HCM人群中左心室中部梗阻的患病率低,因此相关研究较少。本研究中有50例患者合并左心室中部梗阻,约为12.2%,与以往研究报道的左心室中部梗阻发生率在8%~12.9%之间一致[6-7],高于Yan等[13]报道的在中国HCM患者中左心室中部梗阻发生率约3%。一方面原因可能是,Yan等纳入的是1994—2011年的病例,该时间段正处于我国HCM诊治的高速进展阶段,可能对左心室中部梗阻的认识还相对不足,导致左心室中部梗阻被低估;其次,样本纳入的选择偏倚也是一个重要原因,本研究未纳入肥厚型非梗阻性心肌病患者。既往的病例报告和小样本病例研究结果提示,左心室中部梗阻与室性心动过速甚至心原性猝死有关[14]。Yan[13]和Cai等[15]在60例左心室中部梗阻患者的观察性研究中发现,19例(31.7%)患者动态心电图提示nsVT,显著高于心尖肥厚型心肌病患者nsVT的发生率(2%)。以上研究的结果与本研究结论一致。目前,左心室中部梗阻增加nsVT发生率的具体机制尚不完全清楚,可能与其增加心尖部后负荷,导致心尖区氧需求增加及心肌收缩增强挤压冠状动脉微血管引起心肌血供减少有关[16]。此外,左心室中部梗阻是心尖室壁瘤形成的重要因素,而心尖室壁瘤是nsVT的重要预测因子[17]。
与此同时,在本研究中nsVT组患者糖尿病的患病率显著高于非nsVT组。并且,多因素分析表明糖尿病是HOCM患者发生nsVT的独立风险因素。Wang等[18]在分析2型糖尿病对HOCM手术患者中期预后的影响中也发现,合并糖尿病的HOCM患者在术前及术后nsVT的发生率显著高于未合并糖尿病的HOCM患者。糖尿病是冠状动脉及心脏微血管功能障碍的主要风险因素,常导致心肌灌注不足,诱发心肌缺血[19-20]。长期心肌缺血是心肌纤维化的重要原因,而心肌纤维化是nsVT的重要预测因子。HCM患者由于心肌细胞肥大、心肌细胞排列紊乱,心肌灌注较健康人群降低。HCM患者合并糖尿病更容易导致心肌缺血的发生。
本研究也有一定的局限性。首先,本研究是探究nsVT危险因素的回顾性研究,存在其固有的偏倚。回顾性地病例资料采集,对于病例资料中未记录既往用药史的患者,只能以术前用药作为患者用药史的替代,进行用药史分析;其次,由于样本量有限及随访资料获取困难,未能直接阐明nsVT及其风险因素与HOCM患者心原性猝死的关系;此外,本研究仅纳入术前最近一次24 h动态心电图进行nsVT的发生率分析,存在其被低估的风险,需要长时间、多频次的动态心电图监测结果对nsVT的风险进行验证。
综上所述,糖尿病、左心室中部梗阻及左心室壁最大厚度是HOCM患者发生nsVT的独立危险因素。因此,对于合并糖尿病、左心室中部梗阻、左心室壁显著肥厚的HOCM患者应提高关注,在积极治疗原发病的同时也应积极进行动态心电图监测。
利益冲突:无
——兼与亚当·斯密《道德情操论》比较