术前认知功能损害与老年患者术后不良预后关系
高炟鹏,李丽萍,张利东,周志强,嵇 晴
0 引 言
老年病患者是认知损伤的高发人群。在65岁以上的人群中,轻度认知损害的患病率可达3% ~ 22%[1-3]。临床上老年患者越发增多,且面临复杂的外科手术治疗。传统的心、肺、肝、肾功能等术前评估对老年患者手术风险及术后转归均具有一定预测意义[3-4];但有关脑功能术前评估的意义尚未受到重视。目前认知功能评估在临床上已逐步开始应用[5-6];然而术前认知功能损害是否影响老年患者术后病死率及并发症尚未明确。本研究旨在通过观察老年手术患者术前存在的认知功能损害与术后不良结局的关系,明确老年患者的术前认知功能异常对围术期风险及术后转归的预测作用。
1 资料与方法
1.1 一般资料回顾性分析2015年5月-2016年5月181例在东部战区总医院行择期手术的老年患者。入选标准:①年龄≥65岁;②ASA分级Ⅰ~Ⅲ级。排除标准:①肿瘤及急诊手术患者;②脑部外伤史;③长期服用苯二氮卓类药物;④既往有精神或神经疾病病史;⑤自我表达受限;⑥视力、听力受损严重者;⑦临床资料不完整及回访失败者等。术后1年采用生活质量量表(SF-36)随访。所有患者在手术前1d使用简易智能量表(Mini-mental State Examination,MMSE)评估认知功能。根据认知功能评分,将患者分为术前认知功能损害组和术前认知功能正常对照组。所有量表的评估均由同一医师完成。
1.2麻醉方法患者入室后开放静脉通道,行有创动脉测压,连续监测BP、HR、SpO2。行蛛网膜下腔阻滞的患者于L2-3或者L3-4穿刺,予0.5%布比卡因8~15 mg。术中维持血压、心率波动不超过基础值的±20%,术中HR<50,给予阿托品处理,SBP<90 mmHg或MBP<55 mmHg(1 mmHg=0.133 kPa),给予麻黄碱或去氧肾上腺素处理。全身麻醉患者静脉注射咪达唑仑0.05 mg/kg、丙泊酚1.5~2 mg/kg、舒芬太尼3 μg/kg、罗库库铵0.6 mg/kg诱导。气管插管后控制呼吸,调节潮气量6~8 mL/kg,呼吸频率10~12 次/min,吸呼比1∶2,吸入氧浓度60%,氧流量1 L/min,控制呼气末二气化碳分压40~50 mmHg。麻醉维持:术中泵注丙泊酚4~10 mg/(kg·h)及瑞芬太尼0.05~0.20 μg/(kg·min),每0.5小时注射顺式阿曲库铵3~5 mg,维持麻醉深度BIS值40~60。术中维持血压、心率波动不超过基础值的±20%,术中HR<50,给予阿托品处理,SBP<90 mmHg或MBP<55 mmHg,给予麻黄碱或去氧肾上腺素处理。缝皮时停用丙泊酚、瑞芬太尼,术毕患者送往PACU苏醒。
1.3观察指标回顾性分析术前患者年龄、性别、ASA分级,是否伴有慢性阻塞性肺疾病、慢性肾病、脑卒中、高血压、冠心病、糖尿病等基础疾病;术中麻醉方法、手术时间、麻醉时间及失血量;术后心肌梗死、肺炎、肾损伤、脑梗死、下肢深静脉血栓与住院时间等并发症发生情况。术后1年采用SF-36随访患者生活质量;电话随访5年死亡率。
2 结 果
本研究共纳入200例患者。认知功能正常组(正常组)170例,其中剔除不合格病例12例,实际纳入158例;认知功能损害组(损害组)30例,其中剔除不合格病例7例,实际纳入23例。
2.1患者术前一般资料比较结果两组患者年龄、体重、教育年龄、MMSE评分、住院时间及合并症糖尿病、脑卒中发生率差异有统计学意义(P<0.05)。性别、ASA分级、手术种类、麻醉类型、手术时间、失血量及合并高血压、冠心病、慢性阻塞性肺疾病、慢性肾疾病等差异无统计学意义(P>0.05),见表1。
2.2患者术后并发症比较结果损害组患者术后肺炎发病率明显高于正常组,差异有统计学意义(P<0.05);其他包括心肌梗死、肾损伤、脑梗死等并发症发病率差异均无统计学意义(P>0.05)。见表2。

表 1 两组老年手术患者术前一般资料比较Table 1 Comparison of preoperative general data between the two groups

表 2 两组老年手术患者术后并发症比较[n(%)]Table 2 Comparison of postoperative complications between the two groups n(%)
2.3术后5年患者死亡率比较结果损害组患者术后5年的死亡率明显高于正常组,差异有统计学意义(P<0.05),见图1。
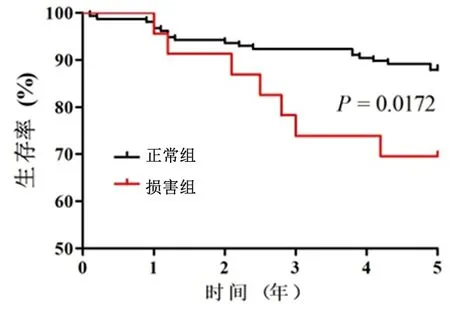
图 1 术后5年生存曲线图Figure 1 5-year survival curve after operation
2.4术后1年生活质量比较结果损害组患者术后1年生活质量明显低于正常组,差异有统计学意义(P<0.05),见图2。
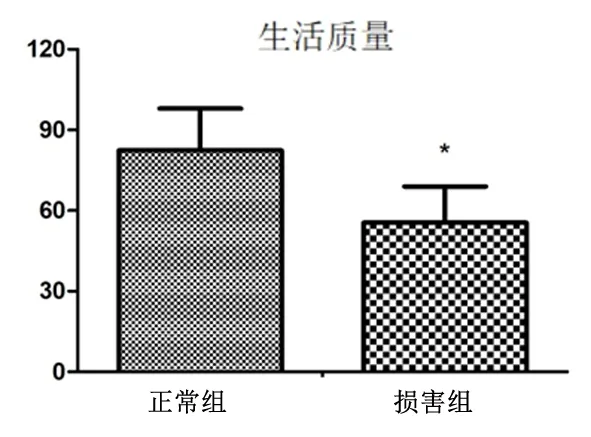
与术前认知功能正常组比较,*P<0.05图 2 两组老年手术患者术后1年生活质量比较Figure 2 Comparison of quality of life between the two groups one year after operation
2.5多元回归分析结果将181例病例分成死亡组及非死亡组,经多因素分析显示老年患者术前低MMSE评分(OR=0.875,95%CI:0.795~0.963,P=0.006)、高龄(OR=1.134,95%CI:1.048~1.227,P=0.002)是老年患者术后5年病死率的独立危险因素。
3 讨 论
中国目前老年人数超过2.5亿,据报道超过50%的老年人会接受手术治疗[7]。随着越来越多存在合并症的老年人接受复杂的外科手术治疗,术前风险评估变得越来越重要。对于病情复杂的老年患者,术前评估可以帮助临床团队判断患者在手术治疗过程中的风险及得益情况,甚至影响老年患者治疗方案的制定。以往的术前评估策略主要是针对患者心肺功能的评估,然而关于脑功能与术后结局的关系尚不清楚。脑功能普遍筛查的临床路径尚未建立,但可能有助于早期诊断和治疗。在老年患者手术中,术后认知功能损害及术后谵妄会延长住院时间,降低术后生活质量,增加术后并发症及死亡率[8-12]。而术前认知功能损害对老年患者术后结局影响的研究较少。本研究通过对术前认知功能损害与老年患者术后不良结局之间关系的研究,表明术前认知功能损害患者在接受了重大手术治疗后并发症(肺炎)发生率及5年死亡率增加,而生活质量显著降低。
认知障碍是一种与老年人独特相关的临床疾病。术前认知障碍未成为老年患者常规的术前评估主要由于2个原因:首先,轻度认知障碍,在日常互动中并不明显,临床医师缺乏了解术前认知功能受损与老年患者术后预后的关系;另外,围术期医生缺乏对术前认知功能受损的评估能力。对于不熟悉认知评估的临床医师,评估认知能力存在一定困难。《老年患者术前评估中国专家建议》中推荐应用MMSE确定患者是否存在认知功能障碍[13],临床上MMSE量表使用简单,使认知功能纳入常规术前评估成为可能。老年患者的术前认知损害被认为是术后认知功能障碍的高危因素[5-6,8]。术前认知功能状态与多种因素有关。结果显示术前存在认知功能损害的老年患者中,糖尿病及脑卒中的发病率更高,可能反映老年患者持续高血糖的神经毒性作用与大血管病变作用,这些作用使大脑慢性缺血且损害神经元并导致随后的脑功能丧失和认知功能损伤[14]。并且,糖尿病可损害脑部微血管,从而增加患者缺血性脑卒中的发生,进而导致患者脑功能受损加剧。术前有认知功能损害的患者术后肺炎发生率更高,可能是由于认知损害组患者术后年龄更大,体弱,免疫力下降,呼吸康复训练差等因素导致[15-17]。此外,术后认知功能损害可表现为注意力、记忆能力下降以及执行功能或语言损害。这些认知改变一般都是暂时性的,大多在术后数周至数月内就能得到缓解或消失,但也会影响患者的术后恢复及生活质量。经过长期回访发现,这些生活质量下降的老年手术患者更容易发生营养不良、睡眠状况差、抑郁等。老年患者术后生活质量的下降可能又进一步导致认知损害的进展[18]。本研究多因素回归分析显示:术前低MMSE评分、高龄均是术后5年死亡率增加的独立危险因素。
本文存在局限之处:①由于发病率的原因,筛选出的术前认知功能受损患者病例相对较少,与未患病例数差距大;②本研究为广泛了解术前认知功能受损对老年手术患者的影响,未统一麻醉方式。虽然以往文献显示麻醉方式对术后认知功能障碍并未产生显著影响[19];但对远期死亡率的影响未知。
总之,老年患者术前存在的认知功能损害会增加术后并发症(肺炎)以及远期死亡率,并且降低术后生活质量。进一步明确术前认知功能受损对接受重大择期手术的老年患者术后预后的影响,有利于早期干预,从而降低术后死亡率及并发症发生率。因此,术前脑功能评估对老年患者手术风险及术后转归具有重要的意义。