股骨颈骨折患者体重指数与骨密度及血液指标的相关性分析*
贾伞伞 张 颖 文曹丽 谢 艳 林继红 李海婷
1 福建中医药大学,福建省福州市 350122; 2 河南省洛阳正骨医院 河南省骨科医院
股骨颈骨折是老年人常见的髋部骨折之一,有数据表明在收治的1 385例老年髋部骨折患者中股骨颈骨折占比57.0%[1]。随着人口老龄化的加剧,股骨颈骨折的发生率呈逐年增高趋势,已成为老年人健康的重大问题之一。骨密度(Bone mineral density,BMD)降低是发生股骨颈骨折的主要危险因素,有研究表明84%的股骨颈骨折患者存在不同程度的骨质疏松[2]。老年人骨质疏松,骨骼脆性增加,轻微创伤即可发生骨折。不同体重指数(Body mass index,BMI)的老年人髋部骨密度降低程度不同[3]。本研究通过分析股骨颈骨折患者BMI与BMD及血液指标的相关性,探讨不同BMI的股骨颈骨折患者BMD及血液指标的变化,以期为临床预防及治疗股骨颈骨折提供数据依据。
1 资料与方法
1.1 资料收集 选取河南省洛阳正骨医院2018年1月-2020年6月诊断为股骨颈骨折患者241例。患者信息包括住院号、姓名、性别、年龄、身高、体重、患侧、骨密度(股骨颈、大粗隆、Ward三角区)、T值、血液指标(血生化、血常规、凝血五项)。
1.2 选择标准 纳入标准:诊断为新鲜(受伤<3周)股骨颈骨折的患者;入院24h内接受血常规、血生化、凝血指标及骨密度检查且资料完整的患者;年龄≥60岁;知情同意该研究者。排除标准:合并严重血液病者,既往史中血液检查异常者;病理性骨折者。股骨颈骨折的诊断依据:根据国际疾病分类(International Classification of Disesses,ICD)第10次修订本ICD-10,入院主诊断符合编码S72.0的股骨颈骨折。
1.3 研究方法
1.3.1 BMD测量方法:采用美国 Hologic 公司生产的双能X线骨密度仪对健侧髋部进行检测,型号为 Discovery A,机器精度≤1.0%。扫描时,患者取仰卧位,人体中线与扫描床垫上中线平行并重叠,双足固定于公司提供的专用固定装置上,轻度内旋15°~25°,激光标志线定位于股骨中部,自耻骨联合下3~5cm处开始扫描,扫描范围:股骨颈、大转子、转子间、全髋及Ward三角区,所测各部位BMD值(g/cm2)=骨矿含量(g)/测量区域面积(cm2)。身高(m)测定:不穿鞋子,精确到0.1cm;体重(kg)测定:穿着病号服,精确到0.5kg;身高体重秤型号:RGZ-120。BMI=体重(kg)/身高2(m2)。
1.3.2 分组方法:根据世界卫生组织(WHO)推荐的中国成年人肥胖诊断标准BMI指数的不同分为四组: 消瘦组:BMI<18.5、正常组:18.5≤BMI<24、超重组:24≤BMI<28、肥胖组:BMI≥28。
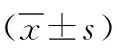
2 结果
2.1 一般资料及骨密度比较 其余三组与消瘦组对比,年龄、股骨颈、大粗隆、Ward三角区骨密度及T值差异有统计学意义(P<0.05),但三组间两两对比差异无统计学意义(P>0.05),四组患者体重对比差异有统计学意义(P<0.05)。见表1。

表1 不同BMI指数患者一般资料及骨密度对比
2.2 患者血常规各项指标对比 其余三组与消瘦组对比,红细胞、血红蛋白、血细胞比容、红细胞分布宽度-SD差异具有统计学意义(P<0.05),正常组、肥胖组、超重组组间两两对比差异无统计学意义(P>0.05)。与消瘦组对比,正常组和超重组的白细胞、红细胞平均体积、红细胞分布宽度-CV差异具有统计学意义(P<0.05)。 见表2。
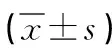
表2 不同BMI指数患者血常规对比
2.3 血生化各项指标对比 其余三组与肥胖组对比,丙氨酸氨基转移酶、白蛋白、球蛋白差异具有统计学意义(P<0.05)。正常组和超重组低密度脂蛋白胆固醇、α羟丁酸脱氢酶与肥胖组对比差异具有统计学意义(P<0.05)。见表3。
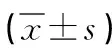
表3 不同BMI指数患者血生化指标对比
2.4 凝血各项指标对比 其余三组与肥胖组对比,血浆凝血酶原时间测定差异具有统计学意义(P<0.05)。见表4。
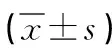
表4 不同BMI指数患者凝血五项对比
2.5 BMI指数与各项指标的相关性分析 BMI与年龄(r=-0.151,P=0.019)呈负相关,与体重(r=0.834,P=0.000)、股骨颈(r=0.155,P=0.016)、Ward三角区骨密度(r=0.202,P=0.002)、T值(r=0.228,P=0.000)呈正相关;与红细胞(r=0.234,P=0.000)、血红蛋白(r=0.215,P=0.000)、血细胞比容(r=0.239,P=0.000)呈正相关。见表5。

表5 BMI与各项指标的相关性分析
3 讨论
体重反映机体的营养情况,不良的营养状况影响骨骼重建功能[4]。本研究表明与消瘦组对比,其余三组年龄、体重、股骨颈、大粗隆、Ward三角区骨密度、T值差异具有统计学意义(P<0.05);BMI与年龄呈负相关,与体重、股骨颈、Ward三角区骨密度、T值呈正相关,与相关研究结果一致。说明年龄大且消瘦人群骨密度较低,更易发生股骨颈骨折。但是相关研究表明骨密度低和肥胖患者的组合是髋部骨折的危险因素,与其他女性相比,肥胖女性骨质流失更快[5]。脂肪通过产生炎性细胞因子和胰岛素抵抗,在骨质疏松症的发展中发挥有害作用。相反,多余的脂肪增加了骨骼的机械负荷,并与骨密度呈正相关[6]。因此,脂肪和骨骼之间的确切关系仍然是未知的。体重指数与髋部骨折的关系仍然存在争议,笔者不提倡盲目的通过增加体重来改善骨量,弥补骨密度的不足。
术前贫血会增加术后死亡率及并发症的发生率,减慢生活质量的恢复速度,影响康复结局,是影响患者预后的独立危险因素[7]。本研究表明与消瘦组对比,其余三组红细胞、血红蛋白、血细胞比容、红细胞分布宽度-CV、红细胞分布宽度-SD差异具有统计学意义(P<0.05),三组间对比差异无统计学意义(P>0.05)。BMI与红细胞、血红蛋白、血细胞比容呈正相关。说明股骨颈骨折BMI<18.5的患者有贫血的风险。有研究表明,贫血与老年骨质疏松存在相关性,红细胞及血红蛋白过低会增加髋部骨折的风险,是骨密度降低的危险因素[8]。与肥胖组对比,其余三组血浆凝血酶原时间测定、丙氨酸氨基转移酶、天门冬氨酸氨基转移酶差异具有统计学意义(P<0.05),三组间对比差异无统计学意义(P>0.05)。说明BMI>28的患者易发生术中出血及肝功受损的可能,提示临床对此类患者应注重术中止血、术后补血及保肝治疗。相关研究表明,相比较消瘦和正常患者而言,肥胖患者术后失血量更大,究其原因可能除了与血浆凝血酶原时间延长有关,还可能与肥胖患者术野暴露困难、手术时间延长、并发症相对较多有关[8-9]。护理人员应密切监测消瘦和肥胖老年股骨颈骨折患者的血红蛋白及血细胞比容的动态变化,及时补充循环血量纠正贫血,关注老年股骨颈骨折患者术前、术后营养状况,增加摄入,以尽快恢身体机能。
综上所述,随着年龄的增长骨密度达到峰值后会呈降低趋势。消瘦且年龄较大的老年人易发生骨折,但因研究人群及样本量的差异,体重与骨骼健康的关系仍然存在争议,今后仍需大样本多中心的研究来为临床提供依据。此外消瘦患者术前易出现贫血症状,肥胖患者应注意术中止血及术后补血、保肝治疗以减少患者术后并发症,提高患者生活质量。

