基于循证理念的早期营养支持在脑外伤术后患者中的应用
余月娟,崔微微,王晓俊,万 鹏
(东台市人民医院 江苏东台224200)
大部分脑外伤因外界作用力造成,临床表现为头晕、头痛、意识障碍,严重者昏迷、脑疝,危及患者生命安全。目前,手术是临床治疗脑外伤的重要手段,通过手术探查,修复受损的骨骼和组织,从而改善病情。但颅脑外伤为临床危重症,术后患者康复时间较长,机体代谢消耗及手术创伤易导致患者营养不良,影响治疗顺利进行和手术治疗效果,导致相应并发症发生[1]。因此,对脑外伤患者给予积极手术治疗的同时,采取科学、有效的营养干预措施,对促进疾病康复具有至关重要的作用。本研究探讨对脑外伤术后患者实施基于循证理念的早期营养支持的临床效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年2月1日~2021年2月28日我院行手术治疗的脑外伤患者92例。纳入标准:确诊颅脑外伤;符合脑外伤手术相关指征;评估生存期限>3周;格拉斯哥昏迷(GCS)评分>12分;蒙特利尔认知评估量表(MoCA)<26分。排除标准:合并其他重要器官损伤;合并循环系统、呼吸系统及血液系统严重功能障碍;合并严重糖尿病,对代谢造成严重影响;合并机体恶性肿瘤;病情加重,术后预期效果差;严重听力或视力障碍。将患者按就诊时间分为对照组和观察组各46例。对照组男16例、女30例;年龄45~65(48.25±2.34)岁;发病原因:坠落伤14例,交通伤32例。观察组男22例、女24例,年龄45~65(49.37±3.26)岁;发病原因:坠落伤13例,交通伤33例。两组性别、年龄、发病原因等一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会审批。
1.2 方法
1.2.1 对照组 实施常规营养干预。术后密切监测患者生命体征变化,评估病情状态,给予基础护理措施。遵医嘱进行相应饮食指导,并调制营养液,完善静脉通路护理,根据患者病情恢复状态进行疾病相关知识健康教育[2-3]。
1.2.2 观察组 实施基于循证理念的早期营养支持。①提出循证问题。根据患者病情特点提出3个循证问题,分别为术后实施早期营养的可行性,患者选取哪种营养方式最适合,实施营养干预的具体时间。②查找循证依据。a.查阅国内外脑外伤近3年文献,结果显示此类患者均存在不同程度的贲门括约肌松弛,而镇静剂的应用会损伤胃动力,加之机体应激反应,易诱发胃肠道功能紊乱,降低机体对营养物质的吸收能力[4]。b.对脑外伤术后患者进行早期肠外营养干预能够促使肝脏合成蛋白质,提高血清氨基酸水平,促使脑组织中合成递质,可有效促进脑部神经功能快速恢复,但长期肠外营养易引发机体代谢紊乱,造成微量元素缺乏[5];肠内营养可有效维持机体负氮平衡,促进内脏合成蛋白质和代谢,提高机体免疫能力的同时防止胃肠道菌群紊乱,减少感染发生;肠内营养若在早期实施,胃肠对营养液的耐受程度较低,恶心、呕吐的发生率较高,且单独进行肠内营养,机体会存在不同程度的能量不足问题,临床应引起重视。c.脑外伤机体器官和组织代谢分为3个时期:低潮期、高潮期及合成期。其中低潮期为受伤后2 d内,机体无法利用和吸收营养物质,代谢能力较弱,所以需在此时期后实施营养干预。高潮期为受伤后2~14 d,机体分解能量物质较亢奋,患者会出现快速体重下降,若在此时期进行营养供应,可促进机体对营养物质的吸收,快速改善营养不良状态,促进患者术后快速康复[6]。合成期为受伤后10~14 d,临床试验结果显示早期实施肠外营养是安全的措施,能够改善患者脑水肿。③文献评估:对循证文献的科学性、可行性、可靠性进行评估,根据脑外伤实际病情状况、临床护理经验及掌握的专业护理知识,确定文献的相关作用[7]。④实施循证营养干预方案。脑外伤术后2 d内实施肠外营养,输注途径为静脉滴注,营养物质包括碳水化合物、脂肪乳剂、氨基酸、维生素、电解质、微量元素等。肠外营养2 d后患者病情状态和生命体征处于稳定水平,监测胃潴留量150 ml以下可进行肠内营养。选择整蛋白质型营养流食,包括佳营营养流食和佳纤营养流食,利用营养泵持续泵入,肠内营养首日输入500 ml,保持温度38~42 ℃。观察患者耐受程度,若无不良反应,增加营养液至1500~2000 ml,输注速度40~60 ml/h;若患者可耐受即调整输注速度80 ml/h。进行肠内营养3~5 d后,将输注速度调整至100~125 ml/h。输注肠内营养后逐渐减少肠外营养的摄入,直至停用。
1.3 观察指标 ①比较两组血清炎性因子水平[(人白介素6(IL-6)、肿瘤坏死因子-α(TNF-α)]及胃肠功能恢复情况(首次排气时间、首次排便时间)。②比较两组营养、免疫指标。营养指标包括血清总蛋白、血清球蛋白、血红蛋白。免疫指标包括辅助T细胞(CD4+)、CD4+/细胞毒性T细胞(CD8+)、免疫球蛋白A(IgA)、免疫球蛋白G(IgG)。③比较两组并发症发生情况,包括肺部感染、栓塞、腹痛、腹胀、恶心、呕吐。

2 结果
2.1 两组血清炎性因子水平及胃肠功能恢复情况比较 见表1。
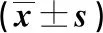
表1 两组血清炎性因子水平及胃肠功能恢复情况比较
2.2 两组营养指标、免疫指标比较 见表2。

表2 两组营养指标、免疫指标比较
2.3 两组并发症发生情况比较 见表3。

表3 两组并发症发生情况比较[例(%)]
3 讨论
脑外伤的致残率和病死率均较高。颅脑外伤患者在确诊病情后,机体符合手术相应指征,需实施手术治疗,可改善损伤状态,但手术对机体的创伤、机体产生的应激反应均会影响营养代谢,导致患者术后康复期间出现营养不良,影响术后康复和治疗效果[8]。脑外伤患者实施手术治疗后采取相应营养干预,对保证机体营养供应,提高机体对外界病原菌的免疫能力,促进术后快速康复非常重要[9]。
循证护理干预是以循证理念为指导的新兴护理干预模式,实施的主要核心内容是应用现阶段科学、有效的文献依据,根据患者实际需要及病情状况实施相应护理措施,并通过查找问题、查阅依据、解决问题,改变护理人员的常规工作思维模式,使其综合素质和能力得到显著提高[10]。可见,基于循证理念实施的护理措施弥补以往常规护理的不足,使护理人员能够在对患者进行全面评估后实施相应干预措施,增强了团队合作,减少护理不良事件发生。本研究将循证理念的早期营养支持应用于颅脑外伤患者,以循证理念为基础,评估患者营养支持存在的问题,并通过循证依据查找、明确解决相关问题的有力依据,从而制订个性化营养支持目标和方案。根据目标和方案实施营养支持,减少患者在此过程中的不良反应和并发症,保证输注的营养物质充分吸收,尽早完成脑外伤患者的营养支持目标[11]。本研究结果显示,两组营养指标、免疫指标、血清炎性因子水平、胃肠功能恢复情况及并发症发生情况比较差异有统计学意义(P<0.05)。表明对脑外伤术后患者应用以循证理念为基础的早期营养支持具有非常重要的作用。
综上所述,将基于循证理念的早期营养支持应用于脑外伤术后患者营养支持中,可提高机体对营养支持的耐受程度,能够在疾病不同阶段获取营养物质,促进胃肠功能恢复,降低炎性因子水平,减少并发症,值得应用推广。

