HBV 相关原发性肝癌患者中医证型与T 淋巴细胞和生化指标的相关性分析
王晗笑,于中杰,刘建鹏,赵文霞
(河南中医药大学1.第一临床医学院,2.第一附属医院 脾胃肝胆科,河南 郑州 450000)
原发性肝癌(primary liver cancer,PLC)是全球第六大最常见的癌症,并且是第三大癌症死亡原因,我国PLC 的主要感染因素为乙型肝炎病毒[1]。因PLC 起病较为隐匿,大多数患者确诊时已经进入中晚期阶段,有限的治疗方案是PLC 高死亡率的重要原因,除了及早的诊断和治疗可以降低PLC 的死亡率,中医药也是一项不错的选择。近些年,中医药在改善PLC 患者的临床症状、提高其生存时间等方面逐渐表现出独特的优势[2,3]。肝脏是一个巨大的免疫调节器官,有其特别的免疫调控和逃避机制,免疫是PLC 发展过程的关键参与者[4,5],中医药可以通过调节免疫来阻止PLC 的发展[6,7]。本研究回顾性分析了PLC 中医辩证分型与T 细胞亚群和生化指标之间的相关性,以期为PLC 的中医临床辨证提供更科学的依据,提高中医药治疗PLC 的疗效。
1 资料与方法
1.1 一般资料
1.1.1 研究对象 回顾性收集2018 年1 月~2019年12 月就诊于河南中医药大学第一附属医院的HBV 相 关PLC 患 者。
1.1.2 西医诊断标准 参照《原发性肝癌诊疗规范》(2019 年版)[8]进行PLC 的诊断。
1.1.3 中医辨证标准 参照《原发性肝癌诊疗规范》(2019 年版)[8]进行中医辨证,分为以下五个证型:肝郁脾虚证、肝胆湿热证、肝热血瘀证、脾虚湿困证、肝肾阴虚证;由1 名主任医师或2 名副主任医师培训2 名具有中医执业医师资格证的医师进行辨证,意见不一致时向上级医师进行报备并协商完成辨证。
1.1.4 纳入标准 (1)符合PLC 的中西医诊断标准;(2)合并HBV 感染;(3)年龄18~70 岁。
1.1.5 排除标准 (1)合并丙型肝炎病毒感染,以及合并自身免疫性肝病、酒精性肝病、重度脂肪肝、药物性肝病、遗传代谢性肝病等其他慢性肝病;(2)合并严重心脑血管、呼吸系统、泌尿系统、内分泌系统等严重疾病者;(3)妊娠或哺乳期妇女;(4)临床检验资料不完整者。
1.1.6 一般资料的分析 共收集263 例患者,其中男性192 例(73%),女性71 例(27%),年龄18~70岁。5 组患者的性别、年龄比较差异均无统计学意义(P>0.05),见表1。
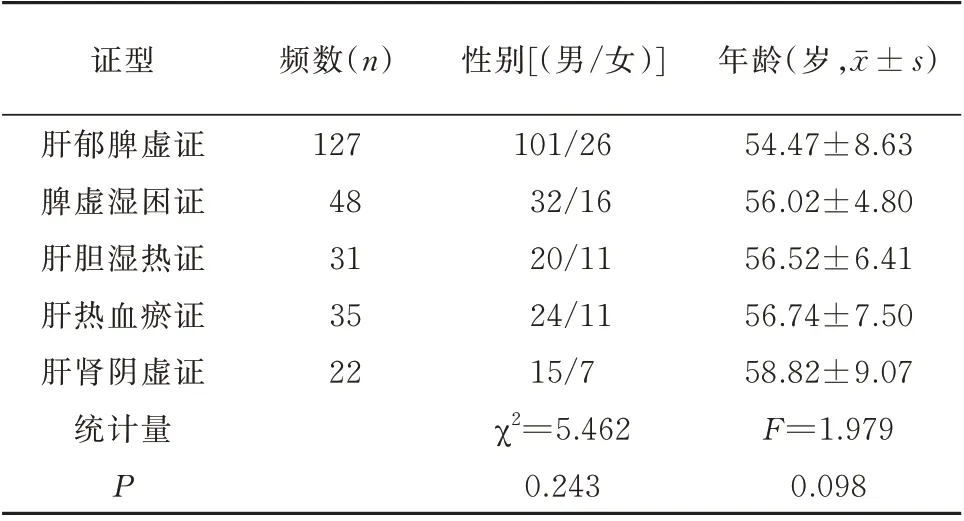
表1 5 组患者性别、年龄分布情况Tab 1 Gender and age distribution of patients in 5 groups
1.2 观察指标
(1)T 细胞亚群:T 淋巴细胞、CD8(+)T 淋巴细胞、CD4(+)T 淋巴细胞及其与淋巴细胞的比值;(2)肿 瘤 标 志 物:甲 胎 蛋 白(AFP)、癌 胚 抗 原(CEA)、糖类抗原199(CA199);病毒学指标:乙型肝炎表面抗原(HBsAg);(3)CT(肿瘤大致分类:结节型、块状型、巨块型、弥漫型;有无门静脉癌栓和肝外转移);彩超(门静脉主干宽度)(4)生化指标:白细胞计数(WBC)、红细胞计数(RBC)、血小板计数(PLT)、血清白蛋白(Alb)、总胆红素(TBil)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、碱性磷酸酶(ALP)、γ-谷氨酰转肽酶(GGT)、凝血酶原时间(PT);以上实验室指标均来自河南中医药大学第一附属医院检验科,彩超结果来自河南中医药大学第一附属医院超声科,CT 结果来自河南中医药大学第一附属医院放射科。
1.3 伦理学审查
本研究通过河南中医药大学第一附属医院临床伦理委员会批准(批号:2021HL-016),所有患者签署知情同意书。
1.4 统计学处理
采用SPSS26.0 统计软件进行统计分析,符合正态分布的计量资料以(±s)表示,多组间均数比较用单因素方差分析;不符合正态分布的计量资料采用四分位法M(25%~75%)表示,多组间比较用多个独立样本Kruskal-Wallis 秩和检验;相关性分析采用Spearman 进行分析。计数资料组间比较采用χ2检验或Fisher 精确检验。P<0.05 为差异具有统计学意义。
2 结果
2.1 5 组患者T 细胞亚群指标的比较
肝郁脾虚证、脾虚湿困证、肝胆湿热证、肝热血瘀证、肝肾阴虚证患者T 淋巴细胞计数、CD4(+)T淋巴细胞计数、CD8(+)T 淋巴细胞计数依次降低,其差异具有统计学意义(P<0.001);进行组间两两比较发现,肝肾阴虚证患者的T 淋巴细胞计数、CD4(+)T 淋巴细胞计数、CD8(+)T 淋巴细胞计数明显低于其余4 组;肝郁脾虚证患者的T 淋巴细胞计数、CD8(+)T 淋巴细胞计数明显高于其余4 组,见表2。
表2 5 组患者T 细胞亚群指标比较(±s)或[M(Q25,Q75)]Tab 2 Comparison of T cell subsets in 5 groups(±s)or[M(Q25,Q75)]

表2 5 组患者T 细胞亚群指标比较(±s)或[M(Q25,Q75)]Tab 2 Comparison of T cell subsets in 5 groups(±s)or[M(Q25,Q75)]
注:与肝郁脾虚相比,*P<0.05;与脾虚湿困证相比,#P<0.05;与肝胆湿热证相比,△P<0.05;与肝热血瘀证相比,□P<0.05。
证型n T 淋巴细胞/淋巴细胞(%)T 淋巴细胞(个/μL)CD8(+)T 淋巴细胞/淋巴细胞(%)CD8(+)T 淋巴细胞(个/μL)CD4(+)T 淋巴细胞/淋巴细胞(%)CD4(+)T 淋巴细胞(个/μL)肝郁脾虚证127 24.52±8.34 401.54±163.55 41.61±9.72脾虚湿困证48 23.53±6.62 338.29±134.55*42.50±7.60肝胆湿热证31 22.47±6.78 322.58±121.94*41.58±9.02肝热血瘀证35 21.28±9.57 295.86±159.51*40.15±8.40肝肾阴虚证22 21.36±7.61 168.96±150.78*#△□37.10±8.00统计量P CD4(+)T 淋巴细胞/CD8(+)T 淋巴细胞(%)1.6(1.10~2.20)1.5(1.20~2.35)1.5(1.20~2.50)1.6(1.20~2.10)1.6(1.10~2.30)0.347 0.987 71.1(63.40~77.30)66.1(62.80~74.50)68.0(60.60~72.00)66.6(55.10~78.70)67.5(59.73~71.98)5.373 0.251 1 085.00(900.00~1 199.00)929.50(726.25~1 108.75)*813.00(712.00~1 023.00)*680.00(502.00~1 047.00)*#291.00(200.00~620.75)*#△□57.785<0.001 1.695 0.152 12.760<0.001 1.601 0.174 610(482.00~762.00)538(419.00~623.00)*494(415.00~623.00)447(330.00~594.00)*177(114.75~352.75)*#△□47.103<0.001
2.2 5 组患者肿瘤标志物、病毒学指标比较
5 种证型AFP、CEA、CA199 由低到高的排序为肝郁脾虚证<脾虚湿困证<肝胆湿热证<肝热血瘀证<肝肾阴虚证,差异具有统计学意义(P<0.001)。组间两两比较发现肝郁脾虚证患者AFP、CEA 明显低于其余4 组,肝肾阴虚证患者AFP 明显高于其余4 组。各组间HBsAg 差异无统计学意义,见表3。

表3 5 组患者肿瘤学和病毒学指标比较[M(Q25,Q75)]或(n)Tab 3 Comparison of oncological and virological indexes in 5 groups[M(Q25,Q75)]or(n)
2.3 5 组患者肿瘤特征比较
各组间门静脉主干内径、门静脉癌栓、肝外转移差异具有统计学差异(P<0.001)。门静脉主干内径由低到高排序为肝郁脾虚证<脾虚湿困证<肝胆湿热证<肝热血瘀证<肝肾阴虚证。门静脉癌栓以肝胆湿热证15 例(48.4%)、肝热血瘀证17 例(48.6%)为主。 肝外转移以肝胆湿热证6 例(19.4%)、肝热血瘀证7 例(20.0%)为主。各证型肿瘤大体分型均以结节型为主,各组间差异无统计学意义,见表4。

表4 5 组患者肿瘤特征比较[M(Q25,Q75)]或(n)Tab 4 Comparison of tumor characteristics in 5 groups[M(Q25,Q75)]or(n)
2.4 5 组患者生化指标比较
各证型PLT、Alb、TBil、AST、PT 差异具有统计学意义(P<0.001);PT 由低到高排序为肝郁脾虚证<脾虚湿困证<肝胆湿热证<肝热血瘀证<肝肾阴虚证;PLT、Alb 由高到低排序为肝郁脾虚证>脾虚湿困证>肝胆湿热证>肝热血瘀证>肝肾阴虚证;组间两两比较发现肝胆湿热证TBil、AST 明显高于其余四组,肝郁脾虚证PLT、Alb 明显高于其余4组。肝肾阴虚的PT 明显高于其余4 组。WBC、RBC、ALT、ALP、GGT 差 异 无 统 计 学 意 义(P>0.05),见表5。

表5 5 组患者生化指标比较[M(Q25,Q75)]Tab 5 Comparison of biochemical indexes in 5 groups[M(Q25,Q75)]
2.5 T 淋巴细胞和生化指标的相关性
淋巴细胞计数、CD4(+)淋巴细胞计数、CD8(+)淋巴细胞计数分别与AFP、PT、TBil 呈负相关(P值均<0.05),与PLT 呈正相关(P<0.05)。淋巴细胞计数与Alb 呈正相关(P<0.05),见表6。

表6 5 组患者T 淋巴细胞计数与生化指标的相关性Tab 6 Correlation between T lymphocyte count and bio⁃chemical indexes in 5 groups
3 讨论
中医的辨病辨证是遣方用药的基础,中医认为PLC 病性虚实夹杂,以正气虚为本,以气滞、血瘀、湿热、邪毒为标,正气的不足与亏虚是产生PLC 的根本内在因素,正虚则邪气壅盛伤肝,肝气郁而化火,湿热邪毒相互搏结形成肝癌[9,10]。林丽珠教授认为,肝癌初期辨证多为肝郁气滞、脾虚湿困或肝胆湿热,患者有胸胁胀闷不适、心烦易怒等肝郁气滞症状;随着疾病发展,肝气失疏,气郁化热,血行瘀滞,辨证见肝热血瘀;肝癌晚期辨证为肝肾阴虚,邪盛而正虚[11]。而现代医学可以通过免疫紊乱解释传统医学中的“正虚”。
刘 晓 利 等[12]发 现,在PLC 的Child 和BCLC 分期中早期以肝郁脾虚型为主,晚期以气阴两虚型为主,HBV 相关PLC 气阴两虚型患者的T 淋巴细胞计数、CD8(+)T 细胞的计数、CD4(+)T 细胞计数明显较肝郁脾虚型患者低(P<0.05)。曹美群等[13]发现,PLC 脾虚证与正常组之间唾液差异蛋白有283 个,这些蛋白主要参与细胞黏附,过氧化氢分解代谢,损伤反应等;PLC 肾阴虚证与正常组之间唾液差异蛋白有357 个,这些蛋白主要参与损伤、防御反应,免疫应答、补体经典途径的激活等免疫功能,提示肝肾阴虚证患者的免疫功能更为低下。有研究表明,肝癌在BCLC 分期中肝气郁结型分期最早,气滞血瘀型较早,湿热聚毒型和肝肾阴虚型较晚[14]。本研究发现肝郁脾虚证、脾虚湿困证、肝胆湿热证、肝热血瘀证、肝肾阴虚证患者T 淋巴细胞、CD4(+)T 淋巴细胞、CD8(+)T 淋巴细胞依次降低,其中肝肾阴虚证患者的T 淋巴细胞、CD4(+)T淋巴细胞、CD8(+)T 淋巴细胞明显低于其余4 组,肝郁脾虚证患者的T 淋巴细胞、CD8(+)T 淋巴细胞计数明显高于其余4 组,与之前的研究大径相同。PLC 患者的中医证型逐步从肝郁脾虚、脾虚湿困、肝胆湿热,转变为肝热血瘀,再到最终发展为肝肾阴虚的同时,其免疫功能也随之降低。密切关注PLC 患者的T 细胞亚群变化,可以对中医辨证提供指导作用,提高中医药的临床干预效果。
燕忠生等[15]研究发现,PLC 各中医证型中的肿瘤大体分类以结节型多见。欧杰等[16]研究发现,AFP 的阳性表达率与PLC 的中医证型存在相关性:肝气郁结型为39.28%,气滞血瘀型为68.75%,湿热聚毒型为80.36%,肝肾阴虚型为100.00%,其差异具有统计学意义(P<0.05)。本研究与既往研究相一致:5 种证型的肿瘤特征均以结节型为主,各组间差异无统计学意义(P>0.05);5 种证型AFP、CEA、CA199 由低到高的排序为肝郁脾虚证<脾虚湿困证<肝胆湿热证<肝热血瘀证<肝肾阴虚证,差异具有统计学意义(P<0.001),提示PLC 的中医辨证分型与AFP、CEA、CA199 相关,而且从肝郁脾虚证到肝肾阴虚证发展过程中,患者进一步发生癌变的风险升高,疾病预后变差。
张媛等[17]研究发现,PLC 脾虚湿困证(0/22)、气滞血瘀证(13/25)、湿热聚毒证(12/18)、肝肾阴虚证(2/15)的门脉癌栓比例不一致,以湿热聚毒(66.7%)和气滞血瘀(52%)为主,门静脉主干宽度按脾虚湿困证、气滞血瘀证、湿热聚毒证、肝肾阴虚证依次升高。武嫣斐[18]发现TBil、AST 取值越高,辨证PLC 肝胆湿热证的可能性越高。黄洁等[19]研究发现,湿热中阻证和肝肾阴虚证患者凝血功能相对较差,气滞血瘀证和肝郁脾虚证患者凝血功能相对较好。欧杰等[20]研究发现,Alb<35 g/L 的比率由低到高排序为肝气郁结型<气滞血瘀型<湿热聚毒<肝肾阴虚型,差异(P<0.01)具有统计学意义。本研究结果与既往研究一致,门脉癌栓和肝外转移均以肝胆湿热证(48.4%、19.4%)和肝热血瘀证(48.6%、20.0%)为主;各组间两两比较后发现,肝胆湿热证TBil、AST 指标明显高于其余4 组,肝胆湿热证的高TBil、AST 数值和高门脉癌栓率和肝外转移率说明肝胆湿热证是PLC 的关键进展期,是控制PLC 进展的重要节点。PT、门静脉主干宽度升序排列为肝郁脾虚证<脾虚湿困证<肝胆湿热证<肝热血瘀证<肝肾阴虚证,PLT、Alb 则降序排列,提示从肝郁脾虚证到肝肾阴虚证,PLC 患者肝细胞损伤增加,合成功能下降,凝血功能下降,预后愈来愈差。
有研究表明,阴虚型PLC 患者的CD4(+)淋巴细胞计数、CD8(+)淋巴细胞计数与TBil、PT 呈负相关,与PLT 呈正相关(P值均<0.05)[21]。本研究结果显示,淋巴细胞计数、CD4(+)淋巴细胞计数、CD8(+)淋巴细胞计数分别与AFP、PT、TBil 呈负相关(P值均<0.05),与PLT 呈正相关(P<0.05);淋巴细胞计数与Alb 呈正相关(P<0.05),与之前的研究结果相一致。表明淋巴细胞计数、CD4(+)淋巴细胞计数、CD8(+)淋巴细胞计数越低,PLC 患者进一步癌变风险越大、凝血功能越差、肝细胞损伤越严重、肝脏合成功能越差,预后越差。
本研究发现肝郁脾虚证患者的整体预后较好,肝胆湿热证是PLC 的关键进展期,肝肾阴虚证患者的T 细胞亚群以及各项生化指标较差,这些研究结果对临床上PLC 的中医辨证具有一定的指导作用。但是本研究纳入肝肾阴虚证、肝胆湿热证的样本量较少,需要对更多的样本进行统计、分析来进一步证实现有的结论。同时也需要纳入更多的临床指标如HBV-DNA 和乙型肝炎E 抗原等来进行更全面有效的分析,以期为PLC 的临床中医辨证提供更准确可靠的理论参考。
作者贡献度说明:
王晗笑:负责课题设计、资料分析和撰写论文,于中杰、刘建鹏:参与收集数据、修改论文;赵文霞:负责拟定思路、指导撰写文章及最后定稿。本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。

