CARE Dose 4D在鼻咽癌放疗定位中的应用
成肇杰,韦婷,梁卫学,王占宇,刘光明,周建红,林欢
柳州市工人医院肿瘤放射治疗中心,广西柳州 545005
前言
鼻咽癌是两广地区高发的一种鼻咽粘膜恶性肿瘤,主要以放疗为主的综合治疗策略能获得较好的疗效[1-3]。而鼻咽癌的精确放疗依赖于CT 模拟定位扫描,高质量的CT 定位图像是肿瘤靶区(GTV)精确勾画的基础,其中CT 值稳定更是人体内各组织受照剂量精确计算的前提[4]。放疗定位图像的质量和CT值的稳定主要受扫描条件的影响,通过调整扫描条件可以获得较好的图像。但扫描条件的改变有可能引起CT 值的变化,导致靶区剂量计算产生误差[5]。随着CT扫描的广泛应用,CT产生的电离辐射的有害性得到越来越广泛的关注和重视[6-7]。CARE Dose 4D技术是西门子CT的一种自动曝光控制功能,能够以优化的剂量在各种体型和身体各种部位的检查中获得稳定的图像质量。为兼顾鼻咽癌放疗定位图像的质量与稳定的CT 值并降低患者辐射剂量,本研究探讨CARE Dose 4D 技术在鼻咽癌放疗定位中的应用价值。
1 材料与对象
1.1 主要仪器
本研究使用西门子16 排模拟定位大孔径螺旋CT(SOMATOM Definition AS)、电子密度模体(CIRS 062M)(图1、2)、MEDRAD Vistron Plus 高压注射器和Raystation 治疗计划系统(瑞典RaySearch公司,型号4.7.5.4)。

图1 电子密度模体CIRS 062MFig.1 Electron density module CIRS 062M

图2 CIRS 062M的CT图像Fig.2 CT image of CIRS 062M
1.2 病例选择
选取2021年1~5月期间在柳州市工人医院肿瘤放射治疗中心接受放疗的鼻咽癌患者60例做研究对象。其中男42 例,女18 例,年龄27~75 岁,平均年龄48.93 岁。随机分为两组:A 组男性21 例,女性9 例,平均年龄49.13岁,平均体质量指数(BMI)为23.17;B组男性21 例,女性9 例,平均年龄48.73 岁,BMI 为23.86。两组患者性别、年龄以及BMI无统计学差异,均在检查前签署知情同意书。
2 方法
2.1 扫描方法
60 例鼻咽癌患者行CT 模拟定位时,嘱其仰卧在定位底板上,摆正位置并在其头颈肩部套上低温热塑模,待热塑模定型后,在患者头部的两侧等中心平面处按激光十字线放置3个直径为1 mm 的金属标记点,按金属标记点作为零点,扫描范围从头顶至胸锁关节下2 cm,先行平扫再行增强扫描。A 组:使用120 kV 固定300 mAs 行常规扫描;B 组:固定120 kV并采用CARE Dose 4D技术,设置预设值为500 mAs。两组其他扫描参数相同:FOV 500 mm,层厚、层间距3 mm,螺距1,对比剂浓度320 mgI/mL,剂量1.5 mL/kg,速率2.5 mL/s。
2.2 建立两组扫描方法的CT-RED转换曲线
扫描前机器进行自检预热,确保CT 处于正常状态。在两种不同扫描条件下进行扫描电子密度模体,并在两组CT 图像中测量各模体棒的对应CT 值,取其平均值。通过Raystation 治疗计划系统CT-RED转换曲线程序建立两组不同扫描方法下的CT-RED转换曲线,比较两组曲线的是否具有差异。
2.3 客观图像质量评估
两组患者扫描完成后,在CT-SIM 重建图像并传至后处理工作站,选择3 个层面(鼻咽部肿瘤中心层面、颈部淋巴结转移灶层面、肱骨头平面),分别测量胸锁乳突肌、三角肌、耳旁空气、鼻咽区可见病灶和同层面翼外肌的平均CT 值和标准差(Standard Deviation,SD)。CT 值的标准差(SD)代表该层面的噪声水平,并计算信噪比(Signal-to-Noise Ratio,SNR)=病灶平均CT 值/病灶区SD,对比噪声比(Contrast-to-Noise Ratio CNR)=(病灶平均CT 值-翼外肌平均CT值)/翼外肌SD。对比两组SNR、CNR以及GTV的平均CT值和SD的差异性。
2.4 主观图像质量评估
2 组图像均由2 名有经验的肿瘤放疗医师按照ICRU62 号文件原则进行靶区勾画,并进行双盲法评分,分别观察3 个层面图像,以整体图像质量的优劣进行评分[8]:5分,解剖细节显示清楚,组织边界明显,3 个层面靶区均能精确勾画;4 分,解剖细节较清楚,组织边界能够区分,保证鼻咽区病灶层面及颈部淋巴结转移灶层面不影响靶区勾画;3 分,大部分的解剖结构可用于靶区勾画,少数淋巴结转移病灶解剖结构模糊,只有其中一个层面影响靶区勾画;2 分,基本解剖结构显示不清楚,边界不清楚,剖细节不足以被发现,有2 个层面不能进行靶区勾画;1 分,解剖结构模糊,3 个层面均不能用于靶区勾画。评分4 分以上为优质图像,3 分以上表明能满足靶区勾画要求。评分出现分歧时,由2名医师协商达成一致意见。
2.5 辐射剂量评估
CT 容积剂量指数(CT Volume Dose Index,CTDIvol)是目前国内外最常用的一种欧共体定义的CT 剂量指标,能反映整个扫描容积范围内的剂量情况[9],并且在定期开机校准的前提下,医院CT设备的稳定性检测结果均能满足现有检测规范的要求[10]。因此本研究应用CT 机自动生成的CTDIvol及剂量长度乘积(Dose Length Product, DLP)来计算有效剂量(Effective Dose, ED),并以此来评价患者的辐射剂量。DLP 是一次扫描患者所接受的辐射剂量,DLP=CTDIvol×扫描长度,是反映身体不同部位的非均匀性辐射剂量;参考最新欧盟委员会CT 质量标准指南[11],ED(mSv)=DLP(mGy∙cm)×k,颈部转换系数k=0.005 9 mSv/(mGy∙cm)。记录两组患者由CT 机自动生成的CTDIvol和DLP,并分别计算ED。
2.6 统计学分析
采用SPSS 22.0软件进行统计学分析。两组图像SD、SNR、CNR、GTV的CT值、DLP、CTDIvol、ED、SD 的比较均采用独立样本t检验,主观评分采用Mann-whitney U检验。P<0.05为差异有统计学意义。
3 结果
3.1 两组扫描方法对CT-RED曲线的影响
A 组和B 组扫描CIRS 062M 的数据如表1所示,在两种不同的扫描方法下,各等效组织模体棒对应的相对电子密度及CT 值的变化并不大(图3)。CTRED 转换曲线几乎不变,而相对电子密度是剂量计算的基础,因此开启CARE Dose 4D 并不会对剂量计算产生差异。
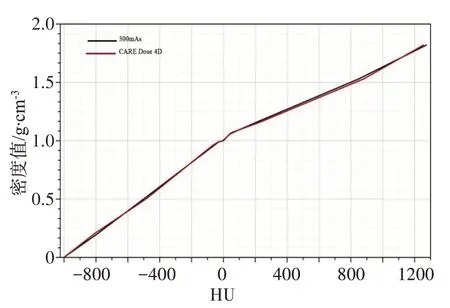
图3 两种不同扫描方式下CT值与电子密度值的转换曲线Fig.3 CT-RED conversion curves under two different scanning modes
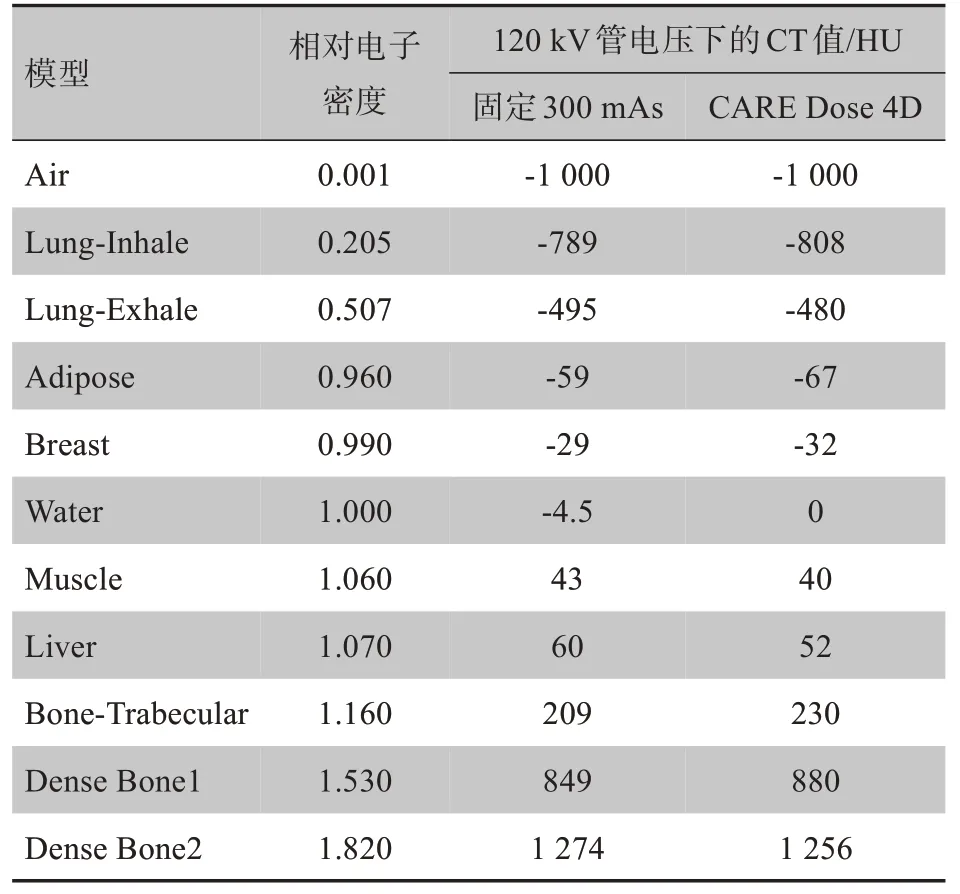
表1 等效组织模体对应的相对电子密度及CT值Tab.1 Relative electron density and CT values corresponding to equivalent tissue phantoms
3.2 两组患者的一般资料、客观评价
两组患者年龄、BMI之间均无统计学差异(P>0.05),客观评价中两组图像SNR、CNR、GTV 的平均CT 值之间的差异无统计学意义(P>0.05, 表2),具有可比性。
表2 两组患者一般资料、客观评价比较(± s)Tab.2 Comparison of general information and objective evaluation between two groups(Mean±SD)

表2 两组患者一般资料、客观评价比较(± s)Tab.2 Comparison of general information and objective evaluation between two groups(Mean±SD)
组别n年龄/岁BMI/kg∙m-2 GTV的平均CT值SNR CNR ABt值30 30 P值49.13±10.50 48.73±10.58 0.147 0.884 23.17±3.28 23.86±2.72-0.886 0.379 68.30±8.65 70.93±9.47-1.124 0.265 9.27±1.97 9.36±1.76-0.206 0.838 1.19±0.91 1.34±0.82-0.670 0.506
3.3 辐射剂量分析
B 组与A 组比较CTDIvol降低35%,DLP、ED 均降低43%,差异有统计学意义(t=49.441、33.284、33.310,P<0.001, 表3)。因此,在鼻咽癌的放疗定位扫描中应用CARE Dose 4D 技术可以明显降低患者的辐射剂量。
表3 两组患者辐射剂量对比分析(± s)Tab.3 Comparative analysis of radiation dose between two groups(Mean±SD)
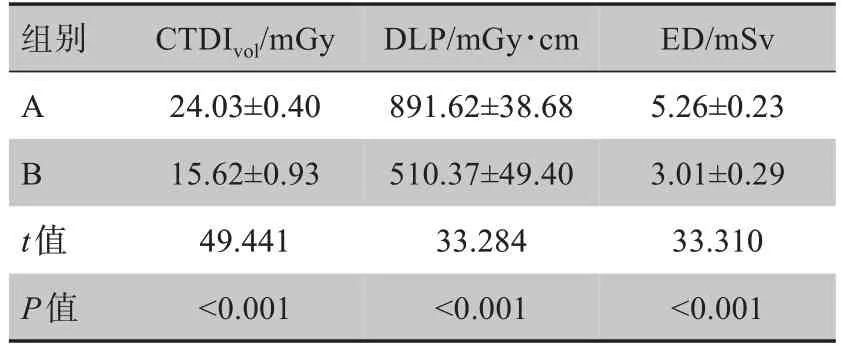
表3 两组患者辐射剂量对比分析(± s)Tab.3 Comparative analysis of radiation dose between two groups(Mean±SD)
组别CTDIvol/mGy DLP/mGy∙cm ED/mSv A B t值P值24.03±0.40 15.62±0.93 49.441<0.001 891.62±38.68 510.37±49.40 33.284<0.001 5.26±0.23 3.01±0.29 33.310<0.001
3.4 两组图像的噪声及主观评价比较
两组图像在肩部三角肌平面,A 组SD 高于B 组,差异有统计学意义(t=30.809,P<0.001);颈部胸锁乳突肌、鼻咽部翼外肌、同层面空气中的SD 差异无统计学意义(t=0.236、-0.408、-0.538,P>0.05,表4)。两组图像主观评价存在显著性差异(z=-2.445,P<0.05),虽然都满足GTV 勾画要求,但是在A 组图像中,肩部横断面内颈部淋巴引流区噪声较大,这对医生勾画该层面的靶区造成了一定困扰(图4)。因此,从靶区勾画角度来说,B组图像要优A组图像。
表4 两组图像的主观评分及噪声对比分析(± s)Tab.4 Subjective score and noise analysis of two groups of images(Mean±SD)

表4 两组图像的主观评分及噪声对比分析(± s)Tab.4 Subjective score and noise analysis of two groups of images(Mean±SD)
组别噪声图像质量评分/例3分3分以下A B t值5分6 11 4分15 18 9 1 0 0 P值空气5.93±0.55 6.00±0.51-0.538 0.593胸锁乳突肌6.07±0.57 6.03±0.64 0.236 0.815三角肌11.40±0.76 6.30±0.50 30.809<0.001翼外肌7.58±1.25 7.70±1.01-0.408 0.685 z=-2.445,P=0.014
4 讨论
根据ICRU 62 号文件定义治疗体积,其中GTV1和GTV2分别为鼻咽区可见病灶和颈部转移淋巴结,CTV 为鼻咽区、颅底、鼻腔和上颌窦后部、咽旁间隙、II-V 区颈部淋巴引流区,PTV 为CTV 外放5 mm[12]。而鼻咽癌模拟定位CT 扫描的范围包括颅底-颈部-部分肩部,其中包括了辐射敏感器官眼晶状体和甲状腺(图4),因此鼻咽癌放疗定位CT 扫描中应该充分考虑对患者造成的潜在辐射危害。有文献报道,超过5~150 mSv 的X 线吸收剂量与癌症发生有关[13]。在降低辐射危害方面,如何个体化兼顾辐射剂量与图像质量的平衡,是放射工作人员研究的重要课题[14],相关研究表明可通过降低管电压、管电流和应用CARE Dose 4D 的方法来降低患者的辐射剂量[15-16]。因此本研究主要探讨CARE Dose 4D技术在鼻咽癌放疗定位中兼顾图像的质量以及稳定的CT值的同时降低患者辐射剂量的可行性。
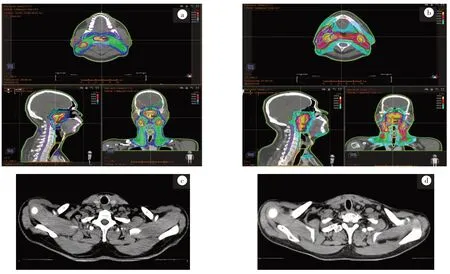
图4 两组图像靶区勾画及肩部横断面的对比Fig.4 Comparison of target area segmentation and shoulder cross-sections between two groups of images
放疗定位CT 扫描不同于放射科诊断CT 扫描,放射科诊断CT 检查只需考虑是否满足临床影像诊断,而放疗定位CT 扫描不仅需要提供高质量的图像以保证靶区及危及器官组织的勾画,还要提供稳定的CT 值以保证CT-RED 转换曲线的稳定,从而保证放疗计划系统的剂量计算。大部分放疗单位采用单一扫描协议的方式采集影像[17],以保证图像的质量和CT-RED转换曲线的稳定。本研究基于CIRS 062M,采用不同的管电流设置方法进行扫描,发现固定300 mAs 和开启CARE Dose 4D 技术调节下,各组织等效模体棒对应的相对电子密度及CT 值的变化并不大,CT-RED 转换曲线几乎不变。而相对电子密度是剂量计算的基础,因此开启CARE Dose 4D 并不会对剂量计算产生差异。与张坤等[18]和朱凤盈等[19]基于CIRS电子密度模体对CT图像CT值的影响因子进行详细的分析的研究结果相符,该研究结果明确了扫描条件中管电压、过滤器、扫描位置对CT 值的影响,但是管电流的变化对CT值没有影响。
CARE Dose 4D 是一种自动曝光控制功能,能够以优化的剂量在各种体型和身体各种部位的检查中获得稳定的图像质量;能够根据每个病人的具体解剖特征自动调整管电流,以获得稳定的诊断图像质量。而管电流的变化对图像的质量有较大的影响,有研究发现,管电流降低以后,1%对比度的2 mm 插件已经无法用肉眼观察到[20]。因此在鼻咽癌放疗定位CT 扫描中,在使用不同扫描协议时,需要注意图像的特性和某些图像质量的改变。有文献报道,在CT 扫描时,应用CARE Dose 4D 技术可得到优质的图像质量,并能降低约26.17%的有效辐射剂量[15]。而鼻咽癌放疗定位的扫描范围包括了颅底-颈部-部分肩部,体层厚度、组织解剖特征差异大,造成各位置的X 线衰减率变化大。通过应用CARE Dose 4D技术实时调节管电流,在螺旋扫描过程中,CT机的球管根据X 线衰减率的不同,自动控制X 线的管电流,从而实现自动实时剂量调节,确保剂量最优化。有研究证明在相同管电压下,增加CARE Dose 4D 的预设值,实际输出的mAs 增加,辐射量增大,SD 降低,图像质量提高[21]。本研究A 组中应用固定300 mAs扫描,结果发现肩部平面淋巴引流区噪声大,而且有条状伪影,分析认为锁骨与周围软组织密度相差较大,部分容积效应的影响会产生条带状的骨伪影[22]。而CARE Dose 4D 可以在此位置根据mAs 预设值自动增加实际输出的mAs 以改善图像质量,因此,应该合理设置CARE Dose 4D 的预设值,这样才能在保证图像质量的前提下降低辐射剂量。本研究使用CARE Dose 4D 预设值500 mAs,以增加肩部区域所需的mAs 调节上限,获得了良好的图像质量的同时较固定300 mAs 降低了43%的有效辐射剂量。本研究主要探讨CARE Dose 4D 在鼻咽癌放疗定位中的应用价值,其预设值的最佳值我们将在后续研究中再进行多参数对比研究。
本研究探讨在鼻咽癌放疗定位CT 扫描中应用CARE Dose 4D 技术,对比该技术下测量的CT-RED转换曲线与常规固定mAs 扫描下测量的CT-RED 转换曲线,结果证明该技术是可行的。分析图像质量及辐射剂量,结果显示,应用CARE Dose 4D 技术扫描的B 组患者接受的辐射剂量低于用固定mAs 扫描的A 组,CTDIvol降低35% ,DLP、ED 均降低43%。两组图像的SNR、CNR 以及GTV 的平均CT 值之间的差异无统计学意义(P>0.05);而肩部肱骨头水平两组图像SD差异有统计学意义(P<0.001),且A组三角肌水平SD要高于B组,分析认为肩部水平组织厚,密度大,从而造成X 线高衰减,CARE Dose 4D 自动升高管电流可降低图像SD。颈部和鼻咽部的位置由于组织厚度相对薄,密度小,造成X线的低衰减,因此有效mAs 降低并不会造成探测器的有效光子数量减少[13]。两组图像主观评价存在显著性差异(z=-2.445,P<0.05),虽然都满足GTV 勾画要求(图4),但是在A组图像中由于肩部横断面内颈部淋巴引流区噪声较大,对医生勾画该层面的靶区造成了一定困扰。因此从靶区勾画角度来说B 组图像质量要优A 组。本研究在鼻咽癌放疗定位应用CARE Dose 4D 技术进行CT 扫描,在降低43%的辐射剂量的同时,提高部分图像质量。
综上所述,鼻咽癌的放疗定位扫描中应用CARE Dose 4D 技术是可行的,图像完全满足临床GTV 勾画的要求,能对原发肿瘤做出精确的定位,骨质结构清晰显示,同时又能大幅度降低辐射剂量,值得推广应用。本研究的不足之处:(1)CARE Dose 4D的预设值设置为500 mAs、固定mAs 设置为300 mAs,未进行多参数设置对照;(2)病例较少,下一步将增加样本量做进一步总结。

