切开LATARJET手术治疗伴重度肩盂缺损的复发性肩关节前脱位的效果
李海峰 戚超 陈进利 付海涛 张益 于腾波
(青岛大学附属医院运动医学科,山东 青岛 266003)
肩关节是全身活动范围最大的关节,其肩盂关节面比较表浅,并且小于肱骨头关节面,这些特点决定了其是最容易脱位的关节,肩关节脱位多发生于青壮年男性,文献报道每年肩关节脱位发病率高达23.1/100 000[1]。KRAEUTLER等[2]对运动员研究发现,每10万人次运动中出现2.04~2.58次肩关节脱位。初次脱位可导致软组织或骨性Bankart损伤,保守治疗常致脱位复发,反复脱位则可进一步加重肩盂前方骨性缺损。LATARJET手术通过喙突移位重建肩盂前方骨性解剖结构,能够恢复肩关节稳定并减少再脱位的发生[3-4]。有研究建议对肩盂缺损面积≥25%及具有多发危险因素的复发性肩关节前脱位的患者,行LATARJET手术修复肩盂缺损[5-6]。2016年1月—2019年12月,我科采用切开LATARJET手术治疗伴重度肩盂缺损的复发性肩关节前脱位的患者29例,效果满意。现将结果报告如下。
1 资料与方法
1.1
因复发性肩关节前脱位在我科进行切开LA-TARJET手术治疗的患者29例,其中男26例,女3例;年龄18~38岁。患者术前肩盂三维CT重建测量[7]肩盂骨缺损面积均≥25%(图1a),患者术前Walch Duplay评分为(39.7±7.1)分,ASES评分为(78.7±8.1)分,Rowe评分为(65.1±9.8)分,肩关节活动度评估:前屈上举为157.6°±8.4°,体侧外旋为59.4°±5.1°,外展90°外旋为86.5°±4.2°。排除肩关节多向不稳的患者和同时伴有肩袖损伤、HAGL损伤等其他损伤者。本研究得到我院医学伦理委员会批准(QYFYWZL26626),所有患者均知情同意并签署知情同意书。
1.2
患者仰卧位,采用胸三角肌入路,充分显露喙突内外侧及基底部,在喙突基底部转向的位置,用2.0克氏针钻2~3个平行的孔,沿钻孔用弯骨刀截断喙突,将喙突下表面打磨至表面渗血;将6 mm前交叉韧带股骨侧偏心定位器的偏心部分置于喙突外侧面,垂直于喙突用2.5 mm的克氏针在喙突上钻两个骨孔,两孔之间留有5 mm左右的间隙。然后暴露并劈开肩胛下肌,显露前方的关节囊及肩盂,在盂肱关节间隙稍内侧纵行切开关节囊,显露肩盂前侧,用骨膜剥离器剥离肩盂前侧3:00~5:00方向(右肩)残存的软组织,显露并处理骨床至表面渗血。
喙突移植骨块钻孔处分别置入一枚2.0 mm的克氏针,将两把6 mm前交叉韧带股骨侧偏心定位器中心孔分别插入克氏针,其尖端偏心部分置于肩盂关节面。利用定位器下压并调整喙突骨块位置,将其置于肩胛骨及肩盂前侧3:00~5:00位置,并将其下表面压向肩盂骨床处,使移植骨块与骨床贴合。将两枚克氏针钻透至肩胛骨后侧皮质固定喙突骨块,拧入3.5 mm半螺纹空心螺钉固定。然后在肩盂处置入锚钉修复前方关节囊盂唇韧带复合体。放置引流管并逐层缝合伤口后结束手术。
1.3
术后使用三角巾或吊带制动3周,3周后进行患肢被动活动锻炼,6周后开始全范围主被动活动锻炼,3月后开始抗阻等功能锻炼;6月后恢复对抗性体育运动或过头位运动。
1.4
术后即刻及末次随访时行肩关节CT检查评估喙突移植骨块位置及愈合情况,根据朱以明等[8]的方法对喙突移植骨块吸收情况进行评估。术后末次随访时记录患者Walch Duplay评分、ASES评分、Rowe评分和肩关节前屈上举、体侧外旋及外展90°外旋的活动度。
2 结 果
本组29例患者手术时长(83±14)min(66~128 min),无血管神经并发症,伤口均一期愈合,术后随访(26.8±6.4)个月,术后均未出现肩关节再脱位。术后即刻行肩关节CT检查显示,喙突移植骨块位置良好,与肩盂关节面平齐,位于肩盂前下方3:00~5:00位置(图1b~c)。末次随访时CT检查显示,喙突移植骨块愈合良好(图1d),其中0级9例,Ⅰ级14例,Ⅱ级6例。末次随访时CT显示2例患者出现骨性关节炎,从0级进展为1级。
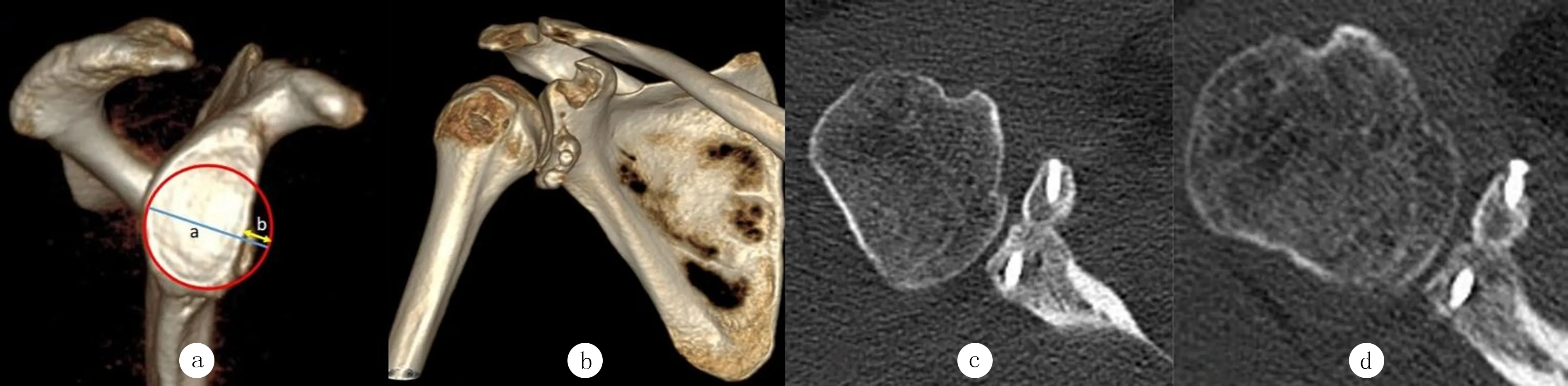
a:术前CT三维重建肩盂enface图像,肩盂缺损面积大小≥25%;b:术后即刻CT三维重建显示喙突移植骨块固定于肩盂前方3:00~5:00位置;c:术后即刻CT平扫显示喙突移植骨块位置及固定良好;d:术后29个月末次随访时CT平扫示骨块位置及愈合良好,喙突移植骨块部分吸收,螺钉钉帽部分突出于喙突移植骨块外,分型为Ⅰ型
末次随访时,患者Walch Duplay评分、ASES评分、Rowe评分分别为(94.3±2.5)、(93.4±2.9)、(93.9±3.1)分,较术前均具有明显提高(t=11.05~39.27,P<0.01);肩关节前屈上举、体侧外旋及外展90°外旋的活动度分别为170.7°±3.1°、57.5°±3.7°、80.2°±2.9°,与术前相比差异具有统计学意义(t=2.92~11.90,P<0.05)。末次随访时所有患者均恢复正常生活,21例恢复至伤前运动水平。
3 讨 论
约80%外伤性肩关节前脱位会导致软组织或骨性Bankart损伤,多数患者在肩关节初次脱位后选择保守治疗,由于骨性或软组织损伤未得到修复,常致肩关节脱位复发[9]。ROBINSON等[10]报道,初次创伤性前脱位经保守治疗的小于25岁的男性患者中,2年内运动员和非运动员的再脱位率分别为77%和81%,5年内两组再脱位率约85%。复发性脱位后关节盂前下方骨折或骨性缺损发生率可高达90%[3,7]。在肩盂骨缺损小于20%的肩关节不稳定的患者当中,切开LATARJET手术与关节镜下Bankart修复术相比较,术后再脱位率显著降低[11]。VERWEIJ等[6]对关节镜下肩关节Bankart修复术后复发的原因进行了分析,建议对存在高危再脱位因素的患者行切开LATARJET手术。也有研究建议对患者肩盂缺损面积超过25%、较大Hill-Sachs损伤者等应进行LATARJET手术治疗[3,12-13]。
1954年法国医师LATARJET首先采用喙突截骨移位手术治疗复发性肩关节前脱位。LATARJET手术通过喙突移位重建肩盂前方骨性结构,能够使患者重新获得肩关节稳定,减少再脱位发生率[3-4]。HURLEY等[14]对肩关节复发性脱位关节镜下Bankart修复术和切开LATARJET手术进行了对比研究,切开LATARJET手术术后再脱位发生率仅为1.6%,而关节镜下Bankart修复术后再脱位发生率为16.1%。LABOUTE等[15]研究发现,切开LATARJET手术比关节镜下Bankart修复术术后肩关节的再脱位发生率更低,患者能更早且更好地重返运动状态。
虽然关节镜下LATARJET手术能够取得比较好的疗效[3,16]。但关节镜下LATARJET手术也存在学习曲线长、需要专用工具、手术时间长、术后并发症发生率高、螺钉位置不准确等不利因素,而切开LATARJET手术则能获得更好的骨块移植位置及螺钉固定方向[17-18]。本研究采用切开LATARJET手术治疗伴有重度肩盂缺损的复发性肩关节前脱位的患者,术后患者肩关节功能均恢复良好,ASES评分、Walch Duplay评分及Rowe评分较术前明显提高。本研究中患者平均手术时间低于相关研究报道的关节镜下LATARJET手术的时间[19-20]。
LATARJET手术术后发生盂肱关节骨关节炎是术后功能恢复不良的主要原因之一,术后20年骨性关节炎的发生率高达20%,其主要危险因素是喙突移植骨块固定位置偏外[21]。喙突水平部中点宽约(14.68±1.95)mm,截骨修整后的喙突骨块较正常解剖测量略小。因此本研究选择偏心距为6 mm的前交叉韧带股骨侧偏心定位器,将偏心部分置于喙突移植骨块边缘,打入导针,然后通过导针孔对喙突骨块行螺钉固定,既保证了螺钉固定位置基本位于喙突的中央,同时偏心定位器的尖端紧贴肩盂关节面放置,又使喙突移植骨块不会向外侧凸起;喙突移植骨块固定后,再进行前下关节囊的修复,使喙突移植骨块位于关节囊外,避免了肱骨头和移植骨块的直接接触,这些因素都降低了骨性关节炎的发生率。本研究的随访结果显示,只有2例患者出现骨性关节炎,从0级进展为1级,骨关节炎的发生比例为6.9%,显著低于相关文献报道的12%~34%的发生比例[22-23],我们认为这首先得益于我们手术技术的改进,还可能与我们随访时间较短有关。
LATARJET手术术后肩关节功能受限的原因主要是外旋丢失。在本研究中,体侧外旋角度丢失约1.9°,外展90°外旋角度丢失约6.3°,虽然存在不同程度的外旋丢失情况,但本组患者临床功能恢复良好。赵立连等[24]认为小于10°的外旋丢失对患者功能及主观感受没有明显影响。本研究的不足之处是没有设立对照组;二是随访时间较短,需要对患者功能恢复及喙突移植骨块愈合情况进行长期评估;此外鉴于关节镜手术的优势,在熟练掌握切开LATARJET后需尝试开展镜下手术。
综上所述,LATARJET手术加关节囊修复术治疗伴重度肩盂缺损的复发性肩关节前脱位患者,能重建肩盂解剖结构,恢复肩关节前方稳定,术后患者关节功能恢复良好,早期疗效满意,值得在临床上推广应用。

