地佐辛联合不同药物对腹腔镜胃癌根治术后睡眠质量和早期恢复的影响
王寅雪 尹毅青
腹腔镜胃癌根治术近年广泛开展,其创伤小,胃肠功能恢复快,但疼痛会导致机体处于应激状态,抑制免疫功能,影响肿瘤患者预后[1]。地佐辛作为人工合成的阿片受体激动/拮抗剂,常联合其他镇痛药物用于中重度术后疼痛[2],效果确切,但联合用药对患者睡眠质量、早期恢复等的影响报道较少。因此,本研究通过地佐辛联合不同药物用于腹腔镜下胃癌根治术后镇痛,探讨地佐辛配伍用药优缺点和实用价值,为临床用药提供参考。
1 材料与方法
1.1 临床资料
选取2020年4月至2020年12月于天津医科大学肿瘤医院行全麻腹腔镜下胃癌根治术患者240 例,采用随机数字表法将患者分为4 组(每组60 例):舒芬太尼组(S 组),地佐辛联合舒芬太尼组(DS 组),地佐辛联合氟比洛芬酯组(DF),地佐辛联合右美托咪定组(DD 组)。S 组为舒芬太尼2.5 μg/kg;DS 组为地佐辛0.4 mg/kg+舒芬太尼1.25 μg/kg;DF 组为地佐辛0.4 mg/kg+氟比洛芬酯200 mg;DD 组为地佐辛0.4 mg/kg+右美托咪定1 μg/kg,均加入生理盐水配成100 mL 溶液,背景输注速度1 mL/h,单次剂量1 mL,锁定时间15 min。纳入标准:患者年龄18~75 岁,体质量指数(body mass index,BMI)18~25 kg/m2,美国麻醉医师协会(ASA)分级Ⅰ或Ⅱ级,TNM 分期Ⅱ或Ⅲ期。排除标准 :1)对本研究中使用的任何药物成分过敏;2)长期滥用镇静镇痛药物或有严重失眠(AIS 评分≥4 分);3)窦性心动过缓(HR≤60 次/分)病史;4)恶心呕吐史;5)消化道溃疡史。
1.2 方法
1.2.1 麻醉方法 患者术前禁食8 h,禁水4 h。入手术室后监测BP、ECG 和SpO2,建立外周静脉通路。面罩给氧6 L/min,依次静注咪达唑仑0.05 mg/kg、芬太尼2~4 μg/kg、丙泊酚1.5~2.5 mg/kg,待患者入睡后,静注罗库溴铵0.6 mg/kg,肌松充分后气管插管。机械通气时VT8~10 ml/kg,RR 10~12 次/分,氧流量2 L/min,维持PETCO235~45 mmHg。术中TCI丙泊酚(血浆靶浓度2~3 μg/mL)和瑞芬太尼(血浆靶浓度2~5 μg/mL)维持麻醉,间断静注罗库溴铵0.2 mg/kg 维持肌松,维持BIS 在40~60,缝合前将0.375%罗哌卡因10 mL 在切口周围行皮下及浅筋膜层浸润麻醉。术毕前静注昂丹司琼8mg,停止静脉麻醉药,待自主呼吸和意识恢复后拔除气管导管。术毕行PCIA,当视觉模拟评分 (visual analogue scale,VAS) >3 分时自控追加舒芬太尼1 mL。术后回麻醉后恢复室观察至清醒后返回病房,所有麻醉及镇痛由同一组麻醉医师完成,术后随访由另一组麻醉医师完成。
1.2.2 观察指标 1)4 组患者分别于术毕即刻、术后2、6、12、24、48、72 h 记录患者的HR、平均动脉压(MAP);2)记录术后2、6、12、24、48、72 h 的VAS和Ricker 镇静躁动评分(SAS);3)于术前1 天、术后第1、2、3 天进行AIS 和QoR-40 评分(包括身体舒适度、情绪状态、自理能力、心理支持、疼痛5 部分,总分200 分);4)记录术后0~24 h、24~48 h、48~72 h的PCIA 泵按压次数,术后72 h 内补救镇痛次数;5)记录不良反应发生情况,包括恶心呕吐、头晕头痛、皮肤瘙痒、呼吸抑制,心动过缓、尿潴留、嗜睡等。
1.3 统计学分析
采用SPSS 17.0 软件进行统计学分析。正态分布计量资料以x±s表示,组内比较采用配对样本t检验,组间比较采用独立样本t检验。计数资料以百分率(%)表示,组间比较采用χ2检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 患者一般情况比较
4 组患者性别、年龄、BMI、ASA 分级、TNM 分期、手术时间、麻醉时间、术后首次下床活动时间、住院时间比较差异无统计学意义(P>0.05)
2.2 患者HR、MAP、VAS、SAS 评分比较
与S 组比较,DS、DF、DD 组不同时点HR、MAP、VAS、SAS 差异无统计学意义(P>0.05,表1)。
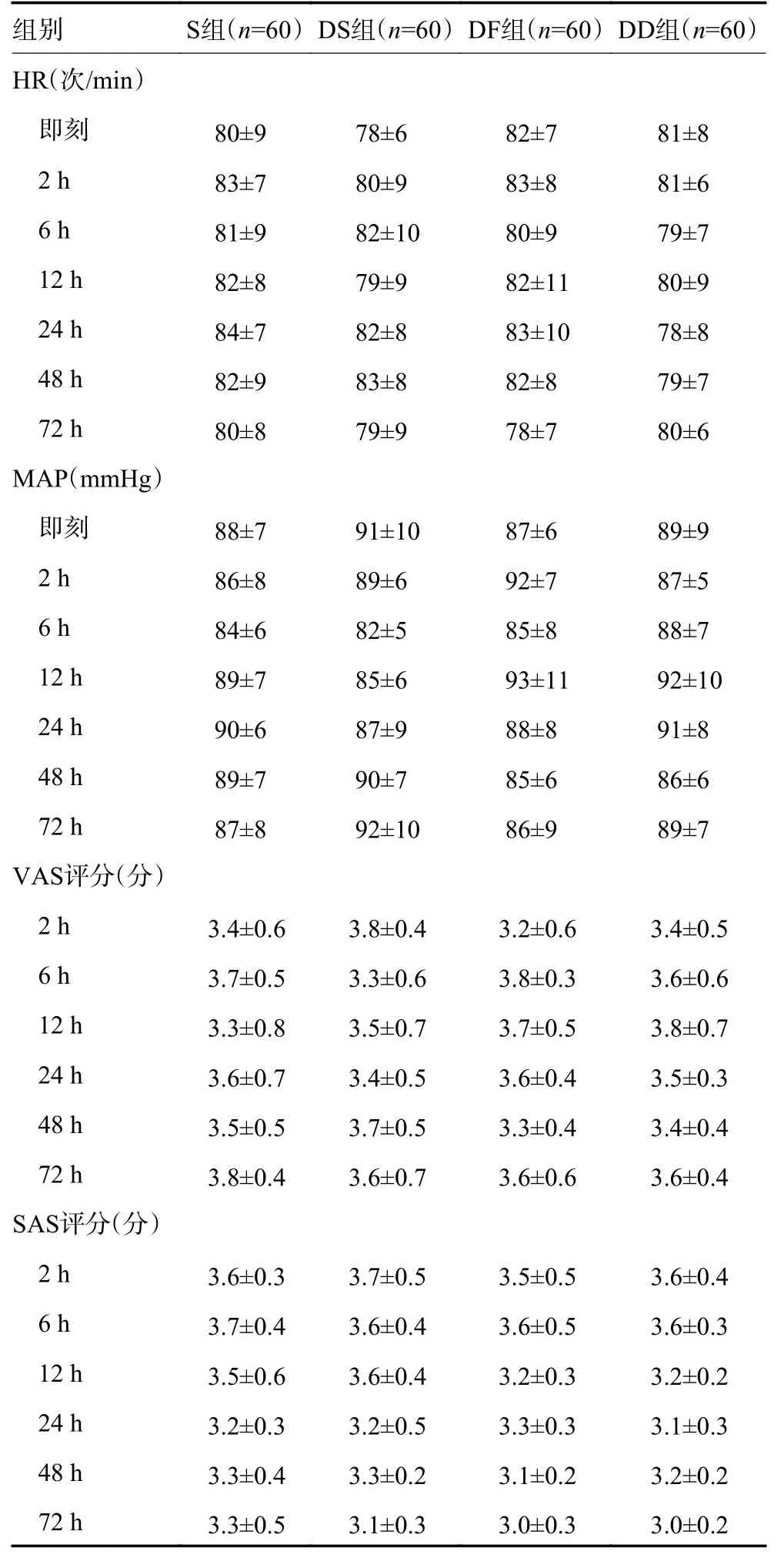
表1 240 例患者不同时点HR、MAP、SAS、VAS的比较x±s
2.3 患者AIS 评分比较
与术前1 天比较,S 组和DS 组在术后第1、2 天AIS 评分明显升高(P<0.05)。与S 组比较,DF 组和DD 组在术后第1、2 天AIS 评分明显降低(P<0.05)。DF 组和DD 组术后3 天内评分差异无统计学意义,见表2。
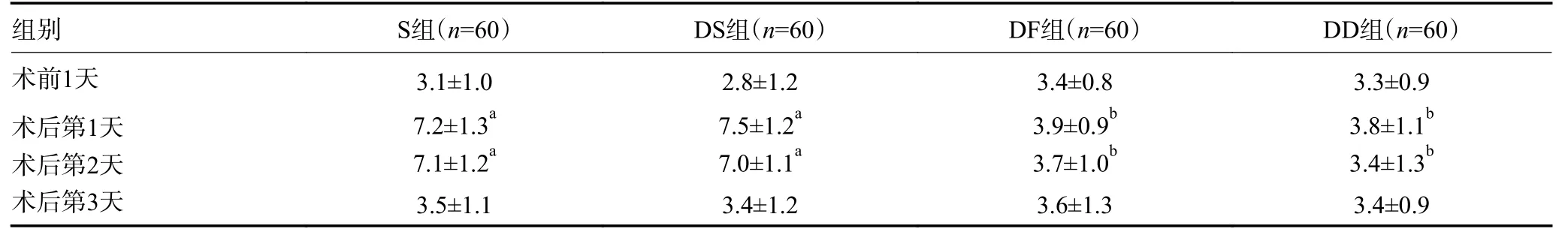
表2 240 例患者AIS 评分的比较x±s
2.4 患者QoR-40 量表比较
与术前1 天比较,S 组、DS 组在术后第1 天QoR-40 量表各项指标均明显降低,DF、DD 组在术后第1天身体舒适度、情绪状态、疼痛和总分明显降低;S 组、DS 组在术后第2 天身体舒适度、情绪状态、自理能力和总分明显降低(P<0.05)。与S 组比较,DF、DD 组在术后第1 天身体舒适度、情绪状态,心理支持和总分明显升高,在术后第2 天身体舒适度、情绪状态和总分明显升高(P<0.05)。DF、DD 组在术后3 天内各项评分差异无统计学意义,见表3。

表3 240 例患者QoR-40 量表的比较x±s
2.5 患者在术后PCIA 泵按压次数和补救镇痛比较
与S 组比较,DS、DF、DD 组在术后72h 内PCIA泵按压次数和补救镇痛差异无统计学意义(P>0.05)。
2.6 患者不良反应比较
与S 组比较,DF、DD 组恶心呕吐、头晕头痛发生率明显下降,皮肤瘙痒未见发生(P<0.05),心动过缓和嗜睡发生率差异无统计学意义(P>0.05),呼吸抑制和尿潴留未见发生,见表4。

表4 240 例患者不良反应的比较 n(%)
3 讨论
腹腔镜胃癌根治术创伤小、恢复快,但术后疼痛可诱发全身应激反应,影响免疫功能,增加肿瘤复发机会[3]。与μ 受体激动剂相比,地佐辛恶心呕吐、呼吸抑制等不良反应减少;其κ 受体激动作用,对腹部炎症性疼痛和膨胀性内脏痛效果好[4]。地佐辛联合不同药物用于PCIA,可减少不良反应发生。本研究中地佐辛联合舒芬太尼、氟比洛芬酯、右美托咪定用于腹腔镜胃癌根治术,剂量参照既往文献[2,5-6]和临床经验,结果表明4 组PCIA 安全有效,镇静镇痛效果完善。
疼痛和炎症反应是患者术后睡眠障碍的重要原因[7],后者表现为入睡困难、睡眠时间减少等[8];另外,睡眠障碍可加重术后痛觉高敏状态,影响镇痛效果[9]。既往研究表明,静脉持续泵注地佐辛和氟比洛芬酯可改善老年患者术后睡眠障碍[10]。本研究中地佐辛联合氟比洛芬酯或右美托咪定对改善患者术后前两夜睡眠障碍有积极作用,这与右美托咪定激活下丘脑视前去神经核,产生自然非动眼睡眠有关[11];另外,术后小剂量输注右美托咪定可提高镇痛效果,增加患者Ⅱ期睡眠时间,减少睡眠破碎[12],从生理和心理上有利于肿瘤患者康复。
QoR40 量表从身体舒适度、情绪状态、自理能力、心理支持和疼痛5 个方面对术后早期恢复进行评估,分值越高康复质量越好[13]。本研究DF、DD 组术后第1 天身体舒适度、情绪状态、心理支持项,术后第2天身体舒适度、情绪状态等明显升高,提示地佐辛联合氟比洛芬酯或右美托咪定PCIA 可提高患者术后早期康复质量,为肿瘤患者远期康复水平奠定基础。
不良反应是患者停用PCIA 主要原因,DF、DD组恶心呕吐、头晕头痛、皮肤瘙痒发生率显著减低,表明地佐辛联合氟比洛芬酯或右美托咪定能减少不良反应发生。DS 组各项指标较S 组差异无统计学意义,一方面是由于舒芬太尼术后镇痛不良反应较多,另外也与阿片类药可引起睡眠障碍有关[14]。DD 组以1 μg/kg 缓慢泵注右美托咪定,未见低血压和窦性心动过缓,嗜睡发生率与其他3 组无显著性差异。
综上所述,地佐辛可联合多种药物用于腹腔镜下胃癌根治术后PCIA,镇痛效果与强阿片类药无异,但联合氟比洛芬酯或右美托咪定可改善患者术后睡眠和早期恢复质量,减少不良反应发生。

