IL-6和TNF-α对孕晚期GBS感染不良妊娠结局的预测
张银銮,陆晓媛,孙 璐
(1.徐州医科大学临床医学系,江苏 徐州 221004;2.徐州医科大学附属医院妇产科,江苏 徐州 221006;3.南京中医药大学附属沭阳中医院,江苏 宿迁 223600)
妊娠晚期B族溶血性链球菌(group B streptococcus,GBS)感染是妇产科常见疾病,女性妊娠晚期GBS感染是造成产褥感染、早产、新生儿肺炎等不良妊娠结局的重要原因[1-3]。相关研究发现,女性妊娠期发生GBS感染后,母婴直接传播率高达30%以上,从而增加了新生儿不良结局的风险[4-5]。相关研究发现,妊娠女性发生蠕虫感染后,体内白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平明显上升,从而影响母婴结局[6]。孕妇分娩过程中,微环境变化可刺激机体分泌促炎性细胞因子,促炎性细胞因子的变化可诱导局部细胞组织分泌炎性因子,增加感染事件的发生风险;但是妊娠女性GBS感染后,血清细胞因子水平的变化是否会影响妊娠结局既往鲜有报道,仍需进一步探讨[7-9]。目前关于妊娠晚期GBS感染孕妇血清IL-6、TNF-α水平对不良妊娠结局预测价值尚未明确,临床缺乏有效预测妊娠晚期GBS感染孕妇不良妊娠结局的指标,积极寻找有效预测指标十分重要。因此,本研究选取298例妊娠晚期(孕35~37周)GBS感染孕妇的临床资料,探讨血清IL-6、TNF-α水平对其不良妊娠结局的预测价值,便于临床参考。
1资料与方法
1.1一般资料
选取2018年10月至2020年7月南京中医药大学沭阳附属医院收治的298例妊娠晚期(孕54~37周)GBS感染孕妇为研究组,另选取同时间段收治的妊娠晚期健康孕妇277例为对照组。两组基本资料比较差异均无统计学意义(P>0.05),见表1。本研究经过南京中医药大学沭阳附属医院伦理委员会审批通过(编号:20181001009)。

表1 两组基本资料的比较Table 1 Comparison of basic data between the two
1.2纳入与排除标准
纳入标准:①研究组符合美国2010版《围生期GBS预防指南》[10]中GBS感染诊断标准,对照组均为健康妊娠晚期(孕35~37周)孕妇;②单胎妊娠;③自然受孕;④均自愿参加本研究,并签署知情同意书。
排除标准:①近1个月内接受过受体抑制剂等药物治疗;②伴有恶性肿瘤、严重胃肠疾病、妊娠期高血压疾病、糖尿病、局部感染或全身感染等疾病;③伴有心肝肾、甲状腺等重要脏器功能障碍;④伴有胎位异常或多胎妊娠;⑤严重贫血。
剔除标准:自然失访者。
1.3方法
1.3.1 GBS的检测
外阴消毒,用无菌拭子于阴道下1/3取孕妇分泌物,之后在肛周旋转1圈,将取样用的棉拭子置入无碳转运培养基,在本院细菌培养室开展病原菌培养及鉴定。
1.3.2基础治疗方法
参照《B族溶血性链球菌围产期感染的预防和处理策略》[11]给予研究组孕妇临床干预,在孕妇临产或破膜后预防性静脉注射500万IU青霉素,随后每6h静脉注射250万IU青霉素,直至分娩;青霉素过敏者改用克林霉素,每8h静脉注射900mg,直至分娩。
1.3.3血清IL-6和TNF-α的测定
在研究组治疗前、对照组孕检时、新生儿出生72h内,抽取空腹静脉血3mL,离心分离,采用日立公司7600-020全自动生化分析仪及配套试剂,通过酶联免疫吸附法测定血清IL-6、TNF-α水平。
1.3.4不良妊娠结局的评定
追踪两组所有孕妇的妊娠结局,将出现产妇羊水污染、剖宫产、早产、产后出血、胎膜早破、胎儿窘迫、新生儿病理性黄疸、新生儿窒息、新生儿GBS感染等不良事件记为不良妊娠结局,否则记为正常妊娠结局。将生后24h出现黄疸且经皮测量(经皮黄疸仪BY-D-I,济南鑫贝西生物技术有限公司)足月儿血胆红素>12.9 mg/dL、早产儿>15mg/dL,足月儿黄疸持续时间>2周、早产儿>4或退而复现记为新生儿病理性黄疸[12]。将阴道出现流液或无法控制“漏尿”,流出的羊水混有胎脂,记为胎膜早破。
1.4观察指标
①对比研究组、对照组血清IL-6、TNF-α水平;②比较两组的妊娠结局;③对比不良妊娠结局者、正常妊娠结局者的血清IL-6、TNF-α水平;④对比研究组、对照组的新生儿血清IL-6、TNF-α水平;⑤分析妊娠晚期GBS感染孕妇血清IL-6、TNF-α水平对不良妊娠结局的预测价值。
1.5统计学方法

2结果
2.1两组血清IL-6和TNF-α水平情况
研究组血清IL-6、TNF-α水平均显著高于对照组(P<0.05),见表2。
表2 两组血清IL-6和TNF-α水平的比较Table 2 Comparison of serum IL-6 and TNF-α levels
2.2两组妊娠结局情况
研究组剖宫产、早产、胎膜早破、胎儿窘迫、新生儿病理性黄疸的发生率均显著高于对照组(P<0.05),两组羊水污染、产后出血、新生儿窒息的发生率比较,差异均无统计学意义(P>0.05),见表3。

表3 两组妊娠结局的比较[n(%)]Table 3 Comparison of pregnancy outcomes between the two groups[n(%)]
2.3研究组正常、不良妊娠结局者的血清IL-6和TNF-α水平情况
研究组298例孕妇中共有89例(29.87%)孕妇发生了不良妊娠结局,在89例不良妊娠结局中,有2例(2.25%)新生儿发生GBS感染。不良妊娠结局者血清IL-6、TNF-α水平均显著高于正常妊娠结局者(P<0.05),见表4。

表4 不良妊娠结局者与正常妊娠结局者血清IL-6和TNF-α水平的比较Table 4 Comparison of serum IL-6 and TNF-α levels in those with adverse pregnancy outcome and
2.4两组新生儿血清IL-6和TNF-α水平情况
两组新生儿血清IL-6、TNF-α水平比较差异均无统计学意义(P<0.05),见表5。

表5 两组新生儿血清IL-6和TNF-α水平的比较Table 5 Comparison of serum IL-6 and TNF-α levelsof neonates between the two
2.5妊娠晚期GBS感染孕妇血清IL-6和TNF-α水平对不良妊娠结局的预测
经ROC曲线结果分析显示,血清IL-6、TNF-α水平及二者联合对妊娠晚期GBS感染孕妇不良妊娠结局的预测具有一定的效能,其中血清IL-6、TNF-α二者联合的曲线下面积(AUC)最大,为0.881,见表6、图1。
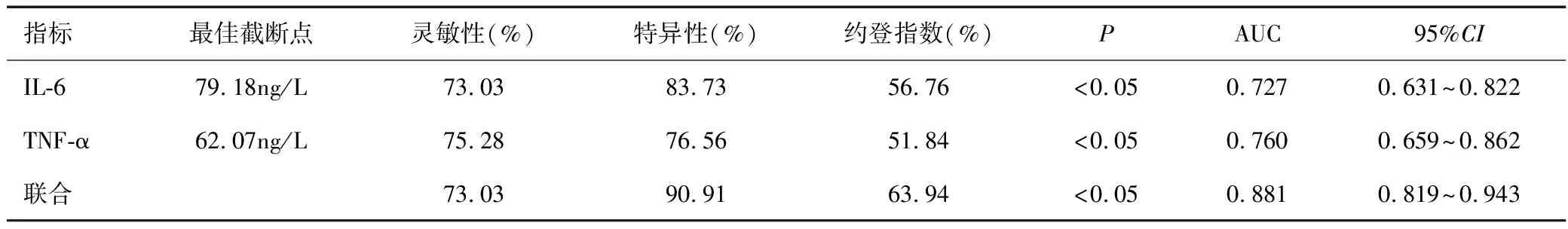
表6 妊娠晚期GBS感染孕妇血清IL-6和TNF-α水平对不良妊娠结局的预测价值Table 6 Predictive values of serum IL-6 and TNF-α levels in pregnant women withGBS infection in the third trimester of pregnancy for adverse pregnancy outcome
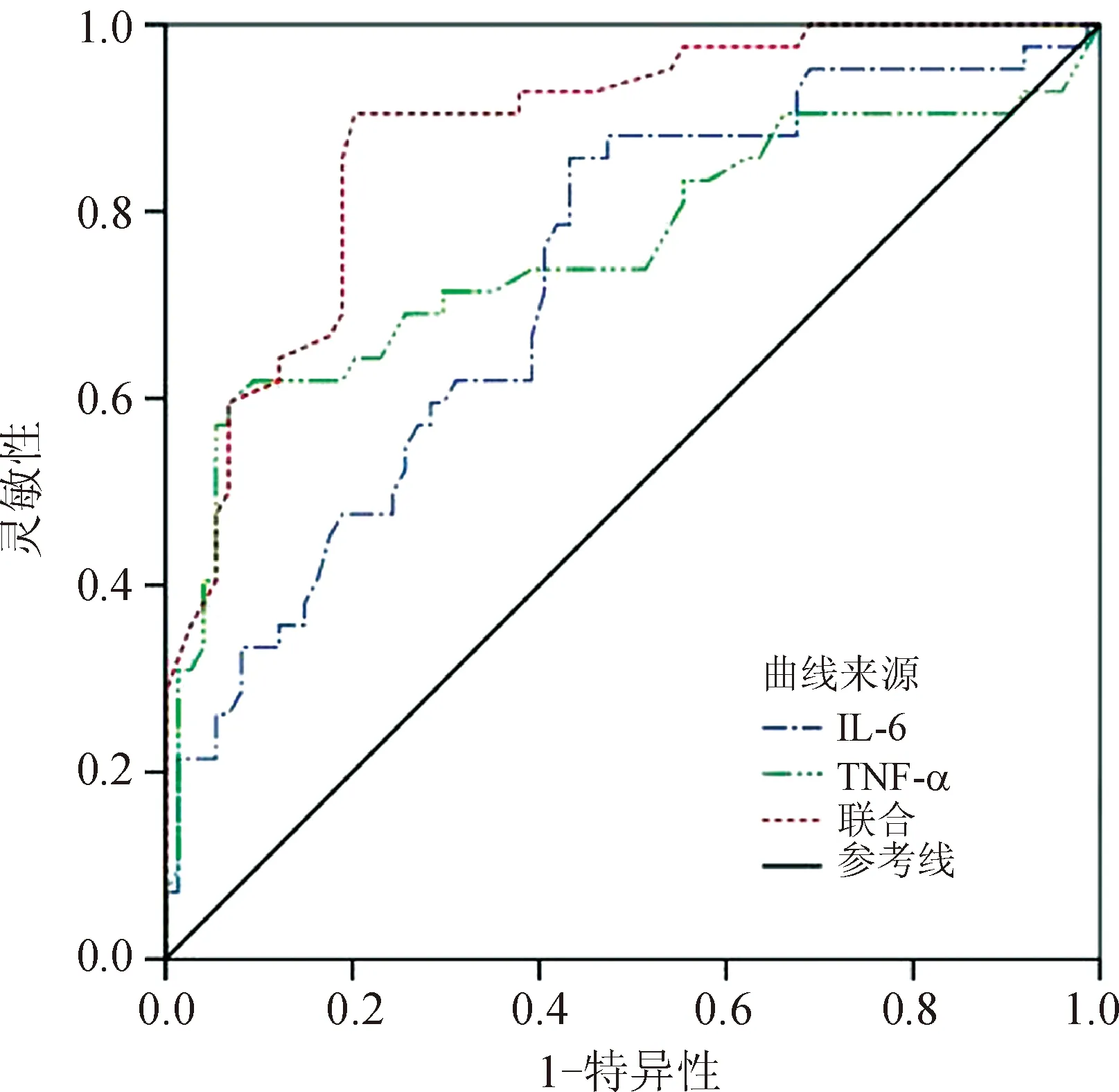
图1 妊娠晚期GBS感染孕妇血清IL-6和TNF-α及 二者联合对不良妊娠结局预测的ROC曲线Fig.1 ROC curve of serum IL-6,TNF-α and theircombination in the prediction of adverse pregnancyoutcome in pregnant women with GBS infectionin the third trimester of pregnancy
3讨论
3.1研究背景
GBS感染以Ⅰa型、Ⅲ型和Ⅴ型为主,处于育龄期女性多见GBSⅠa型感染,Ⅲ型GBS荚膜多糖活性高,易粘附于女性阴道[13-14]。有资料显示,妊娠女性GBS感染率在10%~32%,需引起临床重视[15]。本研究显示,研究组妊娠晚期GBS感染孕妇早产率为17.11%,与既往相关报道[16]结果类似。人体生殖道、肠道的GBS带菌率相对较高,当女性阴道微生态平衡失调,GBS则将过量繁殖,上行可造成妊娠女性胎膜感染,降低胎膜张力,最终造成胎膜早破[17]。胎膜早破后,机体天然保护屏障遭损坏,GBS则可继续上行侵入孕产妇宫腔,造成羊水感染、新生儿感染、盆腔感染等不良事件发生。此外,GBS也可通过胎盘-脐血管途径造成胎儿感染,继而发生胎儿窘迫[18]。本研究显示,研究组妊娠晚期GBS感染孕妇胎儿窘迫发生率高于健康孕妇,与既往研究[19-20]结果相同。
3.2妊娠晚期GBS感染孕妇血清IL-6和TNF-α水平分析
IL-6是机体典型炎症因子,主要由巨噬细胞、淋巴细胞、上皮细胞等产生,其在机体组织损伤早期即可产生,参与激活、调节免疫应答反应,介导T细胞和B细胞的增殖、分化,在机体炎症反应中发挥重要作用[21]。女性妊娠期子宫蜕膜、绒毛膜、羊膜和胎盘等滋养细胞均可诱导合成IL-6,当孕产妇发生宫内感染时,羊水、血清中IL-6水平明显升高[22]。TNF-α是激活细胞因子体系的启动因子,是诱导机体炎症反应的重要介质,当机体组织受到损伤后,TNF-α在人体循环中迅速高表达,人体内细胞级联效应被激活,导致过度炎症,使炎性细胞活化,加剧炎性反应,导致或加剧机体感染事件的发生[23]。相关研究表明,IL-6、TNF-α的表达水平随正常妊娠进展而呈现逐渐降低的趋势[24-25]。因此,妊娠晚期GBS感染孕妇血清IL-6、TNF-α水平对不良妊娠结局预测具有一定的临床参考价值。
本研究显示,研究组血清IL-6、TNF-α水平均显著高于对照组,提示妊娠晚期GBS感染孕妇存在血清IL-6、TNF-α水平过高现象。研究组剖宫产、早产、胎膜早破、胎儿窘迫、新生儿病理性黄疸的发生率均显著高于对照组,提示妊娠晚期GBS感染孕妇不良妊娠结局发生风险高于健康孕妇。本研究的研究组中有89例孕妇发生了不良妊娠结局,不良妊娠结局者血清IL-6、TNF-α水平均显著高于正常妊娠结局者,提示妊娠晚期GBS感染孕妇血清IL-6、TNF-α水平与妊娠结局相关。本研究中经ROC曲线结果分析显示,血清IL-6、TNF-α及二者联合预测妊娠晚期GBS感染孕妇不良妊娠结局的AUC分别为0.727、0.760、0.881,其中血清IL-6、TNF-α二者联合的ACU最大,提示妊娠晚期GBS感染孕妇血清IL-6、TNF-α二者联合预测不良妊娠结局具有较高的价值,可更全面地发挥优势,获得更高的效能。
3.3小结
妊娠晚期GBS感染孕妇存在血清IL-6、TNF-α水平过高现象,不良妊娠结局发生风险高,妊娠晚期GBS感染孕妇血清IL-6、TNF-α二者联合预测不良妊娠结局具有较高的价值。血清IL-6、TNF-α在临床中检测简单、易得,可将其作为临床诊断GBS感染的辅助指标。

