CT多征象诊断及鉴别诊断鼻-鼻窦真菌感染研究
胡凤玲, 李艳艳, 王军大*
1. 重庆市中医院放射科, 重庆 400021; 2. 重庆市中医院药剂科, 重庆 400021
鼻-鼻窦真菌感染是一种常见的特异性感染性疾病,近年来随着抗生素的滥用及自身免疫疾病发病率的增加等,真菌性感染呈逐年攀升趋势。鼻腔真菌性感染分为侵袭性及非侵袭性两类[1],其中侵袭性包括急性侵袭性、慢性侵袭性及慢性肉芽肿性真菌性鼻窦炎,非侵袭性包括过敏性真菌性鼻窦炎和真菌球。目前国内以非侵袭性多见,但多数患者临床症状不典型,表现为鼻阻塞、鼻引流、鼻过敏和鼻下垂[2],致使其与鼻窦其他病变极易混淆,既往CT单征象分析显示软组织内不规则团块状高密度影、钙化,邻近鼻腔-窦壁骨质增生硬化或骨质破坏等征象可以诊断鼻-鼻窦真菌感染[3-5],但误诊率极高,错过最佳治疗时间,而多种CT征象对于诊断及鉴别诊断鼻-鼻窦真菌感染的权重是否相同至今无相关报道,有鉴于此,笔者拟通过总结典型鼻-鼻窦真菌性感染与鼻-鼻窦其他病变CT征象,通过多因素Logistic回归旨在探讨各种征象及其联合征象的诊断效能。
1 资料与方法
1.1 一般资料
回顾性收集2018年1月至2021年12月经耳鼻喉科就诊、且存在完整鼻窦CT扫描资料及鼻腔镜组织病理学检查患者,共纳入107例。记录鼻-鼻窦真菌感染与鼻窦其他病变发生性别、平均年龄、病程及有无鼻窦炎手术史分布情况(详细数据见表1)。检查前向所有受检患者告知检查的目的及风险,经病人同意并签署知情同意书,此回顾性研究获得医院伦理委员会批准(No.2019-ky-51)。
1.2 CT扫描方法
采用GE 64排128层螺旋CT仪扫描,扫描参数:管电压120 kV,管电流250 mAs,层厚3 mm,螺距3 mm。扫描基线与硬腭平行,扫描由牙齿槽根部至额部水平,0.625 mm薄层冠状位、矢状位重建。CT增强扫描参数:注药后延迟20 s后扫描动脉期,延迟30 s后扫描静脉期。
1.3 图像分析
由两名影像科医生在未知病理结果情况下独立阅片,对鼻窦腔内是否有软组织充填、不规则团片状稍高密度影或斑点状、条状及团块状钙化,是否伴有邻近鼻腔-窦壁骨质增生硬化或骨质破坏,病变位置及累及范围的CT征象做出分析,取得一致意见后分析所见征象,并记录数据,如遇结论不一致,再由另一名高年资主任医师(工作30年)独立阅片分析,而后三者讨论一致得出最后结果。
参考标准:鼻窦腔内软组织充填(鼻窦腔软组织几乎填满鼻窦腔,其内空气影明显减少),不规则团片状稍高密度影、斑点状、条状及团块状钙化(软组织内密度不均,部分密度高于软组织,其CT值>70 Hu),邻近鼻腔-窦壁骨质增生硬化或骨质破坏(对比邻近、对侧骨质,骨质增厚、密度增高、骨质不连续、缺损)。
1.4 统计学分析
使用SPSS 24.0软件对性别、年龄及CT征象计数资料行χ2检验,以P<0.05认为差异有统计学意义。对有统计学意义的征象计数再纳入多因素Logistic回归分析模型,找出特征性征象,根据特征性征象绘制模型的受试者操作特征(ROC)曲线,并计算曲线下面积(AUC)、95%置信区间(CI)、敏感度和特异度。
2 结果
2.1 真菌性鼻-鼻窦炎与鼻窦其他病变的CT征象表现
27例鼻-鼻窦真菌性感染:表现为1例黏膜增厚,其余26例鼻窦腔内软组织充填,增强后不强化,26例病灶局限于单侧(其中2例病灶累及两个或多个窦腔)。48例慢性鼻-鼻窦炎、鼻息肉:黏膜增强后多明显强化,鼻息肉增强后均匀或不均匀明显强化。24例鼻乳头状瘤:表现为8例病灶局限在鼻腔,其余病灶中心位于鼻腔向邻近上颌窦、筛窦生长,增强后轻度强化。2例鼻血管瘤:均分布于鼻腔内,CT表现为鼻腔结节状均匀软组织影,增强后呈“渐进性”强化。4例鼻淋巴瘤:表现为鼻窦腔软组织密度影,呈膨胀性生长,密度均匀,增强后均匀或不均匀轻度强化,2例邻近组织受侵。2例鼻-鼻窦鳞状细胞癌:表现为多鼻窦腔内部分软组织充填,与周围组织分界不清,增强后不均匀明显强化,淋巴瘤及鳞状细胞癌均为混合分布。
2.2 真菌性鼻-鼻窦炎多征象Logistic分析
真菌性鼻-鼻窦炎、鼻窦其他病变的CT征象组间比较显示,软组织内稍高密度影、钙化,骨质改变及窦腔分布组间比较具有统计学差异,见表1。将表1中真菌性感染与鼻-鼻窦其他病变组间比较具有统计学差异的影像学征象,纳入二元Logistic回归分析模型,用条件向前法筛选变量,引入变量的检验水准α=0.05,根据其OR值(详细数据见表2),软组织内团块状高密度影、钙化,邻近鼻窦壁骨质增生硬化,病灶范围位于上颌窦内是诊断鼻-鼻窦真菌性感染的独立危险征象;分别绘制3个征象模型的ROC曲线,各个征象的AUC、敏感度及特异度(详细数据见表3)。

表1 鼻-鼻窦真菌性感染与鼻-鼻窦其他病变CT平扫征象比较

表2 多征象二元Logistic回归分析结果

表3 多征象及两个、三个征象联合绘制ROC曲线下面积及诊断鼻窦真菌感染灵敏度和特异度
2.3 鼻-鼻窦真菌感染CT多征象表现
本研究中的CT多征象表现见图1~图5。

图1 a~c. 鼻窦CT平扫(鼻窦真菌性感染):左侧上颌窦窦腔扩张,其内软组织填充、密度不均,上颌窦内及窦口窦道复合体见斑点状、条块状钙化,上颌窦内侧壁及外侧壁骨质破坏;d. 真菌球病理结果,病理图片显示其内可见真菌菌丝

图2 鼻窦CT平扫+增强(鼻乳头状瘤):右侧上颌窦及鼻腔软组织充填,密度均匀,上颌窦窦口扩大,增强后呈不均匀轻度强化

图3 鼻窦CT平扫+增强(鼻血管瘤):右侧下鼻甲旁见结节软组织,呈渐进性强化

图4 鼻窦CT平扫(鼻淋巴瘤):右侧上颌窦、蝶窦、鼻腔及双侧筛窦、额窦内见软组织充填,密度不均匀,邻近骨质破坏、吸收
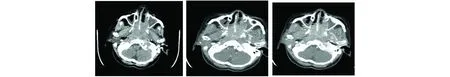
图5 鼻窦CT平扫+增强(鼻鳞状细胞癌):双侧鼻腔软组织充填,与周围组织分界不清,邻近骨质破坏,增强后不均匀明显强化
3 讨论
鼻-鼻窦真菌感染发病率日益增高,致病真菌主要为曲霉菌属[6]。目前CT检查是鼻窦病变的首要检查方法[7,8],能详细显示鼻-鼻窦及邻近部位的影像解剖及其变异,对病变的密度、范围、骨质破坏的严重程度提供重要的信息。有学者研究显示,鼻部解剖结构异常,为真菌的生长繁殖提供有利条件[9],亦有诸多学者研究显示,不同类型的真菌性鼻窦炎,其CT表现也不同[10-12],其中真菌球为最特征性表现,CT表现为单个鼻窦受累为主,鼻窦黏膜增厚,受累窦腔内呈软组织影,中间条索状、斑块状等不规则钙化,病理结果往往提示为坏死的霉菌丝中磷酸钙盐沉积所造成,真菌感染长期刺激可导致鼻窦骨质增生硬化;过敏性真菌性鼻窦炎多表现为多窦受累,CT表现为云絮状影,由变应性黏蛋白积聚而形成[13],邻近骨质多出现骨质破坏。
分析本组真菌性鼻窦炎的病例,女性好发,单侧病灶为主,病灶多局限于单个窦腔,上颌窦为最易好发部位,鼻窦腔软组织充填,其内团块状稍高密度影,斑点状、条块状及团块状钙化,以上征象符合文献报道[14-16]。文献报道[17,18],软组织内稍高密度影、钙化是诊断真菌性鼻窦炎最典型的一个征象,病灶主要分布在上颌窦,骨质增生硬化、骨质破坏也具有重要价值,而骨质增生硬化较骨质破坏常见;鼻窦其他病变发生软组织内稍高密度影、钙化较少见,通常累及多个窦、腔(部分良性肿瘤性病变也可在单个鼻窦腔,最好发鼻腔),鼻窦肿瘤性病变容易发生骨质破坏。本次研究显示软组织内稍高密度影、钙化,邻近鼻窦壁骨质增生硬化,病灶范围位于上颌窦内3个征象是诊断鼻窦真菌性感染的独立危险因素;但是软组织内稍高密度影、钙化,邻近鼻窦壁骨质增生硬化的敏感度较低,通过两两征象联合提高了敏感度,同时提高了诊断的正确率,ROC模型的AUC值较单一征象增高;当3个征象联合时,虽然敏感度有所减低,但其特异度及正确率增高,其AUC值最高,可见3个征象联合诊断价值最高。CT多征象对于真菌性鼻窦炎的诊断及鉴别诊断就有价值。
本次回顾性研究存在不足,病例样本数不大,对比文献报道,真菌性鼻窦炎的软组织内稍高密度影、钙化,邻近鼻窦壁骨质增生硬化比例减低,降低了诊断及多征象联合诊断的价值,另外鼻血管瘤、淋巴瘤及鳞状细胞癌病例样本量只有几例,其他鼻-鼻窦疾病未完全包含,筛选的部分病例为未进行CT增强检查,未把CT增强征象纳入研究,还需要后续完善样本筛选及更大样本病例进行验证。
综上所述,CT征象软组织内稍高密度影、钙化,邻近鼻窦壁骨质增生硬化,病灶范围位于上颌窦内是诊断鼻-鼻窦真菌性感染的独立危险因素。基于CT多征象建立的Logistic模型及ROC曲线能有效地鉴别鼻-鼻窦真菌性感染与鼻窦其他病变(慢性鼻窦炎、鼻息肉、鼻-鼻窦乳头状瘤、鼻血管瘤、鼻淋巴瘤、鼻鳞状细胞癌等),提高了鉴别诊断的敏感性、特异性及正确率。

