右肱骨近端骨折术后发生VTE死亡1例报告并文献分析
周立波,谭新欢,慈斌斌
山东省文登整骨医院,山东 文登 264400
静脉血栓栓塞症(VTE)包括深静脉血栓(DVT)和肺动脉血栓栓塞(PTE),是VTE发生在不同部位与阶段的两种临床表现形式,是骨折后围术期较常见的并发症[1],也是导致创伤骨科患者死亡的最主要因素之一[2],临床上往往以下肢骨折发生VTE的概率大,上肢骨折很少发生。本例患者因右肱骨近端粉碎骨折3h入院,伤后51h实施切开复位、钢板内固定手术,术后10d并发VTE死亡。上肢骨折并发VTE临床鲜有报告,为避免类似情况发生,笔者现总结报告如下。
临床资料
1一般资料患者女性,63岁,因“骑电动车摔伤致右肩肿痛、畸形伴活动受限3h”入院。既往体健。入院查体:头额部、右眼睑、鼻部、右脸颊、上唇皮肤擦伤,创面渗血,右眼睑肿胀,视物清晰,右肩部肿胀、压痛、活动受限,右上肢皮肤感觉无异常,右桡动脉搏动可扪及,右手指动及血运可。CT检查示:右肱骨近端示多发不规则骨折线,骨折块明显分离、移位,折线累及关节面,关节面不平整。入院诊断:(1)右肱骨近端粉碎骨折(图1);(2)头面部擦伤。
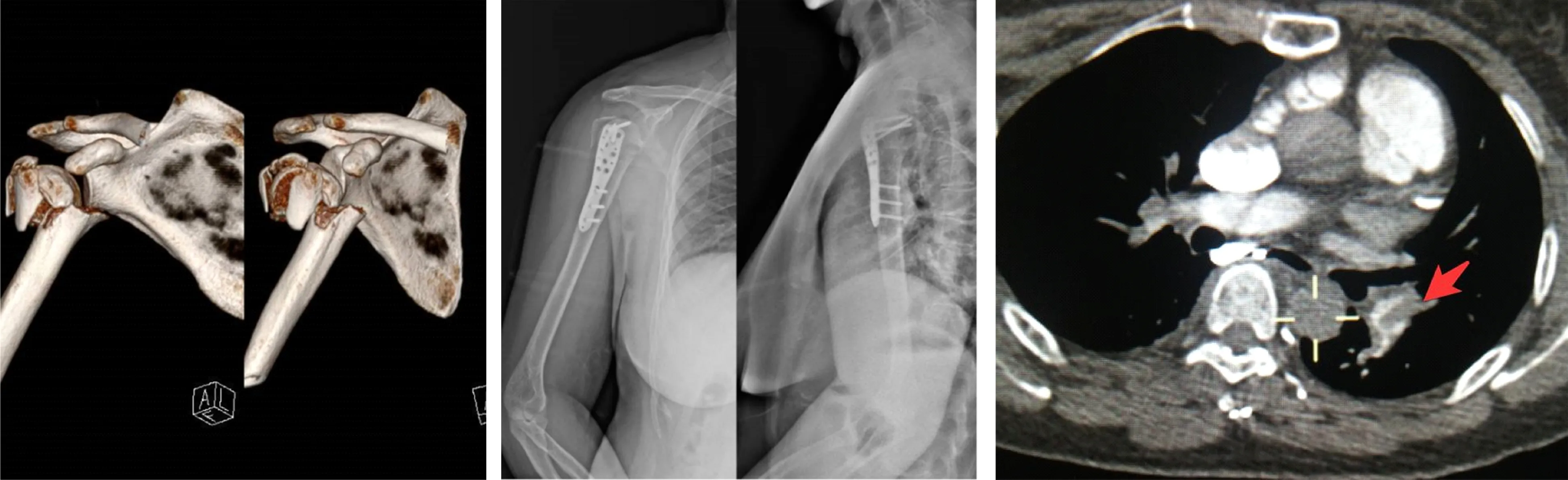
图1 术前右肩CT三维重建片 图2 术后右肩正位、穿胸位X线片 图3 术后第3天肺部CTA(CT血管造影)检查结果示双肺下叶索条状高密度影
2治疗与结果患者入院后完善检查,给予五水头孢唑啉钠1.0g、酮咯酸氨丁三醇30mg、复方甘露醇250mL静脉滴注,每日2次;口服中药温通经脉,活血化瘀,消肿止痛。术前异常化验指标,血常规:白细胞计数(WBC)11.96×109/L、中性粒细胞数(NEUT)9.25×109/L、超敏C反应蛋白(hs-CRP)6.50mg/L(正常值0.00~1.00mg/L);血凝6项:血浆活化部分凝血活酶时间(APTT)21.60s(正常值23.00~40.00s);血栓弹力图:反应时间(R)4.30min(正常值5.00~8.00min),血凝块生成速率(Angle)74.10deg(正常值53.00~72.00deg)。入院第3天,在臂丛神经阻滞下行右肱骨近端骨折切开复位钢板固定术(图2),手术顺利,术后患者回病房即下地活动,药物治疗同术前。术后第1天,手术切口轻微红肿,少量渗血,右前臂无肿胀,右手指活动及血运良好;复查血常规WBC 13.1×109/L 、NEUT 11.95×10/L、血红蛋白(HGB)113.00g/L、红细胞沉降率测定(ESR)49。术后第2天,患者自述晚上睡眠差,给予口服阿普唑仑0.8mg。术后第3天凌晨2:35,患者诉轻微头痛、伴恶心,无呕吐,测血压(BP):109/75mmHg,触诊桡动脉搏动频率较快,急查心电图:心率112次/min,偶发室性早搏;急查血常规:WBC 12.85×109/L、NEUT 10.46×109/L、HGB 100g/L、血小板(PLT)241×109/L,给予甲氧氯普胺注射液10mg,im(肌肉注射),持续低流量氧气吸入,30min后患者感头痛、恶心症状缓解,无心慌、胸闷,触诊患者桡动脉搏动较前明显平稳。术后第3天6:00,家属反映患者上卫生间返回后突感胸闷、气短、出虚汗,急测血压为61/48mmHg,给予吸氧,心电监护,羟乙基淀粉130/0.4氯化钠注射液500mL静滴,复方氯化钠液500mL,静脉滴注,输液后复查BP 132/93mmHg,立即护送患者行肺动脉CT血管造影(CTA)检查,结果显示双肺下叶索条状高密度影(图3),提示肺动脉栓塞,颅脑CT检查未见明显异常。检查期间,患者突发呼吸骤停、心脏停搏,予持续胸外按压并紧急转入重症医学科,呼吸机辅助呼吸,常规抢救用药,并进行药物溶栓治疗;09:00给予尿激酶120万U静滴,2h后予肝素钠注射液1.25万U静滴。09:34恢复窦性心率,上午11:14床边彩色多普勒血流显像(CDFI)检查显示:右侧腋动脉、肱动脉管腔内血流信号充盈欠佳;右侧腋静脉、肱静脉上段及贵要静脉管腔内透声差,见实性低弱回声,双侧髂外、股、腘静脉回流通畅。提示:右侧腋静脉、肱静脉上段及贵要静脉血栓形成。查体:右上肢肿胀、青紫明显,皮温低。13:00复查超声见肝周、脾周及下腹腔大量积液;16:00胸部彩超示左侧胸腔积液,深约6cm,考虑溶栓并发脏器出血。患者病情进展加重,出现多器官功能障碍综合征,尿量较少,身体肿胀,给予血液净化治疗。此后患者一直呈深昏迷状态,双侧瞳孔散大,对光反射消失,多次脱机试验无自主呼吸。至术后第10天,家属放弃治疗,要求停用呼吸机,患者死亡。
讨 论
1骨折围术期VTE形成的原因及相关并发症
VTE是目前公认的三大心血管疾病之一[3],其发生与Vichow三因素有关,即血流减缓、血液高凝、血管壁受损;其次,手术治疗也可成为诱发VTE发生的重要因素之一。骨折发生后,骨折端移位压迫血管导致血管壁挫伤,血管局部受压明显及肢体肿胀、活动减少导致静脉血流减缓,创伤后机体本身的应激反应导致血液呈高凝状态,尤其以下肢股骨干骨折、粗隆间骨折、骨盆骨折等最为常见[4]。VTE可发生于全身各部位静脉,以下肢静脉最常见;VTE的发生与损伤程度、年龄、术前等待时间等有关。姚东晨等[5]认为多发骨折患者更易发生DVT;也有学者研究[2]显示多发伤患者近端血栓和混合血栓的发生率为6.56%。年龄>40岁发生VTE的风险明显增高[6],且年龄每增加10岁风险增高1倍。李树灏等[7]研究发现治疗等待时间越长DVT的发生率越高。
VTE形成后可诱发PTE、血栓后综合征(PTS)、肺动脉高压(CTEPH)、呼吸功能不全及抗凝后脏器出血等并发症。VTE形成后体内血流的压力改变可能会导致血栓栓子脱落,栓子自上下腔静脉进入肺动脉后可造成PTE,PTE发生有局部也有多部位,其形成后可继发血栓形成,导致恶性循环,血流动力学不稳定使肺部血流量减少导致肺泡缺血坏死及循环障碍,最终导致呼吸功能不全及血栓的形成。最新一项Meta分析研究发现[8]约70%的PTE形成来源于下肢DVT,如血栓较稳定,长期附着于血管壁,会影响血流回流,导致静脉回流障碍,逐渐形成PTS。急性PTE抗凝药物使用时受包括年龄、肝肾功能、血小板量等评价因素影响可出现血小板减少导致脏器出血等,严重者危及生命。
2急性PTE的临床诊断方法
急性PTE是创伤骨科治疗中非预期死亡的常见并发症之一,约1/3的PTE发生患者可出现猝死[9-10]。因其缺乏特异性表现,临床容易误诊或漏诊。PTE的临床诊断目前主要借助于实验室、超声心电图、胸部X线片或CT、肺动脉造影、CT肺动脉造影(CTPA)等相关检查。临床较为常见的是血浆D-二聚体,对于急性期其诊断敏感率>92%,但其敏感性随年龄增加而下降[11];动脉血气分析表现为低氧血症及肺泡-动脉血氧分压差加大;心功能受损后出现血浆肌钙蛋白及脑钠肽升高,也可将其作为评估预后的重要指标;心电图表现为突发的窦性心动过速、心房颤动、右束支传导阻滞、T波倒置、ST段异常等,均可作为急性PTE的预判指标,而超声心电图在诊断及排除心血管异常方面则更为精准,若结合心脏彩超则可明确诊断;PTE患者胸部X线片及CT检查可见血管纹理变细,肺野透亮度增加,肺不张或膨胀不全、右心室扩大甚至可见胸腔积液等,但因其敏感度不高,在PTE急性期现在已经很少采用;目前选择性肺动脉造影已成为诊断PTE的“金标准”,敏感度高达98%[12],但肺动脉造影是一种有创操作,不乏发生相关并发症及致死案例,所以临床应严格掌握适应证;CTPA可直观地显示肺动脉血栓的具体部位、面积及严重程度等,因其无创、快捷且对PTE诊断的敏感度及特异度较高,目前在一些大型医院已成为诊断急性PTE的首选方法。
3本病例死亡原因分析
目前临床对下肢创伤骨折患者采取物理、药物等措施预防VTE发生的必要性已得到广泛认同[13-14]。而上肢骨折临床较少发生,因为大多数上肢骨折患者围术期可正常下地活动,且下肢血管壁的完整性及血流通畅性不受影响。有报道[15]上肢骨折DVT的发生率在0.65%~0.87%,相比下肢骨折术后不同部位DVT的发生率10.8%~50.0%低十几倍至几十倍不等,所以临床对上肢骨折并发VTE缺乏足够的重视。同样由于急性PTE临床表现缺乏特异性,很容易漏诊、误诊。本例患者年龄大、损伤重伴多发伤、术前等待时间长、手术二次创伤等可作为评价DVT发生的风险因素,该患者因右肱骨近端粉碎骨折并肩关节脱位术后并发VTE致死,分析原因有以下几方面:(1)患者从入院到术后均未检测D-二聚体,虽然D-二聚体不能作为PTE发生的独立危险因素,但在受伤初期如果D-二聚体数值较高可作为急性PTE诊断敏感指标之一,所以对于上肢骨折患者进行常规D-二聚体监测同样尤为重要。(2)患者入院后第2天进行手术治疗,此期间未采取具体预防VTE发生的措施,术前等待时间过长也是导致VTE形成的又一重要因素,研究[16]表明伤后3d内DVT的发生率是逐渐升高的,所以对于上肢骨折患者入院后也应尽快进行预防诊治及DVT的筛查工作。长时间的术前等待可导致血栓形成,加之手术二次创伤可能导致血栓形成进一步加重或诱发血栓脱落,最终导致PTE的发生。(3)围术期产生的疼痛和肢体肿胀等症状对VTE并发症有所掩盖,研究表明约50%的上肢静脉血栓形成所致的PTE患者可无症状[16]。本例患者术后第3天夜间出现头痛、恶心,当时有血压下降及心率快等表现,无胸闷气短、患肢肿胀、青紫等PTE常见的症状,所以并未从VTE并发症方面进行分析,直至出现胸闷、气短、出虚汗、血压降低才予以重视,此时PTE已经形成,虽然抢救及时,但仍出现脏器出血等并发症,最终导致死亡。
4本病例应吸取教训
从本病例中笔者充分认识到上肢骨折也可能并发VTE,甚至死亡,笔者认为预防上肢骨折并发VTE形成应注意以下几点:(1)对于上肢骨折病例也需要按照指南和专家共识做好DVT的相关检验、检查工作,并在围术期采取相应的预防措施;(2)应扩大诊断思维,因为上肢骨折并发VTE早期症状并不典型,需要将临床症状与实验室检查、相关影像学分析等相结合,提高诊断效能,临床上一定不能忽视;(3)认识多学科会诊制度的重要性,对于上肢骨折围术期出现的VTE不典型症状,同样要提高重视,有责任心,积极请求内科、重症医学科等相关科室进行会诊,完善检查以排除安全隐患;(4)临床应注意学习及经验积累,本例患者临床较为罕见,应及时总结经验教训,查阅相关资料,提高认识,扩大知识面,避免此类事件的再次发生。

