高血压所致肾损害患者临床及病理分析
王淑平,刘树军,李起奉,王雁德*
(1.松原吉林油田医院 血液净化中心,吉林 松原138000;2.吉林大学第二医院 肾病内科;3.吉林市人民医院 肾病内科)
高血压可以导致全身多个器官及系统的病变,其中肾脏是其损害的重要靶器官[1-2]。原发性高血压导致的肾脏损害主要体现为肾脏血管病变,称为良性肾小动脉硬化,晚期可见肾小球的萎缩及硬化,并最终导致肾功能完全丧失。而在肾脏功能受损的过程中,由于肾脏对水钠排泄障碍、血管内皮损伤因子增加、肾素-血管紧张素-醛固酮系统的激活等也可导致血压进一步增高。63%-90%的恶性高血压患者存在不同程度的肾脏结构和功能损害[3],且可快速发展至终末期肾脏病。
1 资料与方法
1.1 研究对象2003年1月至2020年12月间收住松原地区各医院及吉林大学第二医院肾病内科,且行肾穿刺活检病理诊断为良性肾小动脉硬化患者101例,恶性高血压患者30例,共131例,其中男92例,女39例,男∶女=2.36∶1,年龄区间(16-70)岁,平均年龄(44.15±14.61)岁。所有入选患者均符合2017年ACC/AHA高血压指南[4],同时排除其他肾脏疾病。
1.2 方法查阅病历,收集并登记所有患者的发病年龄、性别、血压等一般资料,血常规、肾功能、肾小球滤过率(eGFR)、24 h尿蛋白定量等实验室检查资料及肾脏病理资料。并将131例患者按照2017年ACC/AHA指南分为高血压病Ⅰ级组、高血压病Ⅱ级组及高血压病Ⅲ级组共3组,其中,高血压病Ⅰ级组42例,高血压病Ⅱ级组30例,高血压病Ⅲ级组59例。
1.3 肾脏病理学检查所有病例肾穿刺活检穿出肾组织均分3部分,分别做免疫荧光检查(IgA、IgG、IgM、C3、C4、C1q及Fib)、光镜检查(HE、PAS、PASM-Masson及Masson)及电镜检查。
1.4 统计学方法应用SPSS22.0 统计软件进行统计学分析,所有数据以均数±标准差表示,组间差异采用F检验。计数资料用例数(n,%)表示,用Fisher检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组高血压肾损害患者临床资料比较
131例高血压肾损害患者中,男∶女为2.36∶1。高血压病Ⅲ级组患者的年龄明显低于高血压病Ⅰ级组(P<0.05)。高血压病Ⅲ级组患者的肌酐明显高于高血压病Ⅰ级组及Ⅱ级组,肾小球滤过率明显低于高血压病Ⅰ级组及Ⅱ级组(P<0.05)。高血压病Ⅱ级组患者的肾小球滤过率明显低于高血压病Ⅰ级患者(P<0.05)。高血压病Ⅱ级组及Ⅲ级组患者的24 h尿蛋白定量明显低于高血压病Ⅰ级组(P<0.05)。见表1。
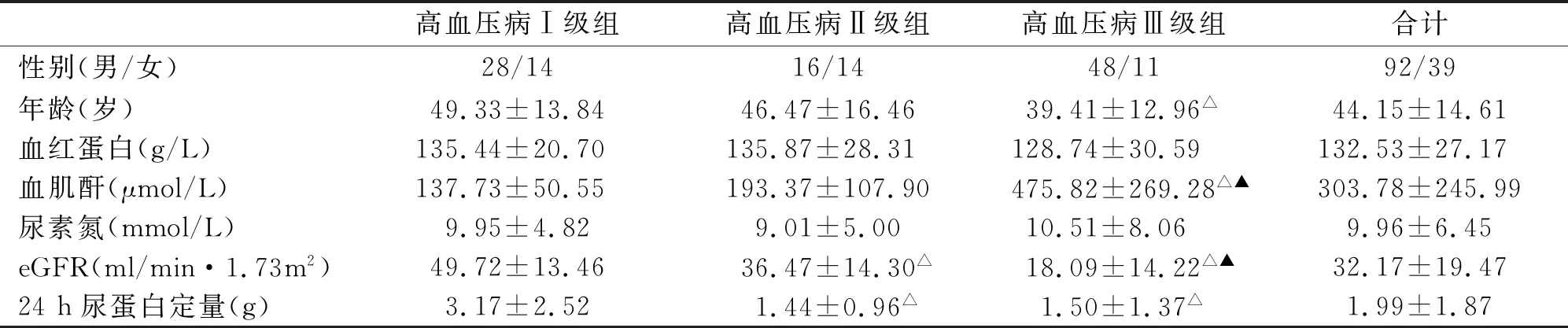
表1 高血压肾损害3组患者的临床资料比较
2.2 3组高血压肾损害患者病理资料比较
高血压肾损害患者的病理类型以良性肾小动脉硬化为主,占77.10%。良性肾小动脉硬化患者在各高血压等级分组之间的比较无统计学差异(P>0.05)。见表2。

表2 高血压肾损害患者的病理资料比较
3 讨论
2017年ACC/AHA指南显示,血压高于130/80 mmHg即可诊断为高血压。控制血压的电信号、生化力和机械力之间存在相互作用。电信号由人体自主神经系统的交感神经系统(SNS)产生,生化力由肾素-血管紧张素-醛固酮系统(RAAS)、细胞因子和神经激素(如去甲肾上腺素、加压素等)产生,机械力由心率,血管扩张/收缩和有效循环血容量控制。随着血压的升高,靶器官所受到的损害也将加重[5-6]。
良性肾小动脉硬化在病理方面主要表现为入球小动脉透明样变,而这种病变并非与血压升高成正比,老年人在无高血压的情况下依然可以出现入球小动脉透明样变。与一般认知不同,入球小动脉透明样变实际上是小动脉的软化,因为其内径较无此病变的小动脉内径明显增加,同时其下端的肾小球多发生的是系膜细胞的肥大及血管襻扩张,并无缺血皱缩。在发病机制方面,凝血亢进和纤溶抑制以及血小板活化可诱发入球小动脉透明样变[7]。由于高血压导致肾损害的患者多为临床确诊后即开始治疗,很少有患者行肾穿刺活检检查,因此相关的病理及临床资料难以收集,相关研究也较少。恶性高血压所致肾损害的病理特征性肾脏改变为小动脉和微动脉的增生性内膜炎及纤维素样坏死[8]。恶性高血压诊断标准为急性血压升高,舒张压>130 mmHg伴Keith-Wagener眼底分级为Ⅲ-Ⅳ级损害。恶性高血压常伴有心、脑、肾、眼等靶器官的损害[9]。肾脏作为血压调节的重要器官,同时也是恶性高血压最常受累的主要靶器官之一,63%-90%的恶性高血压患者存在不同程度的肾脏结构和功能损害[3]。本研究中,高血压病Ⅲ级组患者的肾小球滤过率明显低于Ⅰ级组及Ⅱ级组(P<0.05),这说明随着血压升高,肾脏损害加重,另外恶性高血压患者均为高血压病Ⅲ级,而其造成的肾脏损害更为严重,可在短期内使患者肾功能减退至终末期肾脏病。高血压病Ⅰ级组患者的24 h尿蛋白定量明显高于Ⅱ级组和Ⅲ级组(P<0.05),可能原因是:随着患者肾功能恶化,尿量逐渐减少,甚至无尿,因此患者虽然单位尿量内蛋白增加,但尿蛋白总量却明显降低。另外高血压病Ⅲ级组患者的年龄明显低于Ⅰ级组(P<0.05),与高血压病Ⅱ级组患者相比虽然无明显统计学意义,但也普遍偏低,这可能与高血压病Ⅲ级组患者中包含较多的恶性高血压患者有关,与文献报道的恶性高血压多发于中青年患者一致[10]。
从病理分型角度来看,良性肾小动脉硬化的患者在高血压病Ⅰ、Ⅱ、Ⅲ级组中比较无明显统计学差异,说明良性肾小动脉硬化与血压的升高程度并无明显相关性,而长期血压升高造成的持续损害(如内皮功能损害、血小板活化等机制),可能是导致肾小动脉硬化的主要原因。
综上,高血压肾损害患者年龄集中在中年,且恶性高血压患者更为年轻化。随着血压升高,高血压肾损害患者的肾功能恶化明显加重。因此临床上发现高血压的患者应积极控制血压,避免高血压带来的肾脏损害。尤其应注意恶性高血压,更应积极对症治疗,以减轻肾脏损伤及全身多器官损害。另外高血压伴有肾损害患者应行肾穿刺活检与肾脏病导致的继发性高血压相鉴别,以指导临床治疗。

