虚拟现实在脑卒中患者运动功能康复中的应用
刘书轩,邱 鹏,聂永琦,刘 静,曹 慧
山东中医药大学 智能与信息工程学院,济南250355
随着人口老龄化进度增快,慢性病发病率呈现出“井喷式”增长。慢性病治疗代价高、患者康复治疗周期长且病发后致残致死率高,其严重性正危害着我国健康医疗的发展。2016年世界卫生组织(World Health Organization,WHO)调查数据显示,中国疾病谱正发生着重大转向——脑卒中与缺血性心脏病已经成为主要疾病负担原因,预计到2030年,这些慢性病患病率将增加50%以上[1]。据柳叶刀杂志发表的2019全球疾病负担研究(Global Burden of Disease Study 2019,GBD)调查,心脑血管疾病是全球最主要致死因素,其中缺血性心脏病、脑卒中致死率最高,二者占比为84.9%[2]。
脑卒中是我国致死率、致残率最高的疾病[3],每年新增约240万例患者[4],其中有六成以上患者因病致残而无法正常的生活,极大地降低了其所在家庭幸福指数[5]。研究显示,经过科学、正确的医学康复训练,约有85%的脑卒中患者能够直立行走或达到生活自理水平[6]。然而2016年我国40岁以上脑卒中患病率已达到2.19%,对比2012年上升了零点三个百分点[7],据2019年江滨等[4]推算,我国现因脑卒中而致残患者685万人左右。目前我国专业康复治疗师仅5 640人,医患比例严重失衡[8],仍有30%~60%的脑卒中患者在住院期间没有接受过康复训练治疗[9],导致患者错过最佳的康复“黄金时间”。
利用虚拟现实技术(Virtual Reality,VR)与传统康复训练结合的虚拟现实康复训练系统可以为每位患者提供个性化康复方案,这种以患者为中心的康复医学模式,不仅减少了康复治疗师单一康复训练时间,降低康复治疗师的工作压力,且增加了患者参与康复训练的主动性,对于康复训练时间的选择也更为灵活,极大地促进了远程康复医疗的发展。
1 文献检索
1.1 文献检索策略
使用PubMed、Web of Science、中国知网、万方数据库,检索了虚拟现实在脑卒中患者康复中应用近十年实验发文,时间跨度为2011年1月至2020年11月。
中文检索词:中风、脑卒中、脑血管意外、康复、虚拟现实。
英文检索词:stroke、cerebralstroke、cerebrovascular accident、rehabilitation、virtualreality。
1.2 检索结果及分析
提取文献题目与摘要进行初步筛选并通过Python编程筛除不符合分析标准的文献:(1)不同数据库得到的重复性文献;(2)参考价值不高的相关会议文献;(3)综述性文献。
共检索获得文献2 184篇,经筛查,共将1 296篇文献纳入分析范围,其中运动功能康复应用文献1 232篇,神经功能康复应用文献64篇(图1)。据统计,虚拟现实在卒中后的应用主要分为运动功能和神经功能康复两大部分,其中以运动功能康复为主,占总发文数95%。在运动功能康复中的应用分为上肢功能康复、下肢功能康复,其中上肢功能康复包括上肢远端功能康复、上肢近端功能康复,下肢功能康复主要包括步态康复、下肢平衡与协调功能康复等(图2)。
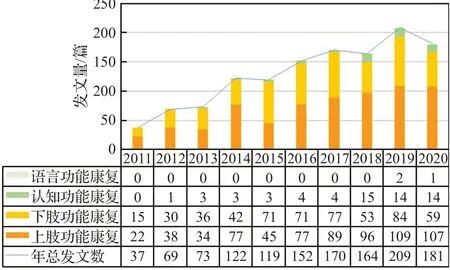
图1 虚拟现实在脑卒中患者康复应用文献检索分析Fig.1 Literature retrieval analysis of virtual reality in stroke rehabilitation

图2 虚拟现实在运动功能康复应用主题词分析Fig.2 Keywords analysis of virtual reality in motor function rehabilitation
本文结合脑卒中患者运动功能传统康复训练与虚拟现实康复训练进行分析,并在此基础上介绍虚拟现实在脑卒中患者运动功能康复中的应用进展,为后续脑卒中运动康复治疗方法的研究提供参考。
2 脑卒中运动功能康复训练
2.1 传统运动功能康复训练局限性
现阶段传统康复训练方法有运动疗法、运动想象疗法、生物反馈疗法、中医干预和心理干预等[10]。训练模式治疗周期长、训练过程枯燥单一、康复费用高,导致脑卒中患者康复效果并不理想[11]。
近年来,国内外许多临床试验证实,对于脑卒中患者来说早期康复训练能更好地改善患者日常生活能力(Activities of Daily Living,ADL)[12-14]。然而据2018年陈煌等[15]调查显示:我国半数以上科室并未成立专项康复团队,且康复团队以医生、护士和专职康复治疗师协同工作模式为主,消耗了过多的人力物力;具有康复训练项目的科室占比不到一半,49.02%的科室并未对脑卒中患者康复效果进行评估;脑卒中患者康复训练开始时间多为患者病情稳定两天之后,时间较晚,近80%患者及家属因为康复效果达不到期望值而对科室不满意。
2.2 虚拟现实运动功能康复训练
随着虚拟现实的发展完善,其已经融入工程、影视娱乐、设计、军事、航空航天以及医学等领域之中,并且在各个领域发挥重要的作用[16-17]。虚拟现实主导的康复训练模式具有安全性、反馈性和可控性的特点,展现出了强大的交互性、想象性、沉浸性,激励了患者训练主动性,通过提供有趣的交互功能,帮助患者完成枯燥单一的重复性康复训练,增加了患者依从性[18]。虚拟现实康复训练可以为患者提供个性化训练强度选择,实时采集并记录康复训练数据,康复治疗师可以通过远程查询患者训练数据,调整康复方案,提升了工作效率。
目前,脑卒中患者运动功能康复训练虚拟现实设备分为沉浸式与非沉浸式两种,且根据其用途分为专门设计的虚拟环境(Virtual Environments,VE)与商业游戏(Commercial Gaming,CG)两种类型。VE系统通常为患者康复训练而设计,以增强康复训练、减少不必要的动作及运动为目的,但目前专业VE系统多处于研究阶段,并未达到临床应用量产需求;CG系统多为Xbox、Wii为主的成品设备,与VE系统相比具有相对便宜的优势,但由于其系统通常为健康人群设计,相对缺乏可扩展性。表1列举了现阶段脑卒中患者常用沉浸式、非沉浸式虚拟现实康复训练设备。
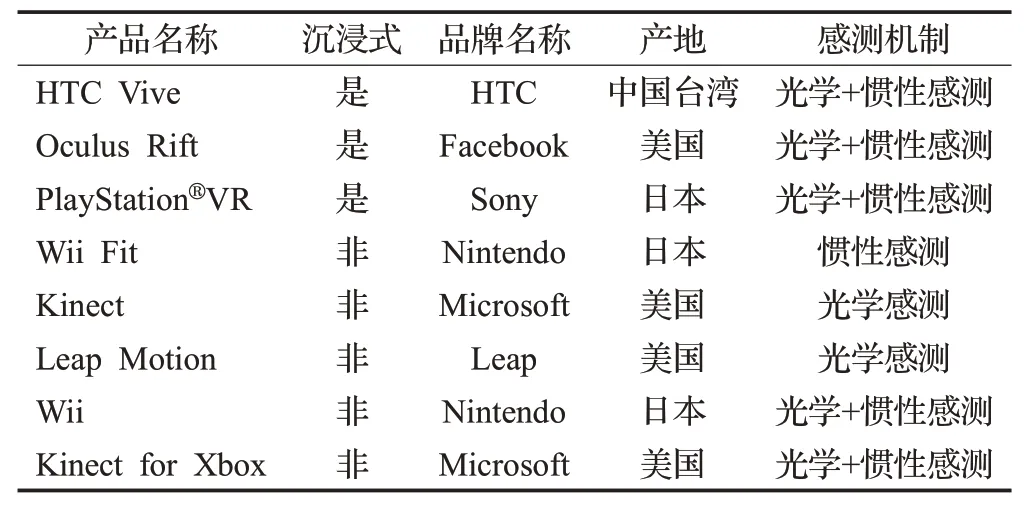
表1 脑卒中运动功能康复训练常用虚拟现实设备Table 1 VR equipment for stroke motor rehabilitation training
2.2.1 沉浸式虚拟现实康复训练系统
得益于头戴式显示器(Head Mounted Display,HMD)在游戏领域的快速发展,沉浸式虚拟现实康复训练系统作为近年来较新的康复治疗干预措施,在康复医学领域也逐渐得到了发展。沉浸式虚拟现实设备包括带有多项反馈(听觉、视觉)的HMD和患者动作捕捉系统,在显示器中创建一个实时反馈的虚拟化身,为患者提供更为逼真的虚拟场景和交互模式。非沉浸式康复训练系统需要患者训练时始终注视前方屏幕,进行康复训练时僵硬感明显,与真实日常生活运动相悖。HMD内置虚拟场景随患者扭头或其他运动即时转换,可以良好地解决此类问题。
2.2.2 非沉浸式虚拟现实康复训练系统
非沉浸式虚拟现实康复训练系统主要使用屏幕、基于视觉的游戏机和其他输入设备(如手柄、游戏机方向盘、操纵杆)以加强患者真实感。通过使用各种输入设备,患者可以更好地与其虚拟场景中第一视角或第三视角虚拟化身进行联系,达到与系统交互的目的,提升患者沉浸感。同时,非沉浸式虚拟现实康复训练系统具有开放性,降低了患者眩晕或者疲劳的可能性,更为开阔性的训练环境缓和了部分患者焦虑心理(如幽闭恐惧症)。
2.3 虚拟现实运动功能康复训练临床评定工具
《国际功能、残疾和健康分类》(International Classification of Functioning,disability and health,ICF)作为WHO继ICD之后分类家族成员,其作为功能评定工具分类已经在大量研究临床试验上得到认可[19]。ICF将康复功能评定工具分为身体结构与功能、活动与社会参与、环境因素三大评定领域。表2、表3列举了脑卒中患者在运动功能虚拟现实康复训练中常用的9项评定工具,并按照ICF将其分为身体结构与功能、活动与社会参与两类[20]。

表2 身体结构与功能评定Table 2 Assessment of body structure and function

表3 活动与社会参与评定Table 3 Assessment of activities and social participation
3 上肢功能康复
3.1 沉浸式康复训练系统
相较于传统常规康复训练,沉浸式康复训练系统在改善患者MAS、FMA-UE[21]、平均运动速度[22]等方面已被证实更加有效,差异性更为显著,且沉浸式康复训练系统进行康复训练时往往会带来常规康复训练所没有的治疗效果,如使用融入镜像疗法的沉浸式康复训练系统的患者大脑功能连接(Functional Connectivity,FC)恢复能力得到了较大提升[23-24],然而现实世界中多感知性器官如嗅觉、味觉增加了虚拟现实构建的沉浸式虚拟世界与真实世界的差异性,导致患者康复训练时会产生相应的反差感和不适性,2021年,危昔均等[22]也发现在使用沉浸式系统康复训练时的疲劳程度是常规训练的两倍左右,加速了病人疲劳指数。
由于沉浸式康复训练系统发展时间较短,很少有临床试验对于康复训练时长进行深入研究,2020年Erhardsson等[21]基于临床试验所得数据推测虚拟现实康复训练整体时间控制在200~900 min时获得的康复训练效果较高。但其试验纳入受试者人数较少,后续仍需进行大样本试验进行验证。
3.2 非沉浸式康复训练系统
使用非沉浸式康复系统进行训练的患者无需佩戴外部设备,这种不完全脱离真实环境的开放性特点进一步降低了头晕的可能性,其关键技术主要取决于研究者所采用的人体动作捕捉系统,如Kinect所使用的RGB摄像头+红外摄像头能够捕捉到患者运动中的空间信息以及不同关节点运动时产生的角度和速度,降低了患者动作捕捉难度,且多项研究表明,基于Kinect的非沉浸式康复训练系统可以有效改善患者FMA-UE[25-28]、MAL[27-29],缩短正中神经N20、P50潜伏期[25],相较于康复治疗师辅助训练,使用Kinect游戏可以得到更好的康复治疗效果,患者参与度较高[26],基于Kinect技术开发的虚拟现实康复系统多支持患者康复训练数据存档、自定义不同难度的训练任务,如Jintronix系统[27,29]、Mira平台[30],便于康复治疗师及时调整康复训练计划,为远程医疗和家庭康复模式提供了基础。
基于非沉浸式康复训练系统的开放性,研究者们可以辅以大脑皮层刺激以建立FC,增强患者大脑对于肢体的控制,达到恢复的目的,目前已知的经颅直流电刺激[31-32]、经颅磁刺激[33-34]、间歇性痛觉刺激[35]等非侵入式刺激方法联合非沉浸式康复训练系统均得到了较好的疗效。
3.3 虚拟现实+康复训练系统
3.3.1 基于数据手套的虚拟现实康复训练系统
目前,康复外骨骼可以降低患者康复训练难度,但这种刚性驱动装置由于其硬度和重量,降低了患者康复舒适度,对于肌肉活动能力低的严重患者来说成为了新的康复训练负担,且多数外骨骼设备基于康复治疗师提前设定的执行程序主动带动患者进行康复训练,无法充分探究患者的康复主动性和注意力状态。数据手套通过不同数量的高精度传感器捕捉患者手部细微动作,将患者手部活动实时映射在虚拟现实场景中,并实时反馈患者训练数据,康复治疗师可以更加精确的制定康复训练计划。数据手套多采用柔性材料,具有较高舒适度及轻便性的特点,间接降低了手功能恢复的难度。现阶段市场卒中后常用数据手套如表4、图3所示。
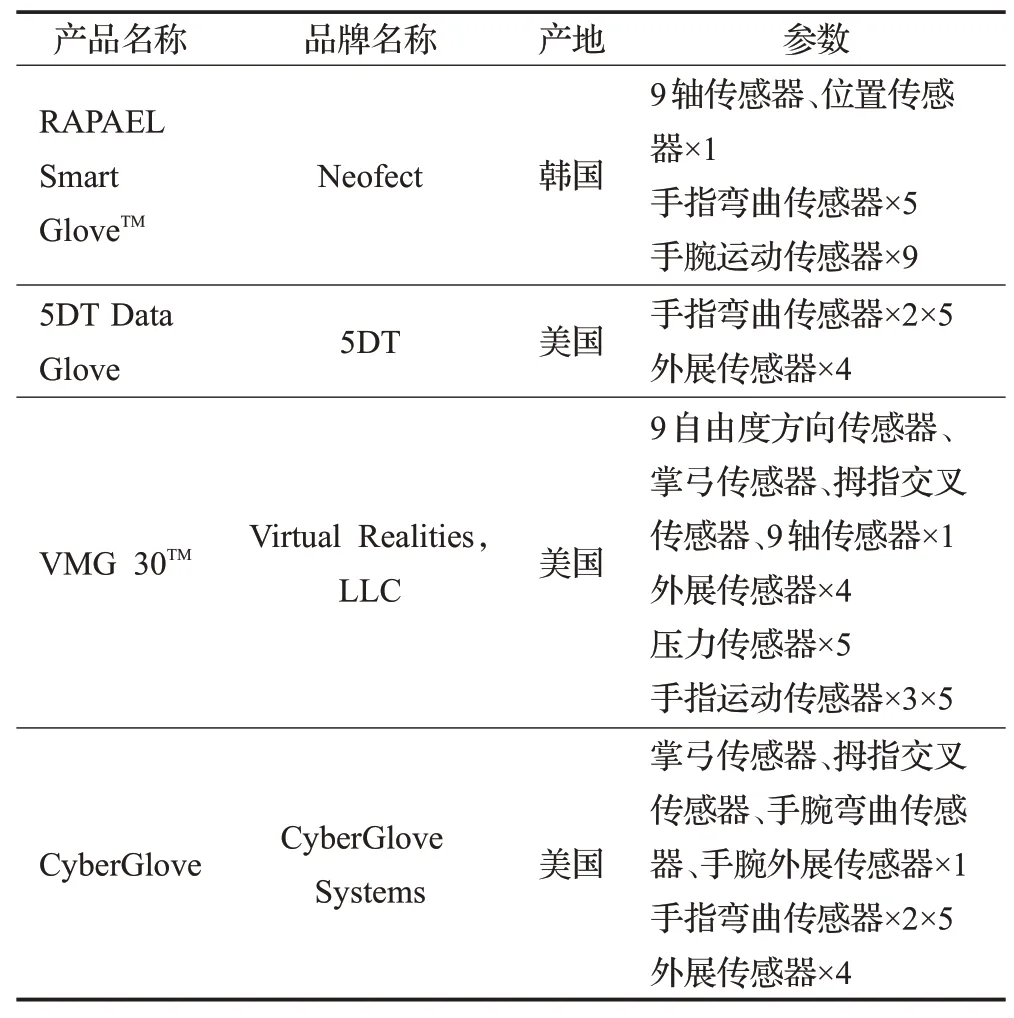
表4 脑卒中运动功能康复常用数据手套Table 4 Data gloves for motor function rehabilitation of stroke

图3 脑卒中运动功能康复常用数据手套Fig.3 Data gloves for stroke motor function rehabilitation
对于数据手套结合虚拟现实系统的康复治疗效果,基于不同设计方案的临床试验结果具有一定的差异性。Fluet等[36]试验显示,患者FC发生了相应的扩展,相比于治疗前,患者手部捏、握力提升了50%,手指伸展度增加了25%;Lansberg等[37]发现在无人监督的家庭环境中,使用数据手套的虚拟现实康复训练对改善脑卒中患者是有效的,但试验进行了长达两周的磨合期准备,且患者满意度不高(仅85%满意度),有20%患者反馈手功能改善效果不明显;2020年,Kang等[38]进行了4周的对照试验,虽然试验结果显示实验组FMA-UE治疗效果优于对照组(p=0.023),但实际临床活动表现差异并不明显,研究者推测与康复治疗周期较短有关,Lee等[39]将对照试验治疗周期提升一倍(8周)后,实验组治疗前、后WMFT评分、BBT评分平均分数提升(8.6;6.9)明显高于对照组(2.8;1.7),但与Kang等试验结果一致,ADL并未发现明显差异。
绝大部分试验显示,基于数据手套的虚拟现实康复训练对于修复脑卒中患者上肢损伤效果明显。但单位时间内运动能力、ADL并没有明显优势。主要原因是ADL对于上肢远端和近端的整体协调能力要求更高,研究者忽略了上肢近端对上肢远端运动功能的影响。后续康复训练应将康复重点从改善上肢功能损伤转向ADL的提升,同时增加上肢整体协调能力训练项目是必要的。相比于传统康复训练,基于数据手套的虚拟现实康复训练更为迎合未来远程医疗、家庭医疗的走向。但康复训练时机是脑卒中患者卒中后功能康复的重要因素,患者需要更长时间的磨合期熟悉并正确运用数据手套进行康复训练是得不偿失的,下一步需要继续简化虚拟现实康复训练系统操作复杂度,尽可能避免无用功能设计,增强训练项目科学性,进一步提升脑卒中患者康复效率。
3.3.2 基于脑-机接口的虚拟现实康复训练系统
强制性诱导运动疗法(Constraint Induced Movement Therapy,CIMT)、运动想象疗法(Motor Imagery,MI)或神经肌肉电刺激疗法(Neuromuscular Electrical Stimulation,NMES)是脑卒中后上肢康复训练中常用的治疗方法,然而这些康复训练方法需要患者有一定程度的自主运动能力,重度患者由于运动控制水平、耐疲劳程度普遍较低,康复训练改善效果并不理想,有着严重的局限性。基于脑-机接口(Brain-Computer Interface,BCI)的VR-BCI系统利用侵入性或非侵入性方式捕获患者脑部神经活动信号,通过计算机解码并结合实时反馈的外部虚拟现实设备与患者大脑进行双向交互,使患者直接或间接借助大脑活动控制自身虚拟三维重建化身参与到康复训练中(图4),这种患者大脑意识与VR场景响应虚拟动作的交互机制无需患者进行自主运动,相比于传统康复训练,安全性更高,更加适用于重度损伤患者康复。可以有效帮助脑卒中患者重新学习因脑卒中而遗忘的动作,增强患者神经可塑性,协助患者运动功能康复[35-36]。

图4 基于BCI的虚拟现实康复训练系统原理Fig.4 Principle of VR-BCI system
作为BCI领域研究团队,Vourvopoulos团队成员早于2016年对市场上三款定制的VR-BCI系统性能进行了对比[40]并得出低成本开源系统比商业医疗级的VRBCI系统更具成本效益的结论。同年,该团队设计了一款具有震动触觉反馈的NeuRow头戴式VR-BCI模型[41],在健康受试者中取得了平均70.7%的识别准确率。2019年,Vourvopoulos团队根据患者损伤程度不同基于EEG设计了具有多模式接口(脑-VR接口、肌肉-VR接口、手部追踪接口)的VR-BCI康复系统REINVENT[42]。但通过12名健康受试者对照试验反馈,沉浸感更强的HMD康复系统REINVENT并没有比非沉浸式康复系统获得更为显著的效果。随后一年里,团队又先后增加五名脑卒中后不同损伤程度患者进行REINVENT试验[43-44],患者总体FMA-UE提升了1~6个百分点,SIS提升了15~40个百分点,证实了重度损伤患者可以通过VR-BCI获得更高的恢复效果。
基于VR-BCI系统的现状,研究者多增加外部辅助设施或触觉反馈等以增强VR-BCI系统沉浸感,以求提高康复治疗效果,张桃等[45]增加MI研发了MI-BCI手功能康复系统,受试者平均动作识别准确率达到了75%;Cheng等[46]在此基础上使用了柔性机器人手套,实验组受试者均报告患侧肢具有更为真实的运动感,且大部分表示在干预后感觉持续存在;de Castro-Cros等[47]将VR-BCI系统康复训练任务游戏化,得到了更高的用户满意度,并基于小样本试验中得出年龄并不是影响识别准确率因素的结论。
虽然VR-BCI康复训练被证实对于脑卒中重症患者康复是有效的,且多项试验问卷调查显示受试者对VRBCI满意度整体较高,但现阶段VR-BCI系统对于患者脑部活动信号识别准确率除个别受试者达到95%以上[43],整体平均准确率不到80%,个别试验也显示出康复训练中有出现患者疲劳的问题。推断因为脑卒中患者受损脑部区域并不相同,每位患者的注意力集中能力也有一定差异,康复训练剂量的把握程度仍有欠缺。说明VR-BCI具有很强研究前景,但如何进一步提升系统识别准确率仍然是此领域的关键性问题。近期,Willett团队5月在Nature杂志发表的一篇关于BCI的最新研究[48],对于使用BCI系统识别并实现高难度、精细化的手写字母能力取得了重要突破。该系统通过两根微电极阵列芯片进行侵入性获取患者脑部神经活动信号,并借助循环神经网络、主成分分析和非线性降维方法将神经活动可视化,书写速度达到了每分钟90字符,且平均错误率仅为5.9%,为后续VR-BCI系统的研发提供了良好的前景。
3.4 小结
多项研究表明,HMD对于恢复FC有着很高的积极作用且有着较高体验满意度。但基于现阶段的沉浸式康复训练临床试验来看,仍然有少数患者反映出使用HMD对其有负面影响,如头晕、疲惫[26]等,HMD屏幕分辨率和刷新率、动作捕捉系统的灵敏性均影响着HMD对患者的视觉反馈,目前HMD屏幕分辨率相较于非沉浸式系统屏幕较低,动作捕捉系统灵敏性和HMD画面流畅度的提升是下一步发展的关键性问题;非沉浸式设备多采用手柄或其他具有反馈性传感器进行传输数据,更为适合Brunnstrom3期及以上脑卒中患者进行上肢康复训练,Brunnstrom1期和2期患者由于肌无力程度较严重,手柄的抓握更为困难,康复训练过程中手部颤抖造成虚拟训练任务失败和因抓握能力不足导致手柄滑落会对患者造成没必要的困扰和信心的降低,对于Brunnstrom1、2期患者,无需手柄的Kinect体感技术或leapmotion进行动作捕捉、采用无需患者自主运动的MI-BCI系统或辅以康复外骨骼均是有效的干预措施;轻中度卒中患者可以采用HMD结合数据手套开发康复训练系统,或在非沉浸式系统的手柄内增加压力感应器捕获患者手部抓握能力,通过可视化数据实时反映患者康复训练状况,便于康复治疗师及时调整康复训练计划。
4 下肢功能康复
4.1 沉浸式康复训练系统
为了对比不同沉浸式系统适用范围,Borrego等[49]对HTC Vive和Oculus Rift进行了横向对比。结果显示,HTC Vive工作范围(24.87 m2)可以达到Oculus Rift(11.75 m2)两倍,在较低位置测试时精度更高,Oculus Rift则更适合站立位置时使用;Winter等[50]对照试验发现沉浸式组治疗效果优于非沉浸式组(p=0.025),且健康受试者和脑卒中患者均表示更倾向于使用沉浸式系统(89%;71%),证实了使用沉浸式系统的患者可以得到更好的步速恢复能力且受众更多。
为了增强沉浸式虚拟设备的真实感,增加真实世界映射或感知反馈是研究者们常用的干预手段。Zakharov等[51]使用脚底气动装置对模拟虚拟场景脚底真实触感进行了模拟,Kim[52]使用Insta360 ONE X(Insta360™,美国)建立了虚拟现实社区街景,均得到了比常规训练更好的康复效果。但Kim团队试验为了防止患者康复训练强度过高,为每位患者配备了一名治疗师检测康复训练时的状态和心率情况,以便对患者康复训练强度及时调整,增加了康复治疗师工作量。
4.2 非沉浸式康复训练系统
在使用非沉浸式康复训练系统进行下肢训练时,多项试验显示患者平衡能力的改善效果较高[53-55],且大脑左半球受损患者康复治疗过后对于复杂性操作能力优于右半球受损患者[56],张丽华等[54]研究发现患者除BBS评分有显著提升外,动态睁、闭眼站立以及稳定反应时间相比于治疗前明显降低(P<0.05,0.01,0.05),验证了虚拟游戏训练是治疗脑卒中患者姿势控制能力的有效方法;2020年李文锋团队[55]和付亏杰团队[57]研究得到了一致性结果,实验组治疗过后BBS、步行能力与对照组相比差异性显著。
但相较于患者下肢平衡能力的显著性改善,有研究显示ADL的治疗效果并没有达到预期的效果[53,55],为了增强对患者ADL的训练,钱平安等[58]使用了Kinectfor Xbox联合Bobath康复疗法,试验显示,实验组ADL、FMA、BBS高于对照组且具有统计学差异(p<0.05);Miclaus团队[59]在Mira平台上结合镜像疗法也得到了较好的疗效,患者肌肉力量和下肢功能恢复效果优于常规训练对照组。
4.3 虚拟现实+康复训练系统
4.3.1 基于运动平台的虚拟现实康复训练系统
虚拟现实下肢干预措施通常结合运动平台(跑步机、运动平板、平衡板)进行。运动平台的使用降低了患者对训练场地的空间需求,提升了空间利用率,虚拟现实技术对真实场景的再现能力可以取得更好的脑卒中步态康复训练环境条件[60],满足了患者对于不同训练场地的需求。
Solanki等[61]在运动平板中加入了心率监测系统,使用自适应技术通过检测患者康复训练时实时心率情况改变跑步机速度,为不同损伤程度的脑卒中患者提供了针对性的运动强度训练,解决了上文Kim团队[52]额外工作量负担的问题。2020年金庆华[62]在常规康复训练基础上应用运动平板虚拟现实训练,得到了一致性试验结果,BBS、FMA均有显著提升,与常规训练对照组差异性更加明显(p<0.01)。但由于该对照试验两组并未设定相同的康复训练时长,仅证明了虚拟现实训练+常规康复训练模式康复效果优于传统常规训练模式。
Wii平衡板价格相对低廉,因其CG系统的开源性设计为用户内置了大量操作性游戏,可以为患者提供不同的虚拟场景,在改善患者平衡[63]和患侧腿承重能力[64]有着出色的表现;作为顶级虚拟现实运动控制公司,Motek旗下的STABLE系统[65]、GRAIL步态实时分析互动实验室[66-67]和C-Mill[68]等系统也在下肢康复治疗领域发挥着重要的作用。
相较于脑卒中重症患者,轻中度下肢功能损伤患者在使用运动平台时可以获得更高的改善效果。由于脑卒中重症患者患侧肢的承重能力较差,着力点不稳定,导致患者在使用运动平台训练或在日常生活中严重依赖非患侧肢的支撑作用,降低了对患侧腿的使用,造成身体重心产生单侧偏移,严重影响了患者自身平衡和协调能力。且卒中后下肢肌力减弱,脑卒中重症患者下肢难以支撑上身重量,往往在康复训练过程中出现重心不稳、身体前倾等安全性问题,从而影响了训练的康复效果。
4.3.2 基于减重步行训练的虚拟现实康复训练系统
为解决上述问题,研究者将减重步行训练(Body Weight Support Treadmill Training,BWSTT)加入运动平台虚拟现实系统中,BWSTT的牵引式吊带减重系统可以有效减轻患者下肢承重压力,同时使用悬吊装置和安全带保证患者自身安全性(图5),通过调整减重系统,协助重症脑卒中患者更好地进行不同强度的负荷训练,从而使脑卒中患者康复训练更加有效。

图5 NxStep Unweighing减重步行训练系统(Biodex,美国)Fig.5 NxStep Unweighing System(Biodex,USA)
早在2010年Walker等[69]设计了增加BWSTT的虚拟现实同步减重步行训练系统(VR+BWSTT),该系统使用的BWSTT系统最大可以承受163 kg的重量,满足了绝大部分患者使用要求。试验发现患者在VR+BWSTT上行走时患侧单腿支撑时长更长,比地面行走更具有对称性。后续有研究显示[70]VR+BWSTT在改善患者的下肢运动功能和步行能力方面更具有优势,且在康复训练时脑部运动前区、楔前叶和联想视觉区域激活更为明显[71],证实了VR+BWSTT对于CF重建起着积极作用。
在使用虚拟现实康复训练系统时,患者的实时运动数据是康复治疗师对于训练强度进行调整的有效参照物,Solanki等[72]使用该团队自主研发的仪表鞋采集患者在使用VR+BWSTT时步态稳定性、对称指数等相关参数,结果显示,系统在检测参与者步态特征变化具有有效性,脑卒中患者步态对称性同样得到了显著改善。黄飞等[73]对VR+BWSTT进行了更为详细的临床试验,将120名脑卒中患者按照随机数字表法分为四组(VR组、减重组、VR+BWSTT组、对照组)。试验显示,VR+BWSTT组步行能力、下肢功能、患侧支撑能力均明显优于其他三组(p<0.05)。
4.4 小结
在进行下肢训练时,患者多需要在康复训练场所或运动平台上进行运动,使用沉浸式康复系统时往往没有办法关注到现实场景景象,对于心理建设较差或伴有精神类疾病的患者并不友好[53],对于下肢肌力不足或有一定心理疾病的患者,采用更具开放性的非沉浸式虚拟现实技术结合BSWTT进行康复训练更加适合;基于商业用途的非沉浸式虚拟现实游戏针对性不足,患者往往会通过代偿运动完成设定的虚拟现实游戏任务,康复训练效果降低,筛选出具有针对性的虚拟现实游戏或为轻中度损伤患者开发相应虚拟现实任务是有必要的;HMD在康复训练时需要高性能处理器快速运转,其重量和产生的热量往往也会有干扰患者正常康复训练,采用制程更小的芯片可以有效提升性能、减少发热量,基于虚拟现实产生的现实增强技术(Augmented Reality,AR)将虚拟场景根据现实场景进行渲染与虚拟化,是一种将虚拟场景映射在真实世界的一种技术,现阶段AR眼镜也逐渐进入到市场中,将AR融入到康复训练系统中或许会产生更好的效果。
5 面临的挑战及改进措施
虚拟现实给予患者以高沉浸感的同时往往增加了虚拟现实晕动症的风险。真实世界个体运动过程中伴随着多感知刺激,当患者使用虚拟现实设备时因刺激性差异会引起视觉相对运动和前庭器官相对静止反馈的相对运动错觉,从而导致虚拟现实晕动症的产生。部分脑卒中患者会出现训练中头痛、精神恍惚、眩晕的现象,其中少数患者训练过后眼前仍会出现虚拟现实场景,会对患者康复训练效果及训练后休息产生干扰[22,26,58]。根据美国高通公司发布的《Reducing Cybersicknessin Virtual Reality》[74],致病因素大致分为三类:系统因素(硬件及操作系统问题)、软件因素(应用的设计、人机交互技术的选择)、用户个人因素(患病程度、心态问题)。
降低患者视觉感受野和画面渲染强度、避免没必要的光学性污染是目前研究者对于系统影响处理的主要手段,主要分为视觉动态模糊、动态改变视场和增加静止框架三种方法。王新悦等[75]通过高斯函数对目标区域外的背景进行模糊处理,成功降低了62%眩晕发生率;Farmani等[76]使用离散视觉控制降低视觉刺激,分别对旋转视角(增加黑场过渡达到视角切换的目的)和对平移(短程传送方式进行前进式画面切换)进行了处理,得到了旋转捕捉(40%)和平移捕捉(47%)降低发病率水平;增加虚拟鼻子[77]、眼镜、棒球帽[78]等静止框架以缩小患者视场的方式也同样得到了较好的效果,Wienrich团队[77]发现当患者被告知画面中存在虚拟鼻子后更大程度地降低了眩晕发生率。有研究显示[79]三种处理手段均可减缓晕动症症状,且差异性并不明显,但动态改变视场和视觉动态模糊方法会导致信息丢失,静止框架方法则不会造成此类问题。
为了降低软件因素对虚拟现实康复训练的影响,张晓婷等[80]通过优化系统运动参数(更改加速度、线性速度)、增强嗅觉(加装气味散发装置)和听觉反馈(设计三维立体背景音乐)增强多通道信息反馈。106名受试者测试过后眩晕占比仅2%,低于对照组三倍,降低了60%发病率。Weech等[81]利用前庭电刺激(Galvanic Vestibular Stimulation,GVS)技术加入HMD中,将电极片贴在乳突处,通过骨传导震动方式增强前庭反馈。但经过试验,与对照组相比,GVS的增加并没有降低患者的眩晕感,另有研究显示[82],增加了GVS的虚拟现实系统起到了更强的副作用,增加了晕动症的发生率。
与司机开车不易引发晕车症一样,采用手柄增强患者康复时对虚拟化身的控制可有效降低晕动症的发生[83]。药理学的治疗干预也通常用于晕动症中,如盐酸异丙嗪[84]、茶苯海明和苯海拉明[75],但这些药物多具有一定的副作用,且并不清楚和卒中后所服用药物是否有药性冲突。中药具有药性温和、副作用小的特点,Chen等[85]使用生姜、木香、广藿香三种中药组成的复方在小鼠试验效果中优于茶苯海明和苯海拉明,为后续针对晕动症药物的开发提供了参考。
除GVS引入产生的负影响外,其他优化方式均得到了较好的反馈,其中静止框架方法和增强多通道感知器官信息反馈的方法具有一定优势,证实了虚拟现实晕动症是可以进一步避免的,增强患者各感知反馈能力的协调性,降低单一感知器官的突出性刺激是减少虚拟现实晕动症的有效措施,但在使用相应药物时仍需注意其药性机制与其副作用,检测其与卒中后药物的冲突性,降低不稳定风险。
6 结束语
目前国内康复训练存在着医患比例严重失衡、康复手段不完善等缺点,近年来,虚拟现实技术在康复医学领域中不断深入研究,为脑卒中患者提供了更有效的治疗途径。虚拟现实技术结合传统康复训练效果较好、患者依从性高,打破了传统康复训练模式的诸多局限性,减轻了康复治疗师工作压力,高度自由性训练模式降低了患者康复心理负担。本文梳理了虚拟现实国内外在脑卒中患者运动功能康复中的相关应用,对不同虚拟现实系统进行了归纳总结,阐述了各自系统之间的优点及局限性,并对其后续可行性发展方向进行了展望,汇总比较了虚拟现实所面临的挑战和相应改进措施。
从本文筛选各篇临床对照试验来看,各自结果具有较大差异性,部分试验显示虚拟现实康复训练并没有展现出比对照组更优秀的康复治疗效果。主要因素可能是源自各团队之间所采取的虚拟康复训练计划具有差异性,且不同虚拟现实康复训练系统的治疗剂量、强度和频率不尽相同;研究受试者数量有限,缺乏准确的有效性评价,需要深入进行大样本、高质量临床试验;研究者所选不同训练效果评定量表的针对性同样影响着试验最终结果,需大批量临床试验,统一康复训练计划强度并进行系统间横向对比。随着近几年虚拟现实技术逐渐成熟,越来越多的研究者投身于康复领域之中,同类型之间康复训练系统的对比试验得到了更好的展开;参与到虚拟现实康复训练试验中的患者也越来越多,从开始的单样本试验到现在百余例患者对照试验均显示出了虚拟现实在康复医学领域应用的美好前景。
为了拥抱远程医疗、智慧医疗,制定更具有针对性的个性化虚拟现实康复训练计划是未来重要走向。目前处于医疗大数据的重要时期,海量医疗数据的分析对于康复训练制定具有指导性,但现阶段虚拟现实在康复领域中进行康复训练缺少统一的金标准,不同系统之间开发更具有主观性,临床试验结果特异性太强,难以基于现在的数据进行相关性分析;专门用于评估虚拟现实康复训练效果的量表较少,与传统康复训练评定工具不同的是,虚拟现实康复训练优势为实时性、可视化、反馈性的高精度数据,康复治疗师可以通过不同数据之间的实时反馈情况及时的调整患者康复训练时间或强度,但目前很少有公认的对于高精度康复数据进行分析和测试的评定工具。建议后续可以使用可视化量表、散点图、曲线图等形式形式反映患者不同时期康复训练数据,通过建立更适合、更具科学性的虚拟康复训练系统评定工具为后续康复训练方案的修改和临床研究提供更为客观的结果。

