认知障碍患者生活方式早期干预及其进展的危险因素分析
陈春宛
(茂名市人民医院神经内二科,广东 茂名 525000)
0 引言
阿尔茨海默病(Alzheimer’s disease,AD)是一种以进行性认知障碍和记忆力损害为主的中枢神经系统退行性疾病[1],在老年群体中最为常见,但随着社会发展变化,患病人群也逐步呈现年轻化的趋势。轻度认知功能障碍(Mild Cognitive Impairment,MCI)是在正常衰老、痴呆的进展状况,研究表明MCI是AD的重要危险因素,由MCI过度到痴呆比例在10%-15%[2],因此在轻度认知功能障碍的早期进行干预是国际上公认预防老年痴呆症的最佳时期。随着人口老龄化的日益加剧,MCI已经成为老年人群健康问题的重要威胁,MCI进展为AD已经成为全球严重的公共卫生问题,预计2020年,我国AD患者将达到42.3万人,2040年将达81.1万人[3]。因此,对于早期轻度认知障碍进展的危险因素研究显得尤为必要,并依据相关系列研究结果从分子生物学角度对于相关基因突变位点进行深入研究,从宏观到微观领域对于轻度认知障碍的危险因素及发病机制进行全面认知,从而对轻度认知障碍的高危人群进行早期干预,对预防AD、减缓MCI向AD转化过程具有非常重要的公共卫生实践价值和社会意义。现将本次研究内容报道如下。
1 对象与方法
1.1 研究对象
选择2019年5月至2020年5月期间在院内及社区管理的早期轻度认知功能障碍的患者240例患者作为研究对象,其中60例患者出现认知障碍的进展,作为病例组,其余符合纳入标准的180例作为对照组,本次研究方案则经院内伦理委员会批准,所有研究调查对象均对本次研究知情同意,并签署知情同意书。因此,本研究对认知障碍患者进展情况的危险因素进行横断面研究。纳入标准[4]:①年龄范围在45-75岁(包括45岁和75岁);②患者或其家属有清醒认知,能够参与本次调查; ③患者或其家属对本项调查研究内容完全知晓,并自愿参与本次研究。排除标准:①患者合并出现脑出血、脑缺血、脑肿瘤等严重器质性病变;②患者出现脑功能减退;③患者意识不清醒,无法完成相关调查;④患者或其家属拒绝参与本次研究。
1.2 研究方法
对所有研究对象进行问卷调查、体格检查及实验室检查,将所获得的相关数据资料纳入非条件logistics回归分析。
认知障碍进展为阿尔兹海默症的判断方法[5]:以问卷调查与临床诊断相结合的方式进行,分别采用《长谷川智力量表》、《临床记忆量表》进行测验,其次由经验丰富医生(副主任医师级别及以上)进行详细临床诊断,包括一般性体检、神经系统及精神状态检查、全面精神心理与行为分析,最终的诊断结果是由两名专业神经科医生独立得出诊断结果,若结果不统一,则由三人以上医生集体讨论作出结论。
1.2.1 问卷调查
本次研究所有对象均采用统一制定并经信效度验证的认知障碍情况调查量表。本次研究调查员均经统一培训考核合格以后参与本次调查,主要调查内容涵盖生活习惯、家族史、自身身体状态、合并症或既往病史、心理状态等方面。将所涉及的调查问卷内容进行进一步细化,包括研究对象一般社会人口学资料(性别、年龄、民族、教育程度、家庭人均年收入、体质指数)、生活习惯(是否吸烟、喝酒、喝茶、适当运动)、家族史(是否存在直系亲属或三代以内的旁系亲属患有认知障碍疾病)、既往病史(是否合并基础慢性疾病,如高血压、糖尿病等)、是否定期进行检查、是否规律服药、是否定期随访、心理状态(是否存在焦虑、抑郁)。
1.2.2 参考标准
对所有研究对象涉及的相关指标进行对应细分[6]。①体质指数:利用测量获得的身高、体重计算得出体质指数(BMI=);②血压:所有研究对象均安静5min后以坐位进行血压测量,在进行测量前,所有患者均避免喝咖啡、喝茶、吸烟、饮酒及剧烈运动,测量选择右臂肱动脉血压,并连续两次测量血压,中间间隔3min,若两次血压测量差别较大,则应再测1次,取多次测量的平均值,数值精确到(数值精确至0.01)。参考相关高血压诊断标准,高血压诊断标准为收缩压≥140mmHg和(或)舒张压≥90mmHg,或患者曾诊断为高血压,现在仍在服用抗高血压药物,虽血压正常,也应纳入为高血压;③喝茶:每周饮茶至少3次,并持续饮茶6个月;④喝酒:每周至少饮酒3次,持续饮酒6个月,或曾长期饮酒5年以上;⑤运动:每周至少运动3-4次,每次运动时间超过30min,且持续3个月;⑥血糖:空腹血糖≥7.0 mmol/L,和/或餐后两小时血糖≥11.1mmol/L;⑦心理状态:1)抑郁:我国以SDS标准分≥50为有抑郁症状。2)焦虑:我国SAS标准分≥50分为由焦虑症状;。
1.3 质量控制
所有调查人员均进行统一培训,经考核合格后方可发放调查员证,问卷填写是由调查人员与被调查对象一对一完成,调查人员详细询问后填写;对于纸质问卷采用epidata软件进行录入,经双人、两次录入,并进行逻辑核查、核对、校正,保证数据准确性;在进行现场问卷调查及体格检查、实验室检查等各个环节操作过程中,均不定期进行随机抽检,保证质量控制;测量、诊断过程中涉及到的体重计、身高尺、血压计及其他设备,均由具备相关资质的第三方机构进行校正。
1.4 变量赋值
具体变量赋值情况见表1。
1.5 干预情况效果评价量表
所有认知障碍患者的早期叶酸补充等干预情况进行观察并记录,同时对患者进行量表的效果评估,采用以下两项量表:①简易智能精神状态检查量表(Mini-Mental State Examination,MMSE)[7]:用于认知缺损筛选、确诊,主要为定向力、记忆力、注意力和计算力、回忆力、语言能力等方面,满分为30分,≥27分为正常,得分越低,患者认知障碍越严重。 ②日常生活能力量表(Activity of Daily Living Scale, ADL)[8]:用于患者日常生活各方面能力的评估,包括进餐、沐浴、洗漱、穿衣、控制大便、控制小便、如厕系列动作、床椅移动、平地行走、上下楼梯等10方面,满分100分,60分以上为轻度功能障碍;40分以上为中度功能障碍;低于40分为重度功能障碍甚至残疾。
1.5 统计学分析
采用SPSS 22.0软件进行统计分析,计量资料符合正态分布则以均数±标准差(±s)形式表示,组间对比采用成组资料t检验,计数资料以百分比形式表示(n,%)表示,组间对比采用χ2检验,认知障碍进展为老年痴呆的患者采用二分类非条件logistics回归分析其影响因素,采用相加模型分析各因素的交互作用,以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象基本资料及相关临床指标的对比
本次研究将本院内曾确诊为认知功能障碍的患者240例作为研究对象,经临床精神科医师进行临床相关诊断及量表调查判断认知障碍进展为老年痴呆的患者60例,发生率为25.00%,将其作为病例组,其余180例患者作为对照组,分析认知障碍患者病情进展的影响因素。
本研究中患者平均年龄为(67.3±2.11)岁,其中男性146例(60.83%),女性94例(39.17%)。将本次研究调查问卷中相关指标纳入单因素非条件logistics回归分析结果表明:以是否出现认知障碍进展为痴呆为因变量,将各项指标纳入logistics回归方程,结果表明出现MCI进展为AD患者中,男性比例较高,差异有统计学意义(P<0.05);年纪在75岁以上患者进展为AD的比例高于对照组,差异有统计学意义(P<0.05),文化程度偏低、家庭年收入在1~2万元、BMI在28kg/m2同样也是认知障碍出现进展的高危因素(P<0.05)。在存在基础疾病方面,病例组患者中合并存在高血压、高血糖比例显著高于对照组,差异有统计学意义(P<0.05)。在生活方式方面,病例组患者存在喝酒习惯的比例较高,能够保持适当运动的患者比例较低,组间数据差异有统计学意义(P<0.05)。在规律治疗方面,病例组在坚持定期随访、检查和规律服药、治疗的比例显著低于对照组,组间数据差异有统计学意义(P<0.05)。本次研究结果同样认为在民族、喝茶习惯等指标对比,差异无统计学意义(P>0.05),数据如表2所示:
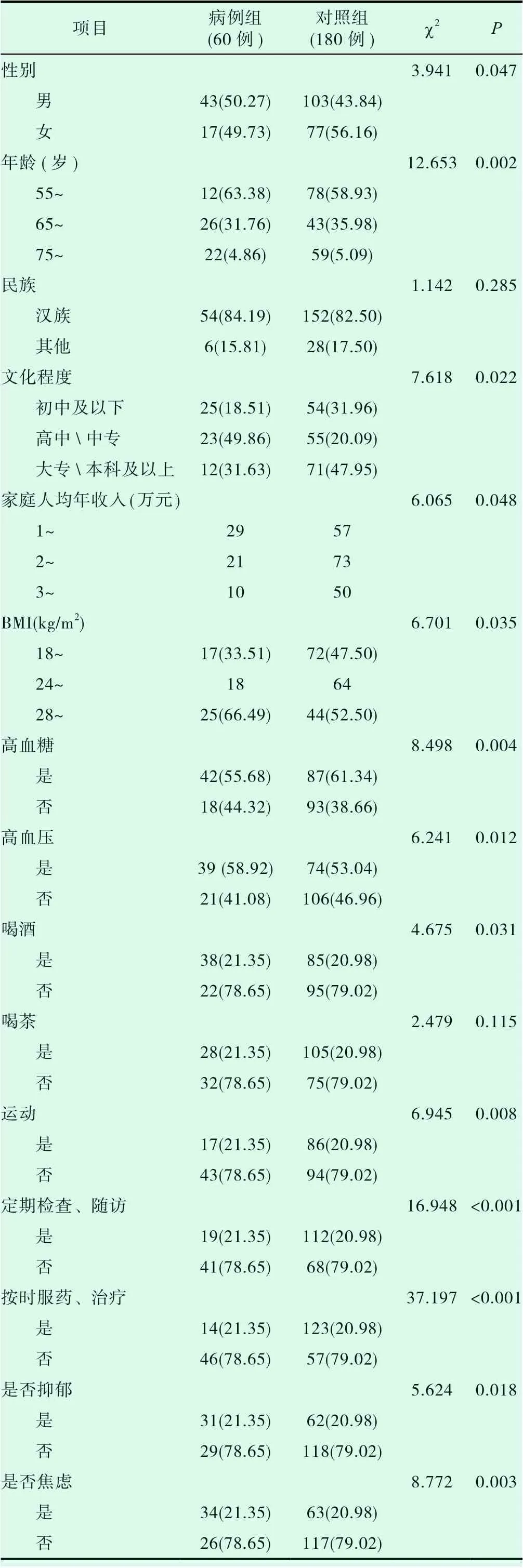
表2 研究对象单因素logistics回归分析[n(%)]
2.2 认知功能障碍进展危险因素的多因素Logistic回归分析
以是否出现认知功能障碍进展作为因变量,将单因素logistics分析结果中存在显著统计学差异的研究高危因素纳入多因素Logistic回归分析方程中,结果表明年龄在75岁以上、初中及以下学历、合并高血压、未按时服药和治疗及心理抑郁是认知障碍患者进展为痴呆的危险因素。年龄每增长1岁,MCI进展为AD风险增加13.4%(95%CI: 1.152-4.364),在学历方面,MCI进展为AD的患者在初中及以下学历是本科及以上的1.502倍(95%CI:1.106-3.827),低学历是病情进展的重要高危因素;相对于未患有高血压的患者,合并患有高血压的患者进展为AD是其3.132倍(95%CI: 1.457-5.543),未按时服药、治疗的患者进展为AD的风险为按时服药治疗的4.238倍(95%CI: 2.157-7.354);抑郁心理同样也是MCI进展为AD的高危因素,是无抑郁症状者风险的2.142倍(95%CI: 1.254-5.202)。具体数据如表3所示:
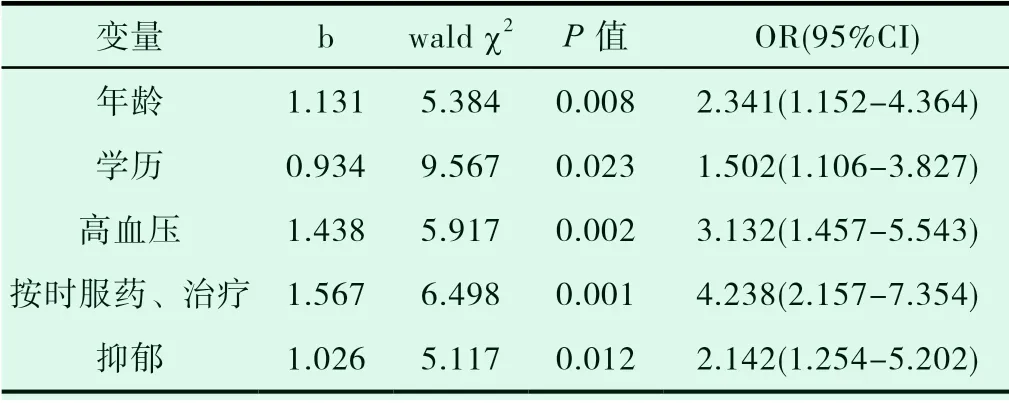
表3 认知功能障碍进展危险因素的多因素Logistic回归分析
2.3 认知障碍干预对患者MMSE、ADL量表评分影响
所有研究对象在确诊为认知障碍干预后均告知其进行定期干预治疗或是随访,在对认知障碍干预中,所有研究对象中将其分为规律干预组和未规律干预组,分析两组患者MMSE、ADL量表评分。结果显示:两组患者MMSE量表评分中,在定向力、记忆力、语言能力及总分指标对比中存在显著统计学差异(P<0.05),规律干预组患者MMSE量表总分高于未规律干预组;在两组ADL量表评分中,规律干预组患者在沐浴、洗漱、穿衣、控制小便、床椅移动、上下楼梯等指标的评分高于未规律干预组患者,差异均具有统计学意义(P<0.05)。具体数据见表4、5。
表4 认知障碍干预对患者MMSE量表评分影响(±s,分)
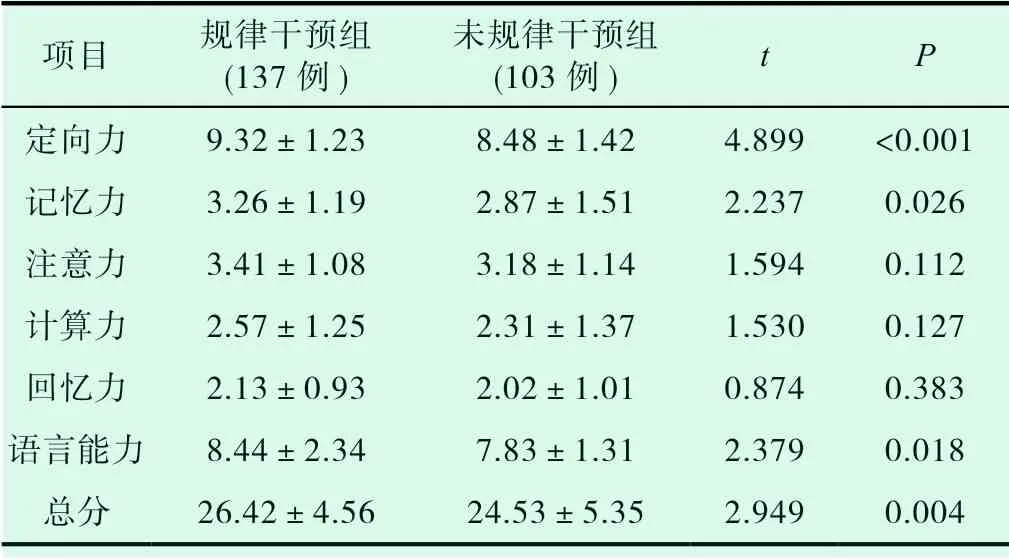
表4 认知障碍干预对患者MMSE量表评分影响(±s,分)
项目 规律干预组(137例)未规律干预组(103例) t P定向力 9.32±1.23 8.48±1.42 4.899 <0.001记忆力 3.26±1.19 2.87±1.51 2.237 0.026注意力 3.41±1.08 3.18±1.14 1.594 0.112计算力 2.57±1.25 2.31±1.37 1.530 0.127回忆力 2.13±0.93 2.02±1.01 0.874 0.383语言能力 8.44±2.34 7.83±1.31 2.379 0.018总分 26.42±4.56 24.53±5.35 2.949 0.004
表5 认知障碍干预对患者ADL量表评分影响(±s,分)
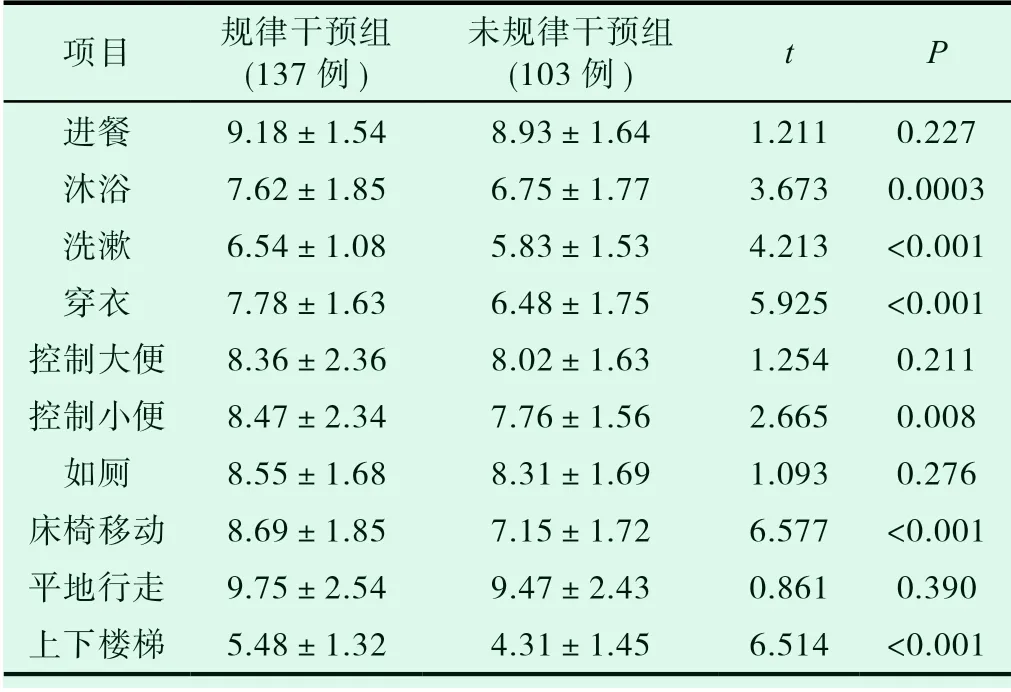
表5 认知障碍干预对患者ADL量表评分影响(±s,分)
项目 规律干预组(137例)未规律干预组(103例) t P进餐 9.18±1.54 8.93±1.64 1.211 0.227沐浴 7.62±1.85 6.75±1.77 3.673 0.0003洗漱 6.54±1.08 5.83±1.53 4.213 <0.001穿衣 7.78±1.63 6.48±1.75 5.925 <0.001控制大便 8.36±2.36 8.02±1.63 1.254 0.211控制小便 8.47±2.34 7.76±1.56 2.665 0.008如厕 8.55±1.68 8.31±1.69 1.093 0.276床椅移动 8.69±1.85 7.15±1.72 6.577 <0.001平地行走 9.75±2.54 9.47±2.43 0.861 0.390上下楼梯 5.48±1.32 4.31±1.45 6.514 <0.001
3 讨论
本次研究对本院内确诊为认知功能障碍的患者进行相关临床检查及量表调查,结果显示240例认知功能障碍患者中出现认知功能障碍进展为老年痴呆症者为60例,发生率为25.00%。在相关临床调查中[9],认知障碍向痴呆进展的发生率在7.5%-16.5%,低于本研究,可能与本研究患者随访比例较高,诊断较全面等一系列原因有关。
对认知障碍进展为痴呆症的高危因素进行logistics回归分析,结果表明:认知障碍患者年龄在75岁以上、学历在初中及以下、合并存在高血压、未按时服药和治疗及心理抑郁是进展为痴呆症的高危因素。以往有相关研究结果表明[10-12],年龄、文化程度是患者出现认知功能障碍的重要影响因素,多与人体机能代谢水平降低、相关身体机能随着年龄增加而退化有关,而学历偏低使得患者对健康知识的获取、应用、处理能力存在问题,导致认知功能障碍情况加剧。有研究证实[13]本研究高血压合并存在对认知功能障碍的影响,结果显示在多种血管性疾病中,以合并存在高血压的MCI患者,进展为痴呆症的风险最高,因此对于此类认知障碍患者在早期的干预中需要尤为注意。有研究[14]对抑郁症不同患病程度的患者认知功能障碍发病率调查发现,在无抑郁、轻度抑郁、中重度抑郁时,认知障碍发病率分别对应为10.0%、13.3%、19.7%,患者抑郁情况越严重,其认知障碍发生风险较高。而本次研究也证实了在认知障碍进展为痴呆症中,抑郁症状同样是其重要的高危因素,不可轻视,在临床治疗中需要予以重视。
规律服药及治疗是认知功能障碍治疗过程中尤为重要的一项,本研究结果发现在未规律进行治疗的患者进展为痴呆症的比例较高,是认知障碍进展的重要高危因素。而进一步对认知障碍规律干预对患者认知及生活自理能力进行量表评分,结果表明,规律干预组患者在定向力、记忆力、语言能力指标中表现较好,MMSE量表总分高于未规律干预组;在生活能力评价中,在沐浴、洗漱、穿衣、控制小便、床椅移动、上下楼梯等指标优于未规律干预组。这一结果表明,规律的康复干预治疗是对认知功能障碍患者的重要治疗方式,在对患者进行认知、服药、运动及生活能力等方面进行积极训练,能够有效促进患者重建、修复脑部神经细胞,并对脑部血液循环功能起到增强作用,神经功能缺损程度起到很好地缓解作用,有助于帮助认知功能障碍患者在一定程度上恢复[15]。相关研究证实[16],规律的康复干预帮助改善患者脑部微循环,激发其思维活力,增强记忆力,提高认知功能。
综上所述,认知障碍患者年龄在75岁以上、学历在初中及以下、合并存在高血压、未按时服药和治疗及心理焦虑是进展为痴呆症的高危因素。认知障碍患者规律服药、治疗等干预措施,能够积极改善患者定向力、记忆力、语言能力,提升生活自理能力。

