家庭医生签约服务:经济绩效还是健康绩效
高 鹏 周 彩 杨翠迎
上海财经大学公共经济与管理学院 上海 200433
医疗卫生服务利用不仅要考量经济绩效,健康绩效亦是重要的因素[1],但是既有的文献未能将家庭医生签约服务对居民的医疗经济负担和健康提升的影响程度展开探讨和分析。据此,本文在对家庭医生的政策变迁和文献进行回顾的基础上,利用CHARLS2018微观数据实证检验家庭医生签约服务的经济绩效和健康绩效。借鉴程令国[1]等学者的研究思路,本文将经济绩效定义为家庭医生签约服务对居民的医疗总费用和个人医疗支出的影响,健康绩效定义为家庭医生签约服务对健康的影响,研究家庭医生签约服务在降低居民医疗费用支出、健康改善、慢性病管理方面的作用,从不同区域、城乡、年龄和人口的角度考虑异质性和稳健性检验,并提出对策建议。
1 文献综述
既有的研究从家庭医生签约服务在强化基层医疗机构、优化医疗资源配置的作用和意义层面展开了丰富的研究。李伟权等运用“激活—应用”分析框架,从家庭医生的签约效率、医生的个体需求、患者需求与实际的差异等角度提出对策建议。[2]朱仁显等通过分析了厦门市家庭医生签约制度效果时建议增强部门间纵向与横向联动机制、扩充家庭医生数量与提升家庭医生职业吸引力;[3]张田等以社区内医疗联合体团队家庭医生签约制的实施效果和可行路径为研究对象进行分析,研究发现家庭医生签约服务能够提高居民对基层卫生服务能力的认可度,但这一模式能否增强签约居民患者体验需要进一步分析。[4]李熹等分析了社区家庭医生制的实施对医养结合服务的影响程度,认为基层医疗卫生服务中心的顶层设计需要考虑到社区卫生服务中心辖区居民的需求以及机构服务能力,制定老年人统一照护需求评估标准,验证了家庭医生签约服务对于医养结合模式具有促进作用。[5]
理论上,家庭医生是一项庞大而复杂的系统工程,其效果的评价应当从供给、需求和服务支付等多个角度展开。康建忠等通过分析对比家庭医生和社区居民建立“1+1+1”医疗机构组合签约服务,提供分级诊疗服务,并对效果进行评估,研究发现家庭医生在控制费用、管理健康、提高满意度等方面具有作用。[6]鲁於等通过家庭医生的二元主体行为与实际的调查情况为分析切入点,分析了家庭医生签约服务的实施效果。[7]Mikol F et al.认为家庭医生签约服务的实施应当注重家庭医生在不同人群中所发挥的作用。[8]张琪等在克服内生性问题后验证了家庭医生对于健康的积极作用[9],但未能从分析探讨家庭医生签约服务其影响机制及对不同群体的影响。
既有的文献也从理性人的角度剖析了家庭医生在目前的现状背景,并试图分析家庭签约服务的实际作用。练璐等以双因素理论分析了家庭医生的激励机制,建议应当建立健全合理规范的管理制度和薪酬制度、增加工作成就感、建立职业发展平台,完善激励机制,提升家庭医生团队成员工作的积极性。[10]祁晶等认为除了从绩效角度入手实现考评机制外,应当注重家庭医生自身的行为与主观能动性对家庭医生签约服务的影响。[11]卢慧敏等认为通过提高家庭医生的职业认同感是提升家庭医生签约服务有效事项的基础。[12]综上所述,既有的研究对于家庭医生签约服务的实施作用与效果展开了丰富的研究并取得了丰富的研究成果,但既有的研究过度注重供给侧改革,但忽视了家庭医生签约服务的需求侧的效果评估,难以客观评估家庭医生的实际效果。
2 数据、变量与识别策略
2.1 数据来源
本文使用北京大学中国健康与营养追踪调查(CHARLS)2018年数据。2018年CHARLS调查数据与2015年的相比增加了许多新的变量指标,如是否实现家庭医生签约服务、是否享受居家和机构养老服务、长期护理保险和筹资补贴等,为展开丰富的研究奠定了基础。原始数据中给出了受访者的较为全面的基本个人信息,本文对原始数据进行了清洗和缺失处理,并按照家庭医生的服务内容进行了变量筛选,保留了全年龄阶段的样本,剔除了不符合要求和存在缺失的样本,最终参与回归的样本为9 474个,以保证样本数据的准确。
本文需要考察家庭医生签约服务实施的经济绩效和健康绩效。根据国家政策文件中对于家庭医生签约服务对象的定义,家庭医生签约服务对象优先覆盖老年人、孕产妇以及患有糖尿病、高血压与肺结核等慢性或精神疾病等重点患者,截至2017年,签约覆盖率提升扩大至全人群,形成长期稳定的签约服务关系。本文在对原始数据进行清洗后,剔除了部分医疗支出的极端值、异常值和个人样本信息存在严重缺失等情况的样本,以保证分析结果的准确性。
2.2 变量来源与说明
2.2.1 解释变量
在CHARLS2018数据中,给出了“是否接受有偿的家庭医生签约服务”作为衡量家庭医生服务享受与否的指标,其中1代表有签约,0代表没有签约。家庭医生签约服务均是由签约居民根据自己的健康状况选择并支付一定比例签约服务费用的连续性签约服务,因此亦可用于作为家庭医生的核心解释变量。
2.2.2 被解释变量
本文的解释变量包括家庭医生服务的“经济绩效”和“健康绩效”两项指标。结合CHARLS数据的可获得性和本文的研究,并参照相关研究中的处理办法,将被解释变量分为三类:健康的衡量指标分为自评健康、ADL受损情况和慢性病患病情况[13];对于经济绩效的衡量,分别通过实际医疗费用支出和医疗费用个人负担来衡量。其中,医疗费用个人负担是根据受访者所提供的医疗总费用中扣除医保报销后实际个人承担的部分。从变量的定义来说,自评健康、ADL受损和慢性病的患病情况均为健康的衡量指标,可以从多个维度来衡量受访者的健康情况,避免单一指标衡量的滞后性。而对于经济绩效而言,则能够直接展开估计。
2.2.3 影响医疗服务利用和健康的其他因素
Grossman[14]提出的健康需求投资模型能描述对健康行为的具体影响机制,并提出了相应的识别策略,对于医疗服务利用和健康因素的识别较为成熟。2009年,Leibowitz[15]对Grossman的健康需求理论模型进行了扩展,对健康变化需求函数的外在因素中增加了内在生活环境变化量和其他影响生活环境的外在因素。本文的上述模型在结合Grossman健康需求的基准模型和Leibozitz扩展模型的基础上,借鉴李华等[16]的研究,确定了个体因素层面、生活习惯层面、医疗服务条件层面与医疗服务质量层面作为理论分析框架。基于数据的可获得,选取了婚姻、年龄、居住地、教育程度、户口、慢性病特征、精神健康特征、是否接受上门医疗服务、病属性、医保属性、医疗服务满意程度等个体属性作为控制变量。
2.3 描述性统计
从表1可以看出,从家庭医生服务的签约率为4.1%,反映出家庭医生的签约率整体处于较低的水平,但由于数据的调查是处于全样本的随机状态所获得的,因此该变量亦能够客观反映出家庭医生签约服务的真实情况。受访者的健康自评分平均在3.087,说明调研群体总体的健康程度处于中等偏上的层面,与家庭医生所提供的主体服务对象基本吻合。受访者的平均年龄为61.743岁,说明了虽然家庭医生签约服务目前已经向全体年龄段人群开放,但老年人依然是签约服务的主要对象。在医疗费用方面,个人医疗费用支出虽然显著低于医疗总支出费用,但二者的差距并不大,说明了医疗经济负担在我国现阶段仍然处于较高的水平。
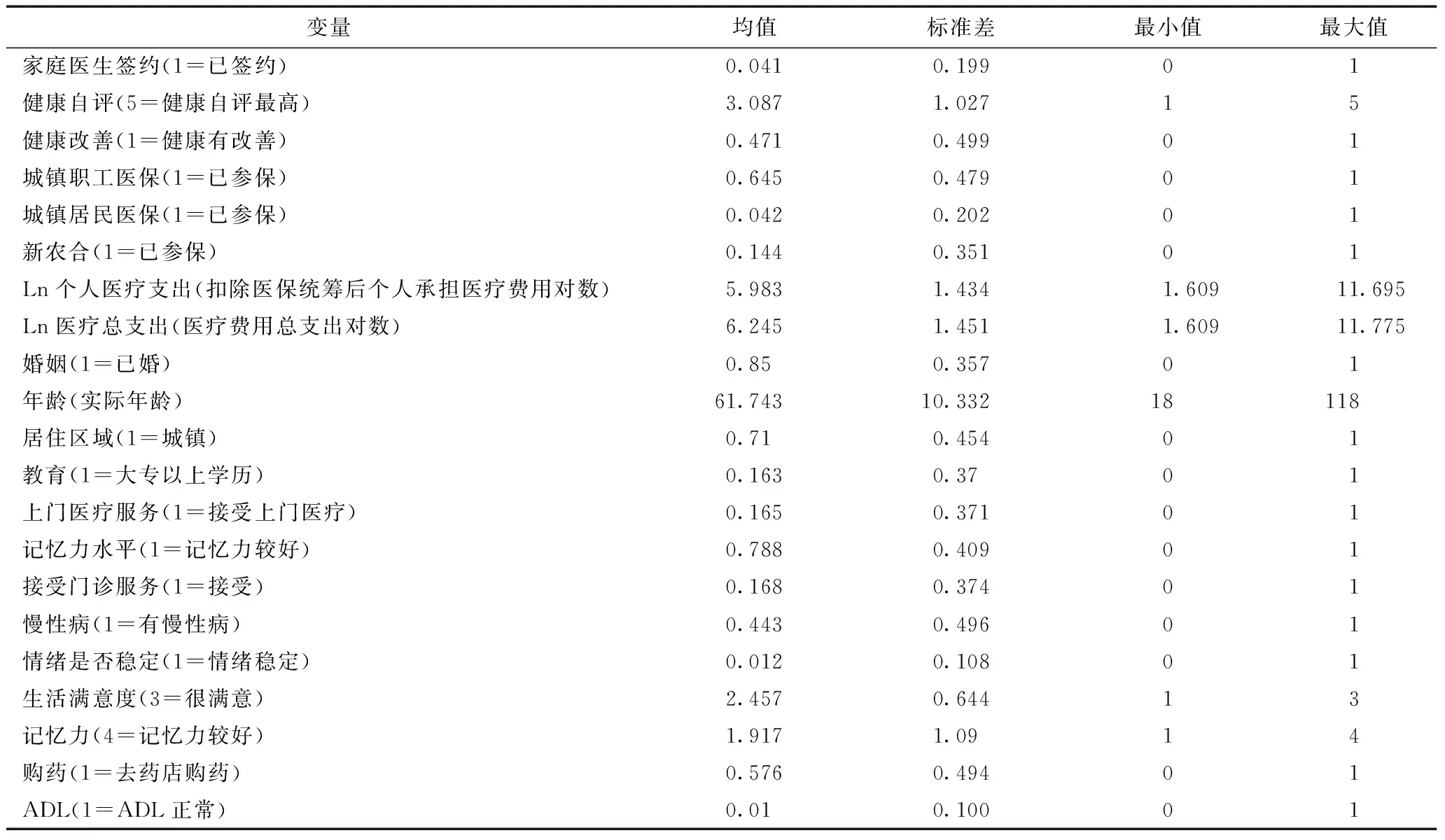
表1 样本统计性表述
2.4 识别策略
本文构建如下计量模型来识别家庭医生签约服务的经济和健康绩效:
Yjts=α0+αifam+xiβi+σi+εi
(1)
其中,Y代表个体i在t地区s时间点的被解释变量,代表家庭医生签约患者的健康状况、医疗服务利用情况和个人医疗费用支出。fam代表个体i在t地区s时间段内是“是否有偿签约家庭医生”的虚拟变量,其中1为签约,0为未签约。βi代表个体一系列控制变量,包括年龄、教育、婚姻、子女数量、医保状况等。σi代表地区固定效应,εi代表随机扰动项。
3 结果
3.1 基本回归
家庭医生签约服务每增加一个单位,对于患者的自评健康、慢性病管理和身体机能(ADL)均有显著的促进作用,且回归系数在1%~5%的水平上显著(表2)。回归结果中添加了受访者的个体特征、居住特征和健康水平、医保等一系列控制变量,初步论证了家庭医生签约对居民健康存在正向影响,且影响程度较高。在经济绩效方面,家庭医生签约对个人医疗费用和医疗总支出的作用呈现负向影响,且在1%的水平上显著为负,初步说明家庭医生签约有利于降低居民的个人医疗支出和医疗费用总支出,但医疗费用经济负担存在多种影响因素,因此需进一步进行分析。
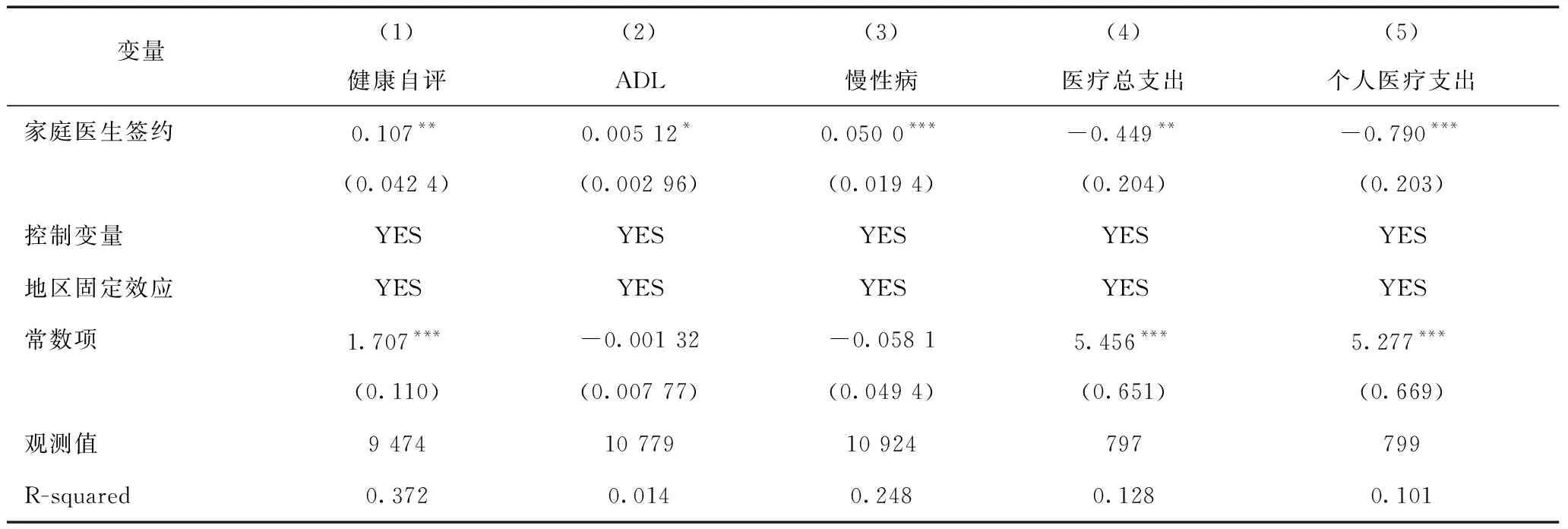
表2 基准回归结果
3.2 工具变量法(IV)检验
为进一步排除内生性问题所带来的估计偏误,本文采用工具变量法来进行估计。根据既有文献的做法,分别选用“患者是否接受上门医疗服务咨询”和“受访者医保报销比例”作为家庭医生的工具变量进行两阶段最小二乘检验。工具变量从理论上应当满足与内生变量高度相关且与随机误差项不相关的特点。选用该工具变量的依据在于,患者可能会因为自身的原因而选择家庭医生签约服务,但上门医疗服务咨询是由社区为患者提供的医疗护理服务,而患者实际享受的报销比例与家庭医生签约服务亦不存在相关性,具有外生性。设定回归模型如下:
模型(2)、(3)是工具变量法的第一阶段回归结果,模型中的因变量是居民的健康水平和医疗费用经济负担,工具变量consultsh和bilis代表居民是否接受过社区卫生服务机构提供的上门咨询和实际的报销比例;模型(4)、(5)工具变量法第二阶段的回归结果,因变量是家庭医生签约,Statues_health_exp和Statues_exp是模型(2)和(3)所估计出的健康水平与医疗经济负担,其中θ1和θ2是我们所关注的重点,代表家庭医生签约服务对于健康水平与经济负担的影响。
在第一阶段回归结果中,我们发现两个工具变量的回归系数为0.018、0.1174和0.123 9,且均在1%的水平上显著(表3)。此外,我们还检验了工具变量第一阶段的的F值,根据Staiger and Stock提出经验法则的临界值(10)和Stock and Yogo提出的检验临界值,以上两个工具变量的检验结果均超过上述临界值,拒绝了两个工具变量是弱工具变量的原假设,证明了工具变量的有效性。在第二阶段的回归中,(1)列为自评健康的工具变量估计结果,(2)、(3)列为总体和个人医疗经济负担的实证结果见表4。我们重点关注回归系数的显著性和符号问题。(1)列的回归结果中自评健康的回归系数显著为正,(2)、(3)列显著为正和负,上述回归结果经济意义大于基准回归中的OLS估计结果,是因为工具变量回归能够纠正OLS中内生性导致的系数偏误,而回归结果的符号和显著性水平与基准回归相同,说明了OLS估计结果中潜在的内生性问题并未对研究结论产生较大影响,OLS估计的结果亦能客观反映所研究的实际问题。对于医疗费用总支出工具变量的估计结果与主回归的方向相反的情况,反映了家庭医生签约服务的经济绩效的影响具有不确定性,但家庭医生签约服务对于健康绩效结论与基本回归一致,为进一步深入分析家庭医生签约服务的实际政策效果提供了新研究视角。(1)工具变量回归中的健康绩效选用了“慢性病”做为代理变量进行检验,用其他代理变量后依然能通过工具变量检验且符合实证结果预期。
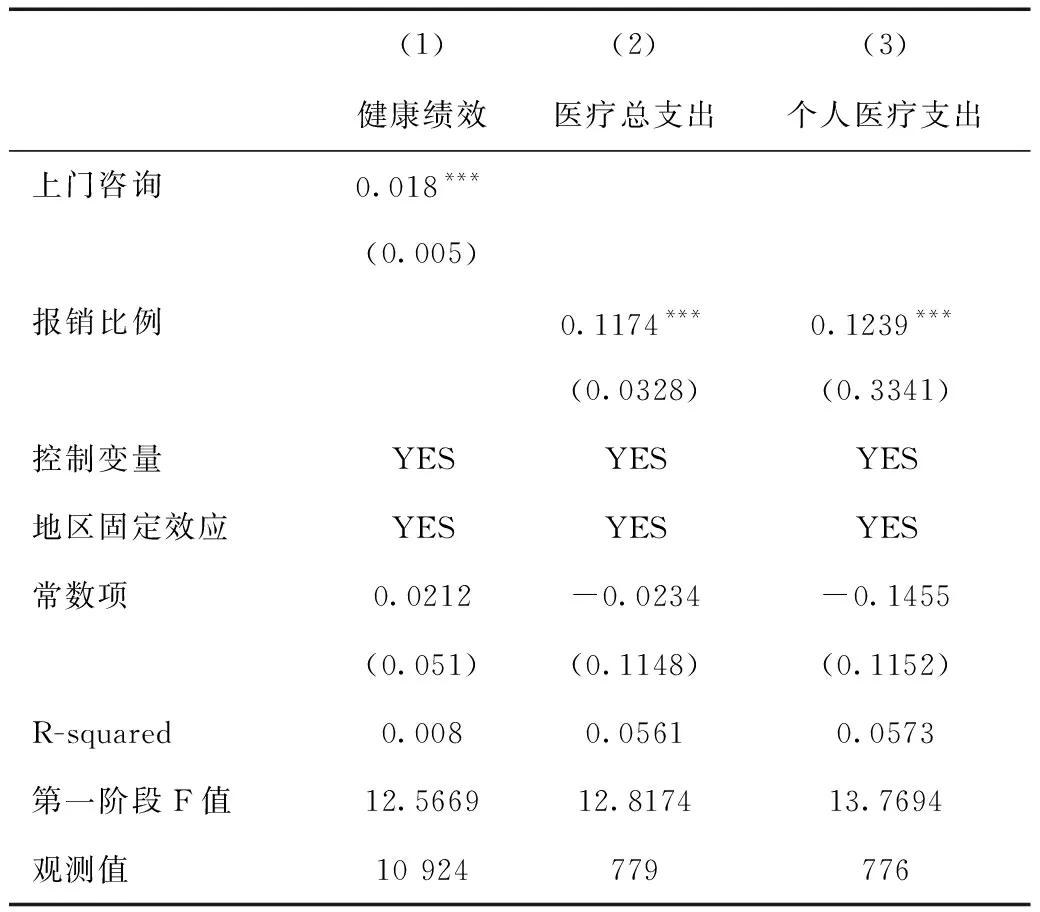
表3 工具变量第一阶段回归结果
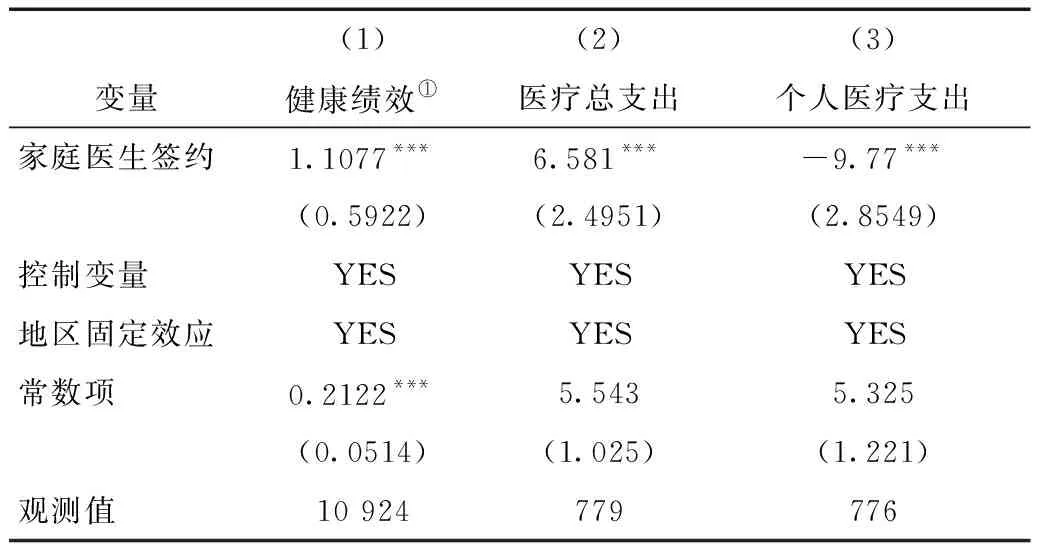
表4 工具变量第二阶段回归结果
3.3 异质性检验
为进一步验证以上实证结果的有效性,结合家庭医生签约服务的定义和主体的服务对象,分别从年龄层面、户籍性质、慢性病情况和是否为残疾人群体等角度展开异质性检验,以分析家庭医生签约服务在不同年龄阶段人群的经济绩效和健康绩效,对家庭医生签约服务展开更为精确的评估。
3.3.1 不同年龄层面
表5和表6分别为65岁以上和65岁以下两个阶段人群中家庭医生签约服务的经济绩效和健康绩效(2)既有的一些文献在进行不同年龄组的差异分析过程中,通常选择65周岁为中间值。迈入60周岁的成年人虽然是老龄化的划分标准,但其身体机能、行动能力等条件与50多岁的没有迈入老年群体的人差异较小,相比较选取65周岁做为年龄分层更具有说服力。。从健康绩效的角度来看,家庭医生签约服务对于65周岁以上人群的健康改善程度要高于65周岁以下的人群,尤其是在慢性病控制和身体机能改善方面。从经济绩效来看,家庭医生对于65周岁以下人群的个人医疗费用支出和医疗费用总支出呈现出显著为负的情况,65周岁以上的人群也呈现负向影响,但回归系数不显著,说明家庭医生服务对于任何年龄阶段的老年人,未能发挥降低医疗支出的作用。
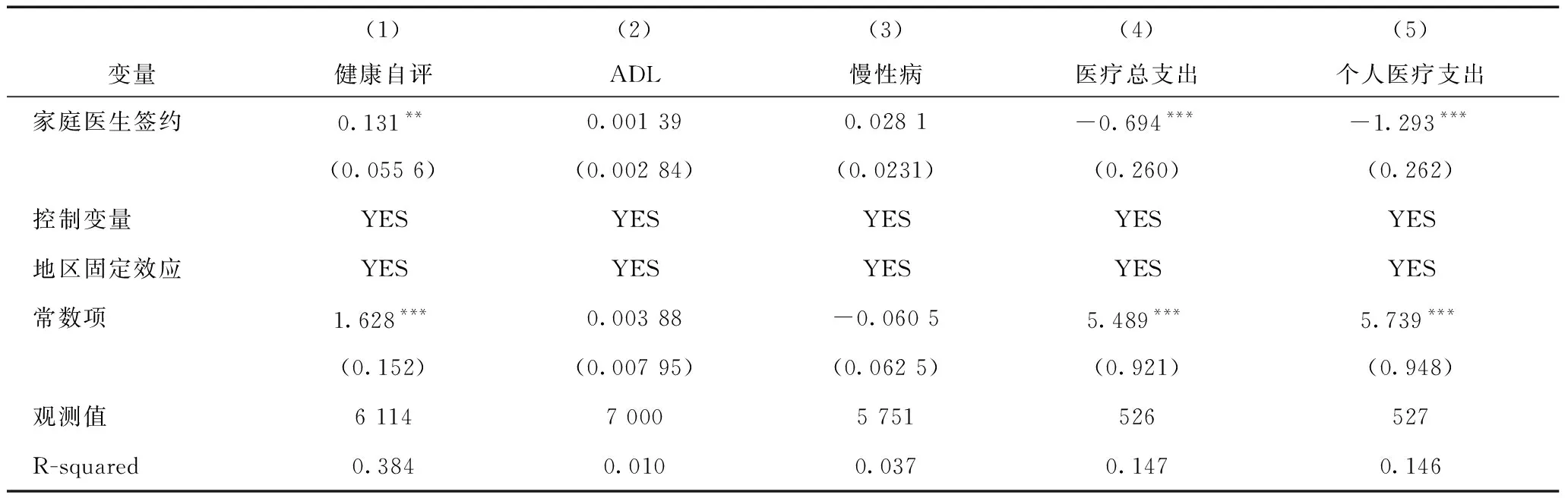
表5 年龄小于65周岁样本
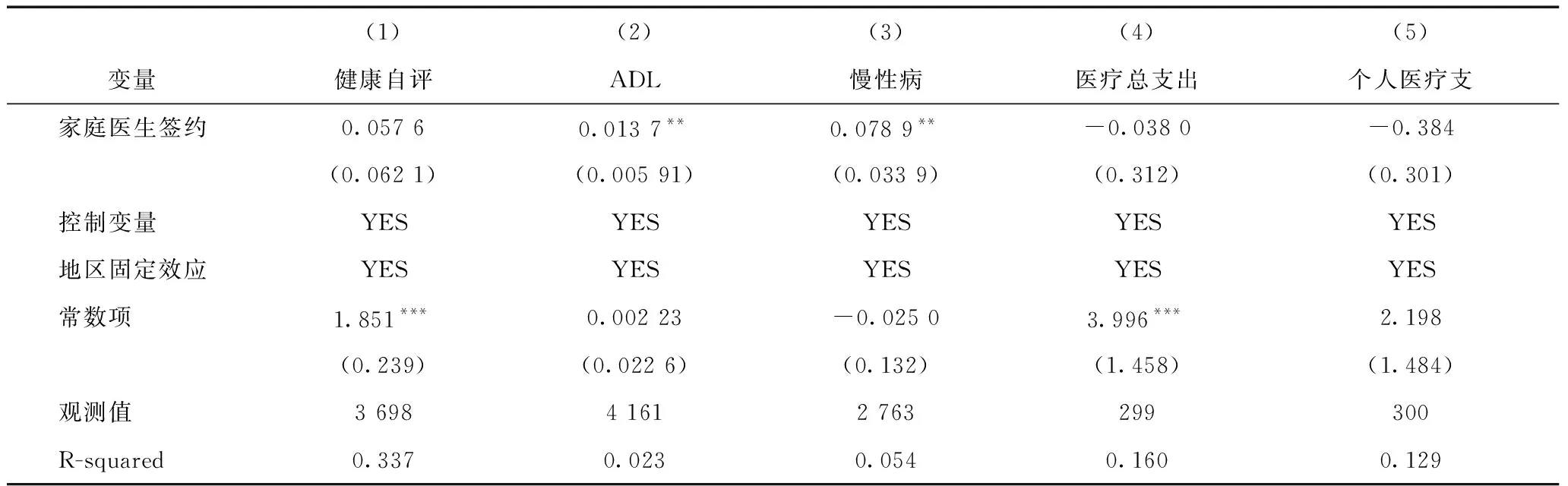
表6 年龄大于65周岁样本
3.3.2 不同户籍性质
表7、表8分别为家庭医生签约服务对于农村户籍和城镇户籍人群经济和健康的影响。在健康绩效方面,农村居民的健康自评、身体机能和慢性病控制均有显著提高,而城镇户籍样本则不显著,反映了家庭医生签约服务对于农村户籍人群的健康改善程度优于城镇户籍的人群。进一步考察其经济绩效,无论是农村户籍还是城镇户籍,家庭医生签约服务均有利于降低其医疗总费用,且对于城镇户籍人群的影响更显著,反映了家庭医生签约服务在不同户籍性质群体的异质性,也说明了家庭医生签约服务在降低居民医疗费用经济负担方面的作用并不显著。
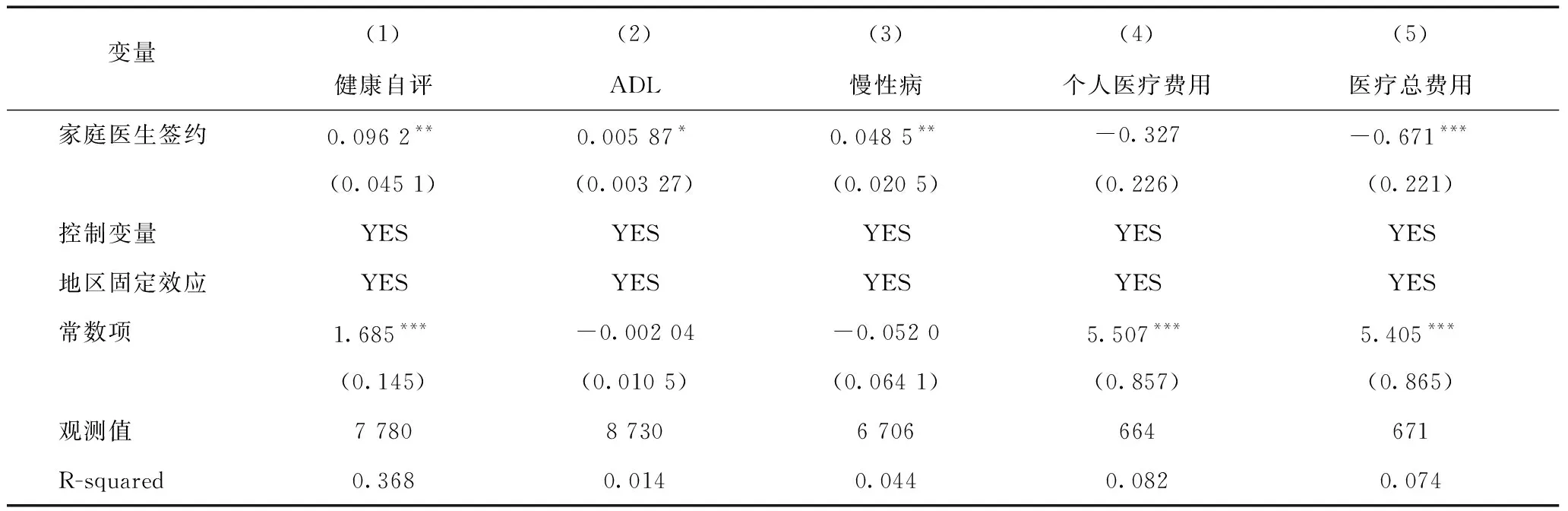
表7 农村户籍样本
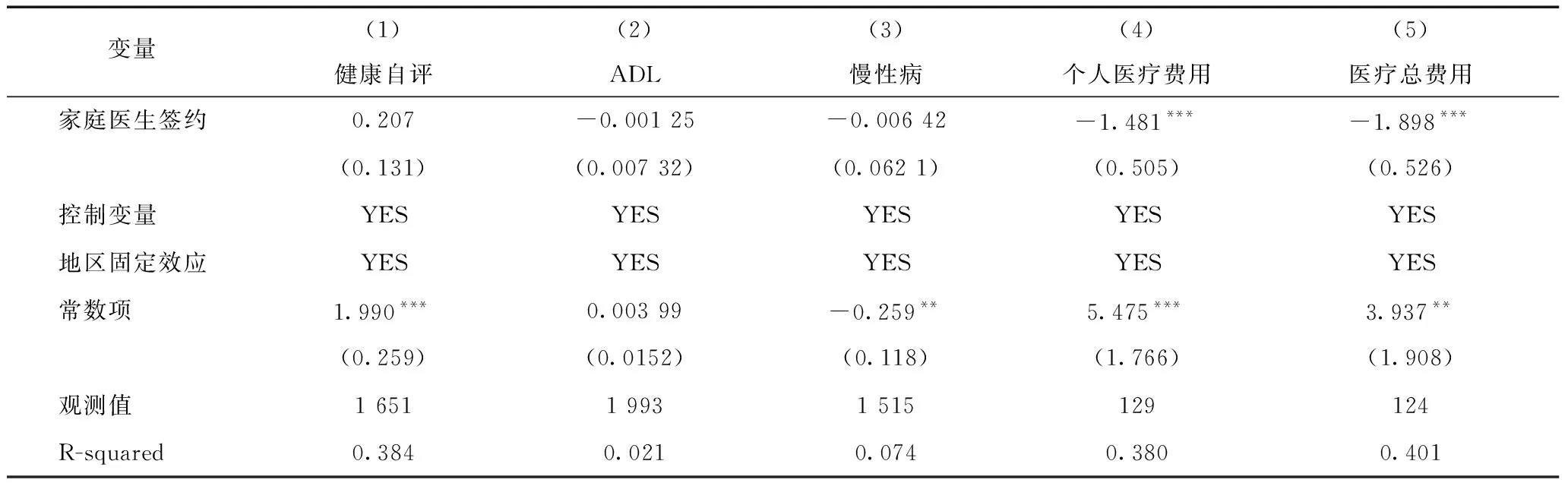
表8 城镇户籍样本
3.3.3 是否有慢性病
表9、表10分别为家庭医生签约服务对于未患慢性病和患慢性病样本的经济与健康绩效考察。对于患慢性病的样本而言,家庭医生签约服务对其健康绩效和经济绩效均不存在显著的促进作用。对于未患慢性病的样本而言,家庭医生签约服务对健康存在促进作用,但对其经济绩效的影响则不显著。可以看出,家庭医生签约服务旨在为慢性病患者提供首诊和健康管理,以增加医疗服务利用的可及性,但由于我国医疗资源结构和水平存在较大差异,单纯靠家庭医生签约难以实现医疗费用的降低和身体健康的改善,而慢性病患者自身的身体健康状况亦影响家庭医生签约对于健康和医疗费用经济负担的改善。
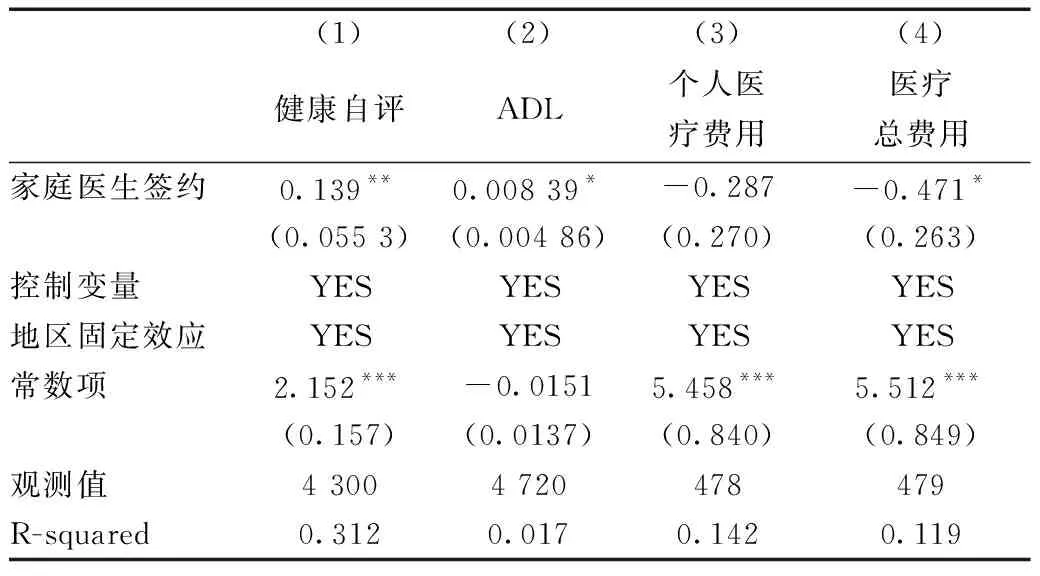
表9 不存在慢性病样本
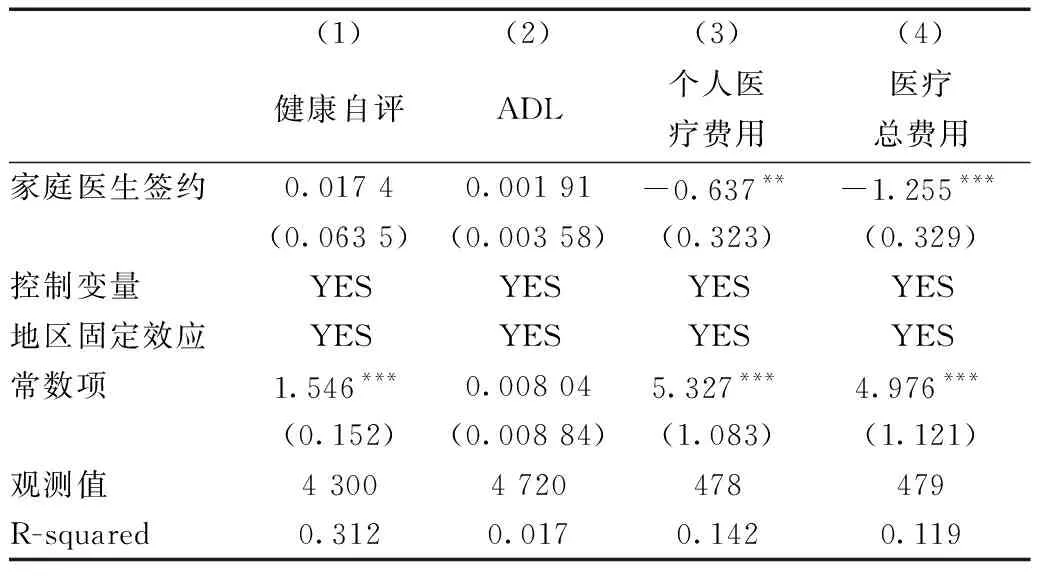
表10 存在慢性病样本
3.3.4 残疾人
表11、表12可以看出,对于非残疾人的样本而言,家庭医生签约服务对于健康呈现显著正向作用;从其经济绩效角度来看,家庭医生签约服务对于非残疾人样本的医疗费用总支出和个人医疗费用支出都呈现负向显著性影响。进一步来看残疾人样本,其经济绩效和健康绩效均不呈现出显著作用。这一研究结论反映出家庭医生签约服务对于残疾人群体具有较强的个体异质性和政策的不确定性,同时也反映了残疾人群体自身的身体健康状况亦影响家庭医生签约对于其健康和医疗费用经济负担改善的局限性。
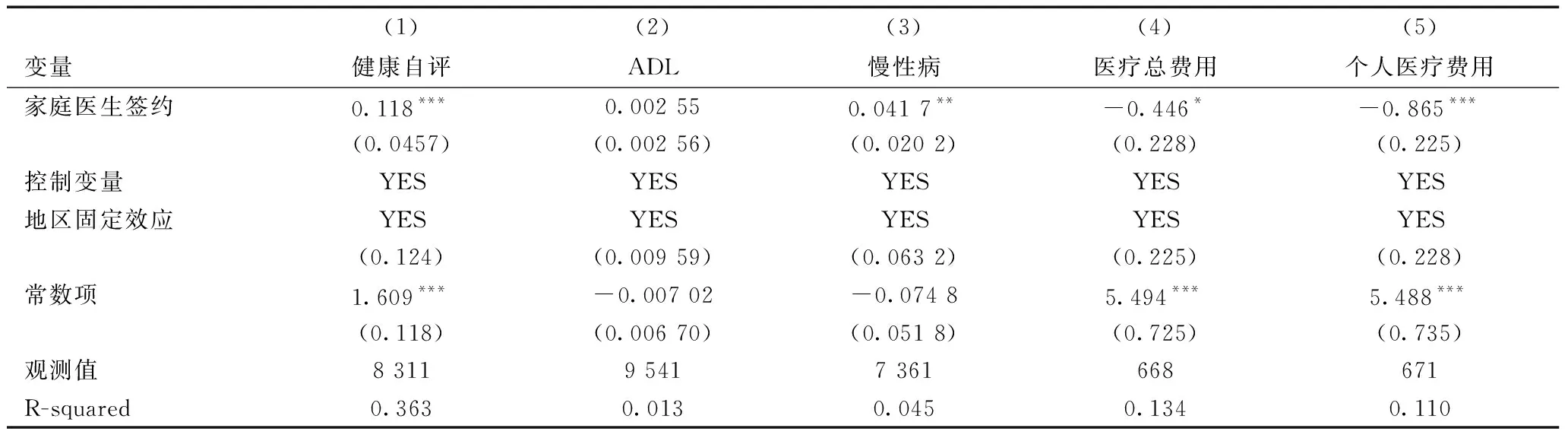
表11 不含残疾人样本
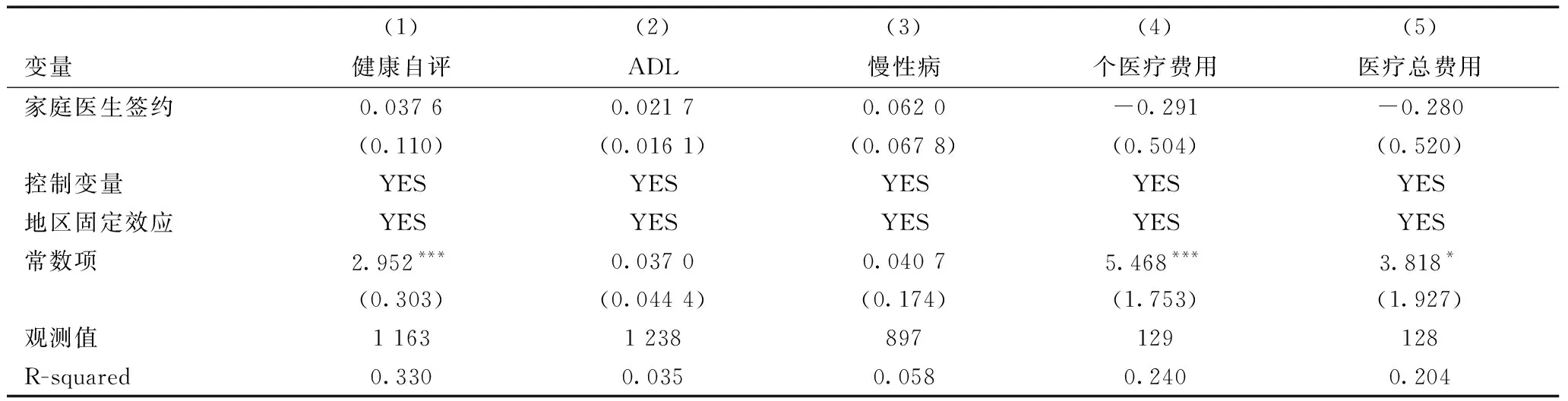
表12 含残疾人样本
4 讨论和建议
随着我国人口老龄化程度的不断加剧,老年人的健康养老服务需求不断攀升,家庭医生签约制度基于其提供连续、便捷和有效的医疗卫生服务的特点,亦能在分级诊疗、医疗联合体建设和医养结合服务中发挥重要的作用,探寻家庭医生签约服务的经济绩效和健康绩效在现阶段具有重要的实践意义。
家庭医生签约服务基于其服务提供,能够有效的提高和改善健康水平,但对于改善医疗费用经济负担不显著,说明除了家庭医生签约服务在签约服务的有效性和服务内容上存在局限性以外,现阶段医疗卫生资源配置的不合理、患者个体的异质性和政策的局限性亦影响着家庭医生签约服务的作用发挥。随着基层医疗卫生体制改革的不断深入,我国在家庭医生签约的实践中也取得了一系列成就。家庭医生签约服务通过健康引导、健康服务与健康管理等形式,能够有效提升患者的健康水平,提高自我健康意识和健康状态;但家庭医生签约服务规模、服务与诊疗水平有限,难以切实有效的实现对患者的健康管理,对于疾病的治愈和康复能力存在局限性,而不同机构间的诊疗水平、资源限制与潜在的道德风险等情况,对于签约患者降低医疗经济负担方面存在一定的影响。
据此,家庭医生签约服务应当进一步细化服务,针对不同的人群提供差异化服务,并在服务内容、形式和水平上进行突破;同时,也应当借助医疗保险、药品供给目录和硬件资源配置,纠正家庭医生签约服务与资源的错配,扩大家庭医生服务的适用性、实用性,在提高健康水平并降低医疗费用支出方面发挥作用。另外,还应当从如下角度探寻家庭医生签约服务进一步的发展路径:首先,以需求为导向,结合家庭医生签约患者的实际特点,构建家庭医生签约服务在待遇水平、服务内容和费用成本方面的动态调整机制。另外,注重家庭医生人才培养,强化家庭医生签约服务的个性化发展,与其他医疗护理服务和机构在内容、形式和资源配置上形成衔接和差异。最后,应当注重完善医疗机构、医疗保险与家庭医生间的制度性衔接,理顺三方主体之间的利益诉求,实现医疗机构、医疗保险与家庭医生制度的衔接,实现家庭医生制度多方逻辑主体间的本位回归,提高家庭医生签约服务的服务质量和绩效水平。
作者声明本文无实际或潜在的利益冲突。

