重庆市城市社区老年人抑郁与睡眠障碍相关性分析*
张先庚,李 鑫,孙 坤,张 文,梁小利,曹 冰,张夏梦,刘林峰
1.四川护理职业学院(成都 610100);2.四川养老与老年健康协同创新中心(成都 610500);3.成都中医药大学 护理学院(成都 610075)
截止2019年末,中国60岁及以上人口为25 388万人,占总人口18.1%,老年人口比重持续上升[1],老龄化形势严峻。老年人生理老化、功能衰退、生活状况和社会关系发生变化,多种生理疾病和心理问题随之产生。全球范围约15%的老年人有心理问题或疾病,其中抑郁发生率较高且容易被忽视[2]。抑郁治愈率低、复发率高、预后差,严重影响老年人的身心健康和生活质量,还增加老年人自杀率及死亡率[3]。研究[4-5]显示,睡眠障碍是抑郁的重要致病因素和预测因素,85%~90%抑郁患者存在睡眠障碍,且各维度与抑郁呈明显相关性。目前,对重庆市城市社区老年人睡眠障碍与抑郁相关研究较少,本研究旨在了解社区老年人抑郁和睡眠障碍情况,并分析两者相关性,为改善老年人睡眠质量、抑郁情况及制定健康指导方案提供依据和参考。
1 对象与方法
1.1 调查对象
将重庆主城9个区编号,采用抽签法随机抽取6个区,明确已抽取6个区内所有社区并编号,使用随机数字表在每个区抽取1个社区,共抽取6个社区,分别为黄桷坪街道滩子口社区(九龙坡区)、小龙坎社区(沙坪坝区)、仙桃街道睦邻路社区(渝北区)、星光社区(南岸区)、华光社区(北碚区)和创新社区(大渡口区)。2019年11-12月选取该6个城市社区内(每个社区50人)符合纳入标准的300名老年人作为调查对象。纳入标准:1)在本社区居住1年以上者;2)年龄≥60周岁;3)意识清楚,能正常交流沟通;4)知情同意,自愿参加本研究。排除标准:1)患严重精神障碍,听力严重退化或受损者;2)认知功能严重受损者;3)因各种突发性疾病无法参与调查者。
1.2 调查方法
由两名经过统一培训的调查员现场指导填写问卷,若无法自行填写者,则按照统一标准,1人读取条目,1人代写,核对无误后,现场回收问卷,数据由两名调查员分别录入。共收集300份问卷,剔除不完整问卷10份,有效问卷290份,有效率为96.67%。
1.3 研究工具
1.3.1 一般资料调查表 研究者在经过专家咨询及文献查阅后自行设计而成,包括老年人年龄、性别、婚姻状况、居住方式、疾病种数、吸烟饮酒、用药情况及文化程度等。
1.3.2 老年人抑郁量表(geriatric depression scale,GDS) 由美国学者Brink等在1982年编制,用于老年抑郁症状的筛查与评估[6],量表简单易答、针对性强、敏感性高。刘杰等[6]研究发现,汉化的GDS在城市社区老年人中具有满意信效度,其Cornbrash'sα系数为0.846。量表共30个条目,其中10项条目反向计分,20项条目正向计分,包括情绪低落、行为活动减少、易退缩和对过去、现在及将来消极感受等表现,条目提示存在抑郁情绪得1分,不存在抑郁情绪得0分,总分0~30分,总分≥11分即视为存在抑郁,得分越高则抑郁越严重。
1.3.3 匹兹堡睡眠质量指数量表(pittsburgh sleep quality index,PSQI) 由美国学者Buysee等[7]在1989年编制,用于测评近1个月主观睡眠质量。刘贤臣等[8]在1996年将其译为中文版本,信效度良好。量表共19个自评条目和5个他评条目,分7个维度,即主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠紊乱、催眠药物及日间功能,每个维度均按照0~3分计分,总分0~21分,按照中国常模标准,总分≥7分即视为存在睡眠障碍,得分越高则睡眠质量越差。
1.4 统计学方法

2 结果
2.1 抑郁组和非抑郁组的抑郁与睡眠情况比较
290名社区老年人GDS总分(8.22±5.30)分,88名(30.3%)存在抑郁;PSQI总分(5.37±2.96)分,101名(34.8%)存在睡眠障碍。抑郁组和非抑郁组除催眠药物维度外,其余维度比较差异有统计学意义(P<0.05)(表1)。
表1 抑郁组和非抑郁组抑郁与睡眠情况得分比较(分,
2.2 抑郁组和非抑郁组一般资料情况比较
290例社区老年人年龄60~89(69.45±5.18)岁,其中,男144例,女146例,吸烟80例,饮酒111例;婚姻状况:有配偶157例,无配偶133例;疾病种数:0种60例,1~2种133例,≥3种97例。根据GDS得分,将社区老年人分为抑郁组(n=88)和非抑郁组(n=202),两组在年龄、性别、居住方式、疾病种数、体育锻炼和经济情况方面比较,差异有统计学意义(P<0.05)(表2)。

表2 抑郁组和非抑郁组一般资料情况比较 [n(%)]
2.3 社区老年人睡眠障碍与抑郁相关性分析
睡眠障碍与抑郁的Pearson相关系数r值为0.774,提示社区老年人睡眠障碍与抑郁呈正相关(P<0.05),且睡眠障碍各维度与抑郁均呈正相关(P<0.05)(表3)。
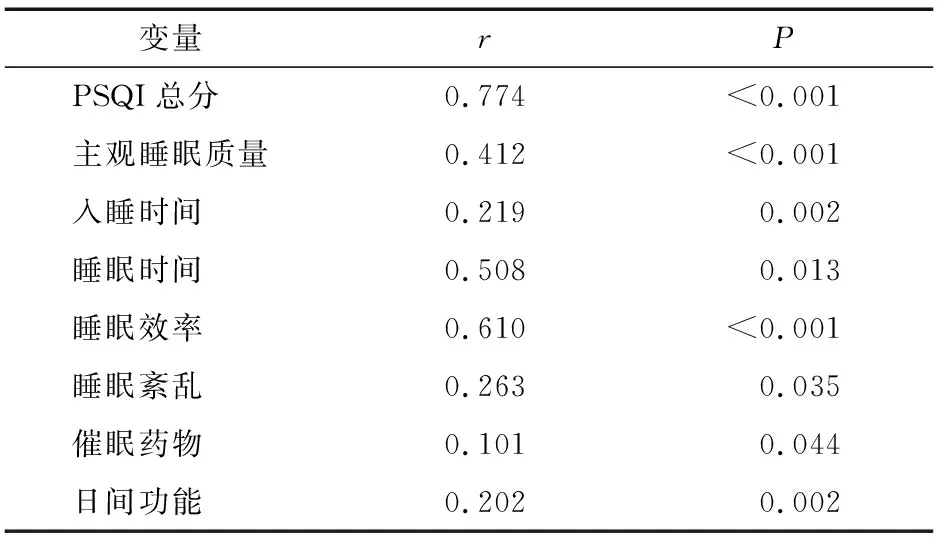
表3 社区老年人睡眠障碍与抑郁相关性分析(n=290)
2.4 抑郁危险因素分析
将是否存在抑郁作为因变量,PSQI总分及各维度作为自变量进行Logistic回归分析,控制年龄、性别、婚姻状况、疾病种数等非处理因素,结果显示,有睡眠障碍的社区老年人抑郁发生风险高于无睡眠障碍的老年人,OR值为1.593[95%CI(1.154~3.872)]。在睡眠障碍的7个维度中,除催眠药物维度外,其余维度均与抑郁有关(P<0.05)(表4)。
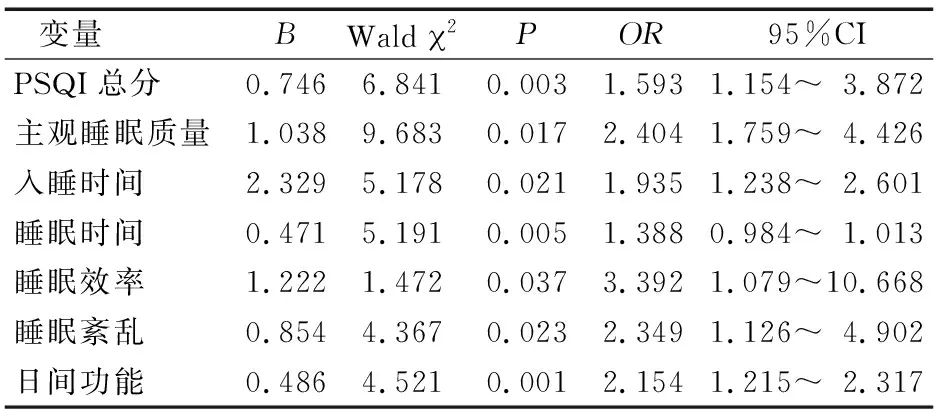
表4 抑郁多因素Logistic回归分析
3 讨论
3.1 社区老年人抑郁与睡眠障碍现状
研究[9]显示,社区老年人抑郁发生率为6.3%~18.9%。本研究结果显示,社区老年人抑郁发生率为30.3%,与霍艳伟[10]、王红艳等[11]、庄海林等[12]抑郁发生率结果不同。本研究中,老年人睡眠障碍发生率为34.8%,低于部分研究[13]结果,高于关倍倍等[14]研究结果。其原因可能与调查对象的年龄、性别、居住方式、疾病种数、体育锻炼、经济情况等有关。本次调查地区老年人有独居少、参与体育锻炼较多和经济压力较小等特点,能在一定程度上降低老年人心理压力,减少老年人孤独感,缓解老年人情绪障碍,从而减少睡眠障碍和抑郁的发生。
3.2 社区老年人睡眠障碍是抑郁发生的危险因素
现有研究[15]表明,抑郁和睡眠障碍存在共同神经解剖及内分泌异常、神经生化调节基础和心理应激反应,且抑郁可加重睡眠障碍,睡眠障碍可加重抑郁程度,形成恶性循环。本研究显示,睡眠障碍及其各维度均与老年抑郁呈正相关,与国内学者[16-17]研究结果一致。本研究发现,社区有睡眠障碍的老年人抑郁发生风险高于无睡眠障碍者,与国内学者[18]研究结果相符。睡眠障碍引起的身体、心理疲乏可打乱生物节律,促使激素水平改变,导致抑郁发生。同时,本研究发现,在睡眠障碍的7个维度中,主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠紊乱和日间功能均是抑郁发生的危险因素,这与王雨亭[19]研究结果相符。本研究中尚未发现催眠药物与抑郁发生相关,这与Maggi等[20]研究结果略有差异,可能与选取的调查对象使用催眠药物人数较少、调查对象未能及时识别睡眠障碍并采取就医措施和行为及老年人对催眠药物缺乏正确认知即害怕产生依赖和副作用等,从而拒绝或减少使用等有关[21]。长期使用催眠药物可导致精神运动、认知功能受损,从而加重抑郁发生,催眠药物对抑郁的影响还与老年人个人认知、行为方式具有紧密联系[22],故催眠药物是否为抑郁发生的危险因素仍需大样本、多中心、全面的调查和研究结果来验证。本研究局限为样本量小,研究地区较单一。
综上所述,本研究结果表明,社区老年人睡眠障碍和抑郁发病率较高,睡眠障碍及其各维度与抑郁呈正相关,且睡眠障碍是抑郁的危险因素。社区医护工作者、家属等可从睡眠的维度及时发现抑郁的高危人群,尽早进行干预,及时对抑郁老年人或者存在睡眠障碍者进行诊断、治疗、护理,减少其对老年人带来的生理和心理损害,促进老年人健康老龄化。未来研究方向需进一步探索催眠药物对社区老年人抑郁发生的影响,从而提高老年人生活质量。

