生育指数评分预测卵巢型子宫内膜异位症术后自然妊娠价值
林 彬 吴桂荣
1.上海市第一妇婴保健院(200040);2.上海市普陀区人民医院
子宫内膜异位症(EMT)是由于子宫内膜种植在子宫腔之外的部位而引起腹痛、不孕等临床症状[1],其中不孕症患者高达30%~50%[2]。按照病灶种植部位可分为卵巢型、腹膜型以及深部浸润型。目前腹腔镜手术是治疗EMT的主要方式,能够达到评估病情、去除病灶、恢复盆腔解剖结构的目的。由于EMT易复发,因此对合并不孕症的EMT患者,术后准确评估生育能力、指导受孕方式十分关键。2010年Adamson和Pasta提出生育指数评分(EFI)系统[3],用以预测卵巢型EMT不孕症患者的术后生育能力,但相关研究报道较少。本研究探讨EFI评分对卵巢型EMT不孕患者术后妊娠率的预测价值,为临床应用提供依据。
1 资料与方法
1.1 研究对象
选取2015年1月-2017年12月因EMT在本院行腹腔镜手术治疗的不孕症患者264例为研究对象。纳入标准:①首次因EMT行腹腔镜保守治疗,且术前已行宫腔镜检查排除子宫内膜病变;②手术及病理证实为卵巢子宫内膜异位囊肿;③年龄≤40岁有生育要求;④符合不孕症诊断标准;⑤术前半年及术后3年未使用相关药物;⑥男方精液正常。排除标准:①合并内科疾病,如高血压、糖尿病、心脏病等;②因其他因素导致不孕,如卵巢功能衰竭、输卵管因素、盆腔粘连等;③有内分泌及恶性肿瘤等疾病不能耐受手术者;④依从性差或失访者。本研究已获得医院伦理委员会批准,所有研究对象均自愿签署知情同意书。
1.2 研究方法
1.2.1手术方法所有患者均行腹腔镜下卵巢EMT保守手术,完整剥除卵巢异位囊肿,恢复卵巢结构,使用电凝方式去除腹膜型EMT,松解盆腔粘连,恢复盆腔解剖结构。
1.2.2数据收集采用门诊复查或电话随访,每6个月随访1次,连续记录术后3年内妊娠情况。由专人使用EFI评分系统回顾病史及手术情况进行生育指数评分。病史因素包含既往妊娠史、年龄及不孕年限,手术因素包括r-AFS总分及病灶评分,最低功能评分(LF)。
1.3 统计学方法
2 结果
2.1 一般情况
研究对象年龄(29.1±6.8)岁(22~38岁);原发性不孕症141例,继发性不孕症123例,不孕年限(5.5±6.9)年(1~11年)。按r-AFS分期标准I期96例、II期71例、III期62例、IV期35例。
2.2 不同EFI评分术后3年妊娠情况
术后3年内累计自然妊娠率为54.6%(144/264例),自然妊娠率Ⅰ期80.2%(77/96例)、Ⅱ期69.0%(49/71例)、Ⅲ期33.9%(21/62例)、IV期14.3%(5/35例)。术后EFI评分>5分者,妊娠率随时间延长而下降,与EFI评分呈正相关(rs=0.574,P<0.001)。EFI 1~4分组、5~6分组、7~8分组、9~10分组累计妊娠率比较有差异(χ2=17.93,P<0.05);术后6个月、1年、2年以及累计妊娠率EFI 1~4分组均低于其他3组,术后6个月和累计妊娠率EFI 9~10分组高于EFI 1~4分组和5~6分组(均P<0.05);术后1年和2年妊娠率EFI 5~6分组、7~8分组、9~10分组无差异,术后3年妊娠率4组无差异(均P>0.05)。见表1。

表1 不同EFI评分患者术后各随访时间妊娠情况比较[例(%)]
2.3 单因素分析
单因素分析显示,患者年龄、体质指数、是否有盆腔炎病史、是否合并子宫良性病变(包括子宫内膜息肉、子宫肌瘤)、单侧/双侧卵巢EMT以及不同EFI评分是术后累计妊娠率的影响因素(P<0.05)。见表2。

表2 单因素分析[例(%)]
2.4 多因素logistic回归分析
将P<0.05的单因素纳入多因素logistic回归分析,EFI评分与术后妊娠率呈正相关,既往盆腔炎病史、合并子宫良性病变、单侧或双侧病变、年龄与术后妊娠率呈负相关(均P<0.05)。见表3。
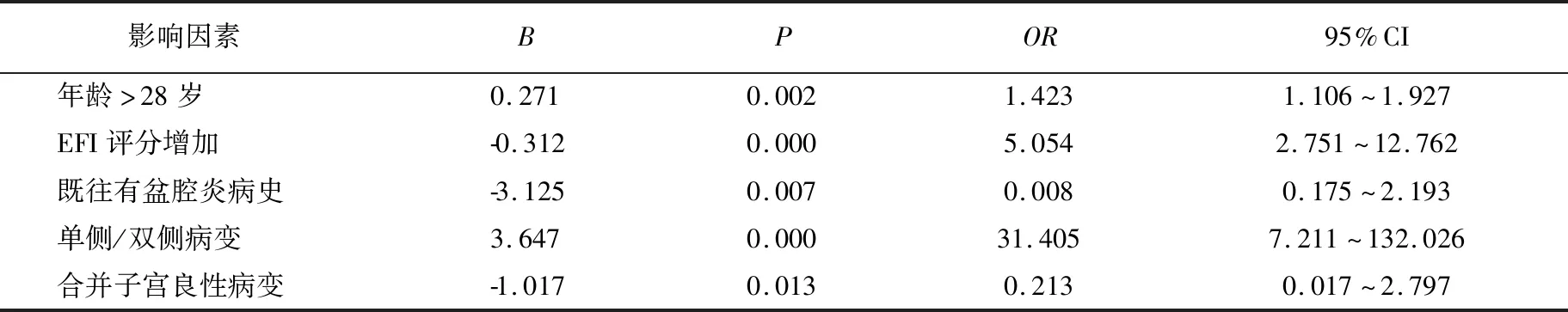
表3 多因素logistic回归分析
2.5 价值评估
EFI评分的ROC曲线下面积(AUC)为0.836(95%CI:0.716~0.935,P<0.001)。术后1年预测自然妊娠率的EFI评分临界值为6.7分(约登指数最大),敏感度为74.4%,特异度为87.0%。
3 讨论
EMT好发于育龄妇女,在形态学上呈良性表现,但在临床行为学上具有类似恶性肿瘤的特点,因此对女性生育力造成严重影响。EMT患者发生不孕的概率为正常女性的20倍[2],而不孕症妇女患EMT风险增高6~8倍。目前对于EMT的治疗理念已经从“根治性手术”改变为“缓解疼痛,促进生育,综合治疗,长期管理”[4]。因此,EMT患者术后受孕时机及受孕方式的指导十分重要。
临床上多使用r-AFS系统评估EMT患者病情的严重程度,但该评分系统有一定的局限性,其评分主观性较大,分数跨度过于宽泛,精确性欠佳,并且没有将病灶类型、深度及激素水平等指标纳入评分系统。多项研究显示r-AFS评分系统与EMT患者术后妊娠结局相关性不明显[5-6]。EFI评分系统是EMT不孕症患者生育能力及妊娠结局的评估系统,相关研究发现EFI评分与术后妊娠率呈正相关[7]。本研究显示EMT患者术后3年内自然妊娠率与EFI评分有相关性,术后EFI评分较高的患者可获得更高的妊娠率,EFI评分低分组累计妊娠率、术后不同时间段妊娠率均低于其他组,与国内其他研究结果相近[8-9]。EFI评分低者可能与其病变严重、卵巢功能减低、免疫异常等有关,单纯手术治疗不能显著提高妊娠率,因此建议此类患者手术后进行辅助生殖助孕。王玉玲等[10]研究显示保守性手术或联合药物治疗后患者首次妊娠多发生在治疗后1年内。钱睿亚等[11]对146例EMT合并不孕患者进行前瞻性研究也发现术后1年为妊娠最佳时机,EFI对于术后妊娠率预测及受孕指导具有积极意义。本研究发现EFI评分为5~6分组与7~8分组在术后不同时间段以及累计妊娠率均无差异,因此EFI评分≥5分者,术后1年可采用期待治疗,若术后1年仍未妊娠建议辅助生殖助孕。EFI评分为9~10分组累计妊娠率及术后6个月妊娠率高于1~6分组,说明EFI高分组患者术后生育力得到显著改善,尽早指导受孕可获得满意的妊娠率。
本研究多因素分析发现EFI评分与术后妊娠率呈正相关,评分越妊娠率越高;而年龄较大、有子宫良性病变、单侧或双侧病变、既往盆腔炎病史是影响术后妊娠率的危险因素。ROC曲线分析EFI评分预测EMT不孕患者腹腔镜术后1年内自然妊娠的临界值是6.7分,建议EMT患者术后若EFI评分≥6.7分,术后1年自然妊娠几率高,可以期待治疗;若术后1年未自然妊娠,则妊娠率随时间延长逐渐下降,建议患者行辅助生殖助孕。
综上所述,EFI评分对EMT不孕患者术后妊娠情况有一定预测价值,对术后受孕时机及方式有临床指导意义。

