胰腺囊性淋巴管瘤1例
虞文健,王小明
(皖南医学院第一附属医院 弋矶山医院 肝胆外科,安徽 芜湖 241001)
淋巴管瘤是起源于淋巴系统的良性病变,可能与淋巴管发育不完全有关。淋巴管瘤生长缓慢,多见于儿童,成人少见。淋巴管瘤在腹腔器官中较为少见,起源于胰腺的更是罕见。我们介绍1例罕见的成人胰腺囊性淋巴管瘤病例报道如下,并进行相关文献复习。
1 病例资料
患者女,52岁。因体检发现腹腔占位两周余入院。查体:一般情况良好,全身皮肤黏膜未见黄染,浅表淋巴结未及肿大,心肺无明显异常,腹膨软,无压痛,反跳痛,肝脾肋下未及,移动性浊音阴性,双下肢无浮肿。入院检查血常规、肝肾功能、CA125、CA199、淀粉酶正常。CT检查:腹腔见不规则囊状低密度影,较大横截面约9.0 cm×6.8 cm,CT值约9~15 HU,增强后未见明显强化,病灶与邻近胰腺分界不清,胰管未见扩张。考虑来源于胰腺,囊肿可能(图1)。行腹腔镜胰腺囊肿剥除术,术中见胰腺体尾部囊肿,大小约8.1 cm×8.3 cm×8.1 cm,与胰腺部分结构不清,囊肿将胃挤压,余腹腔脏器未见明显异常,仔细分离囊肿周围,发现囊肿可完整剥除,遂游离粘连组织,避免损伤胰腺,后减压囊肿,吸尽囊液,完整切除囊壁组织。术后病理显示胰腺淋巴管瘤(图2)。患者术后恢复可,随访6个月未见复发。
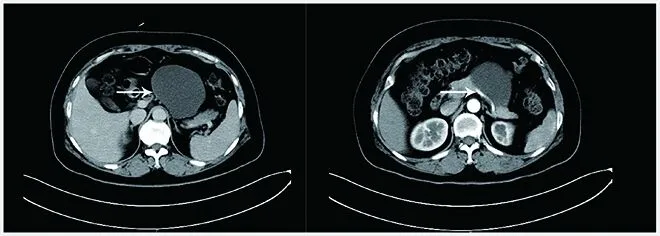
左图示增强CT可见不规则囊性低密度影(箭头),边界清晰,增强后未见明显强化。右图示囊肿来源于胰腺。

HE染色切片显示有囊状间隙,内有扁平的内皮细胞(左图HE×100,右图HE×40)。
2 讨论
淋巴管瘤是起源于淋巴系统的罕见的先天性良性肿瘤,在胰腺中发病极其罕见,其发病率在胰腺肿瘤中低于1%。临床表现上,胰腺囊性淋巴管瘤通常是无症状的,和本病例一样被偶然发现[1],但它也可以表现出明显的腹部肿块和非特异性胃肠道症状,例如腹痛、恶心和呕吐[2]。胰腺囊性淋巴管瘤在临床上往往与其他胰腺囊性疾病类似,需要与之相鉴别的有:胰腺假性囊肿、包虫囊肿、浆液性和黏液性囊腺瘤、导管内乳头状黏液性肿瘤、先天性囊肿、罕见的胰腺导管胰腺癌(Wirsung导管的囊性癌)和先天性肿瘤[3]。该患者无胰腺炎病史,我们排除了胰腺假性囊肿的可能性,同时也无腹水、腹膜病变、淋巴结和胰腺周围器官受累的胰腺癌的一般表现。因此我们考虑该患者是良性病变,但临床表现缺乏特异性,不能和其他胰腺囊性疾病相鉴别。
诊断上,术前准确诊断胰腺囊性淋巴管瘤较为困难[4],一般需要术后病理才能确诊[5]。腹部X线平片可能显示肠道错位;CT和MRI表现与囊肿腺瘤的表现相似;CT影像上表现为边界清晰、壁薄、密度低、均匀的囊性肿块,可为单发或者多发;MRI表现为T1加权图像低信号强度,T2加权图像高信号强度。但是,这些术前的诊断方法不能保证完全准确的诊断,最后的确诊往往需要术后病理来验证。本例患者病灶与邻近的胰腺组织分界不清,肿块性质不明确,经过手术切除后才最终确诊。近年来有些作者认为内窥镜超声引导下细针穿刺术(EUS-FNA)具有进行细胞采样的能力,其可以成为术前的重要诊断手段,并可以进一步指导后续的治疗策略[2],但是对于位于内脏深处的胰腺淋巴管瘤,其敏感性会降低,临床价值还有待探讨。
胰腺囊性淋巴管瘤主要的治疗手段是完全手术切除,不完全切除是复发的主要原因[4]。淋巴管瘤是一种良性肿瘤,但具有一定的侵袭能力,可以浸润邻近器官,并且长到很大的体积。同时胰腺囊性淋巴管瘤术前不能完全排除恶性肿瘤的可能,需要术后的组织病理才能确诊。因此,手术是胰腺囊性淋巴管瘤诊断和治疗的重要手段。根据肿瘤的位置和大小,手术的方式可以为单纯的肿块切除和部分胰腺切除。我们经过对本例患者囊肿周围的仔细分离,发现囊肿可完整剥除后,完整切除了肿瘤组织,避免了对胰腺的更多损伤,术后患者预后良好无复发。
胰腺囊性淋巴管瘤十分罕见,具有一定的侵袭能力,经验不足的临床医生由于对该病认识不足,往往容易误诊为其他胰腺囊性病变。因此一旦临床上怀疑该病,应在排除其他手术禁忌证后,手术完整地切除肿块,术后病理进一步确诊。

