鼻内镜低温等离子刀扁桃体腺样体切除术治疗小儿鼾症效果观察
罗伟
河南西平县人民医院耳鼻喉科 西平 463900
小儿鼾症由扁桃体及腺样体肥大堵塞上呼吸道而诱发[1]。主要表现为睡眠打鼾、呼吸暂停,以及由此引起的记忆力衰退、嗜睡、高碳酸血症等症状,严重影响患儿的生长发育和身心健康。鼻内镜下扁桃体腺样体切除术可解除堵塞上呼吸道阻塞、改善患儿的肺通气功能和睡眠质量,是治疗小儿鼾症的有效手段。鼻内镜下低温等离子刀扁桃体腺样体切除术符合微创外科理念[2]。本研究通过对行鼻内镜扁桃体腺样体切除术的52例鼾症患儿的临床资料进行分析,旨在探讨鼻内镜下低温等离子刀扁桃体腺样体切除术的临床效果。
1 资料与方法
1.1一般资料回顾性分析2019-10—2021-01于我院行鼻内镜扁桃体腺样体切除术的52例鼾症患儿的临床资料。纳入标准:(1)均依据病史、临床表现,以及鼻内镜和鼻咽部影像学检查确诊。(2)扁桃体肥大Ⅱ~Ⅲ度,腺样体肿大阻塞后鼻孔2/3。呼吸暂停低通气指数(AHI)15~30次/h,夜间最低氧饱和度(LSaO2)<80%。(3)年龄<14岁,家属及患儿沟通能力正常。临床资料完整。排除标准:(1)非扁桃体和腺样体肥大引起的鼾症。(2)有扁桃体手术史,术前两周有扁桃体炎急性发作史。(3)伴有肝肾功能异常、自身免疫系统疾病,以及凝血功能障碍。按不同手术方法分为传统鼻内镜手术组(对照组)和鼻内镜低温等离子刀手术组(观察组),各26例。2组患儿的基线资料差异无统计学意义(P>0.05),见表1。患儿家属均签署知情同意书。
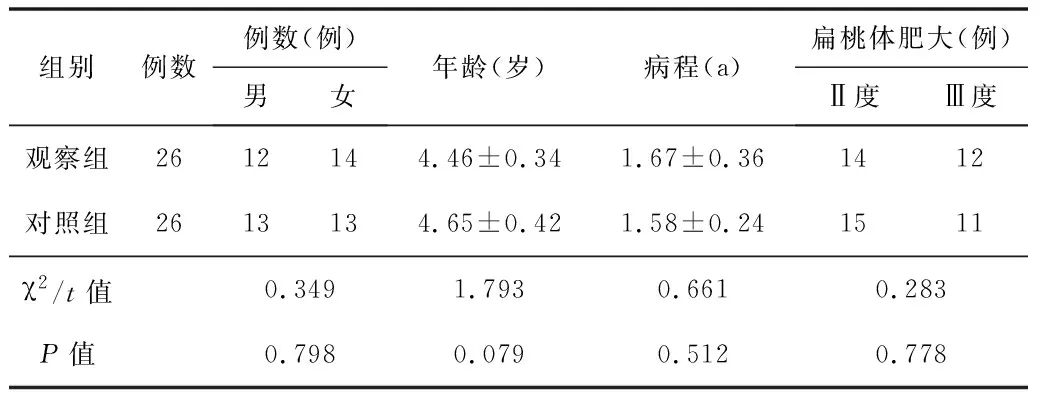
表1 2组患者的基线资料比较
1.2手术方法气管插管全麻,患儿取仰卧位。
1.2.1 观察组采用鼻内镜低温等离子刀扁桃体腺样体切除术 (1)仪器:等离子手术系统治疗仪(美国杰西公司,70号刀头)。(2)设置:切割功率为6~8挡,凝血功率为3~4挡,凝血时间为2~3 s,温度控制在40℃~70℃。等离子刀沿扁桃体和腭舌弓黏膜交界处切开,沿扁桃体被膜消融切除扁桃体,创面转换凝血挡严密止血。在70°鼻内镜直视下应用等离子刀逐层消融并切除肥大腺样体,消融至咽鼓管圆枕,创面使用电凝止血。具体手术方法参考文献[3]。
1.2.2 对照组给予传统扁桃体腺样体切除术 使用1∶1 000肾上腺素生理盐水浸润扁桃体周围黏膜后切开舌腭弓黏膜,逐步剥离、切除扁桃体,创面严密止血。可吸收线缝合腭舌弓和腭咽弓1~2针。在鼻内镜直视下刮除肿大的腺样体组织,创面纱布压迫止血。具体手术方法参考文献[4-5]。
1.3观察指标及效果评价(1)手术时间、术中出血量、术后疼痛强度,以及住院时间等围术期指标。术后疼痛强度参考面部表情疼痛评分量表评估,1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛[6]。(2)分别于术前及术后3个月采用飞利浦Alice多导睡眠仪检测AHI、氧减指数(ODI)、LSaO2及其<90%时间所占睡眠时间的百分比(SLT90%)、最长呼吸暂停时间(LAT)等肺通气功能指标[7]。应用Epworth嗜睡量表(ESS)评估患儿睡眠质量[8](包括8项维度,计24分。分值越低,表示患儿睡眠质量越好)。抽取患儿空腹静脉血分离血清,采用邻苯三酚法检测血清谷胱甘肽(GSH)和超氧化物歧化酶(SOD)水平应激反应指标。
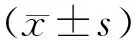
2 结果
2.1围术期指标观察组患儿的手术时间、术中出血量及住院时间均短(少)于对照组,术后面部量表评分低于对照组,差异均有统计学意义(P<0.05)。见表2。
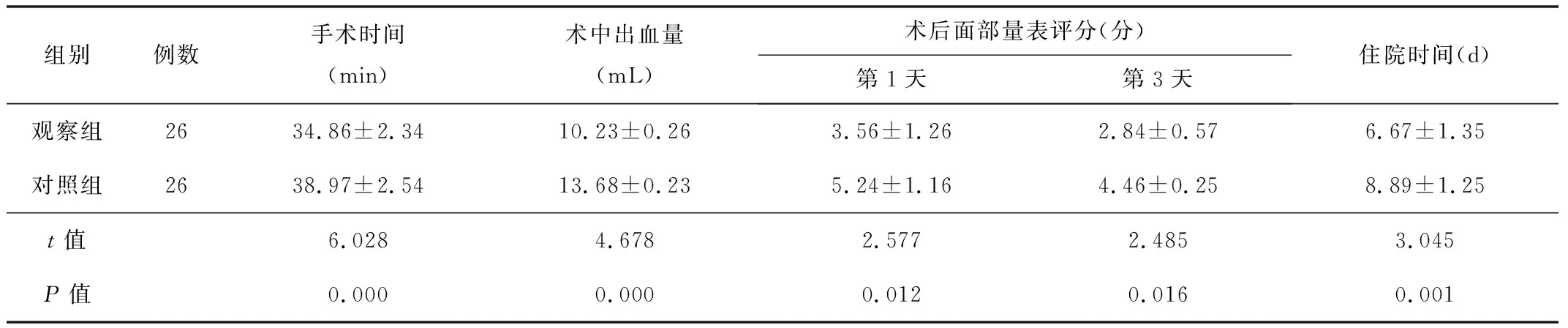
表2 2组患儿围术期指标比较
2.2肺通气功能和睡眠质量术前2组患儿肺通气功能和睡眠质量指标差异无统计学意义(P>0.05)。术后3个月,2组患儿的上述指标均较术前改善,其中观察组患儿的改善效果优于对照组,差异均有统计学意义(P<0.05)。见表3。
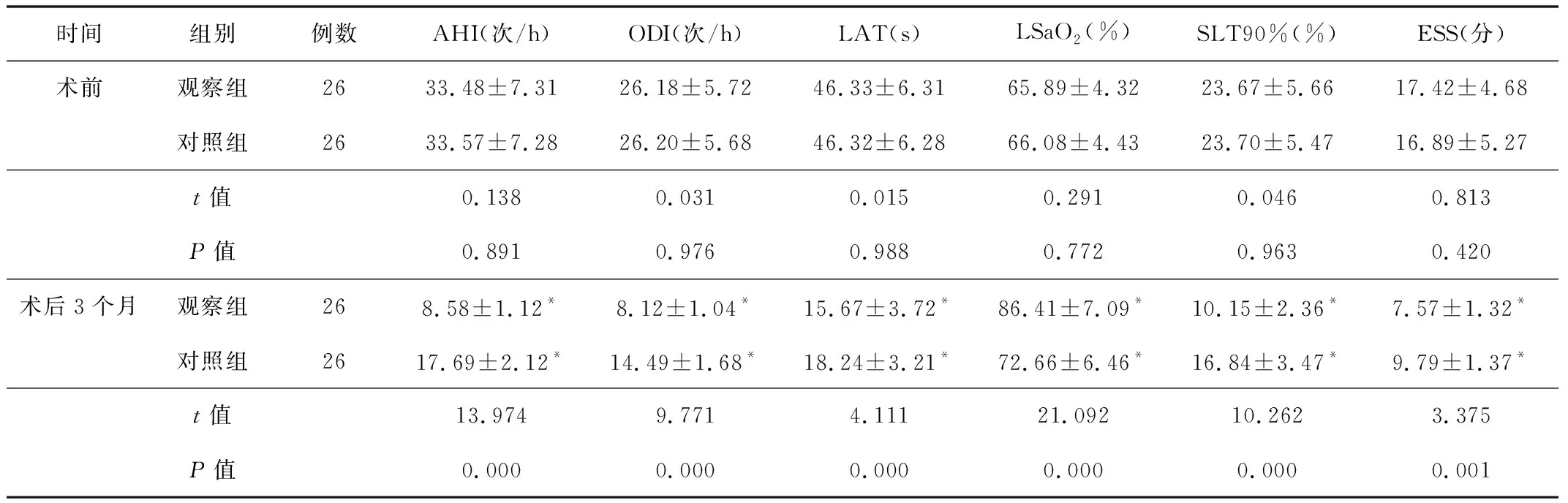
表3 2组患儿肺通气功能和睡眠质量比较
2.3应激反应指标术前2组患儿的应激反应指标差异无统计学意义(P>0.05)。术后3个月,2组患儿的应激反应指标均较术前改善,其中观察组患儿的改善效果优于对照组,差异均有统计学意义(P<0.05)。见表4。
表4 2组患儿的应激反应指标比较
3 讨论
由于肥大的扁桃体和腺样体堵塞上呼吸道而诱发肺通气功能障碍,故鼾症患儿在睡眠中常出现呼吸不畅、憋气,以及张口呼吸等症状,导致其睡眠质量得不到保证。若未给予干预,随着病情的进展,患儿可因高碳酸血症及氧饱和度持续处于低水平状态而严重影响神经、心血管,以及呼吸系统功能,甚至导致发育迟缓、颌面部畸形等不良后果,严重影响患儿及其家庭的学习、工作和日常生活[9]。因此,对上述症状逐渐加剧、非手术治疗无效的患儿,及时手术切除肥大的扁桃体和腺样体,恢复上呼吸道通畅,对患儿的健康成长至关重要。
针对小儿鼾症,临床主要采用扁桃体腺样体切除术治疗。与传统手术比较,虽然鼻内镜下手术具有术野清晰、便于精准施术、不易损伤周围正常组织等优势[10],但仍存在术中出血多、创伤较大等不足,不利于患儿术后恢复。低温等离子刀是利用等离子刀低温射频的能量,以较低的温度切除组织,降低了对周围组织的损伤,与鼻内镜术野清晰能使有限的术野变得更开阔等技术联合应用,为诸多耳鼻喉科疾病的手术治疗提供了更加有效、安全和符合微创外科理念的手段[11-13]。其中鼻内镜低温等离子刀扁桃体腺样体切除术目前已成为治疗小儿鼾症的首选术式。
本研究结果显示,观察组患儿的手术时间、术中出血量、术后疼痛强度和住院时间,以及术后3个月时的肺通气功能、睡眠质量均显著优于对照组,差异均有统计学意义。充分表明鼻内镜低温等离子刀扁桃体腺样体切除术可有效减少术中出血量、手术用时和住院时间,有利于改善重度鼾症患儿的呼吸功能和睡眠质量。
手术创伤和疾病本身引发的机体强烈应激反应可激活氧自由基而造成细胞和组织受损。GSH、SOD是机体内大量存在的氧自由基清除剂,可有效清除组织和细胞内过度产生的氧自由基,以免细胞和组织受损[7]。本研究中观察组患儿术后的GSH、SOD均低于对照组,提示经鼻内镜低温等离子扁桃体腺样体切除术可减轻机体的应激反应,故有利于患儿术后恢复[14]。

