某三乙综合医院临床输血不良反应回顾性分析
王德付,倪晓丹,孟小敏
(泰州市第二人民医院1.输血科2.护理部,江苏 泰州 225500)
输血已成为临床常用的一种不可替代的治疗措施,在抢救患者生命、治疗疾病过程中补充血容量、止血、纠正贫血和凝血功能发挥着重要作用。但是,血液成分复杂且呈多样化,加之现代医学技术的局限、人为因素及患者存在很大程度的个体差异,输血不良反应时有发生。输血不良反应是指输血过程中或输血结束后,受血者出现了不能用原发疾病解释的、新的症状或体征。调查某三级综合医院输血不良反应发生的概率、分布特征,分析可能的影响因素,进一步提高医护人员对输血不良反应的正确认识和处置能力,为相关部门纠正和预防措施提供参考依据。本文对该院2016-2019年期间6718例接受输血治疗的患者资料和输血不良反应情况进行收集并分析,报告如下。
1 资料与方法
1.1 一般资料 2016-2019年在本院接受输血治疗的患者共计6718例(男3602例,女3116例),年龄19 天~101 岁(63.89±16.49)岁。输注各种血液成分共28609 人次,输血不良反应发生总例数193例(男104例,女89例),年龄24 岁~90 岁(59.25±14.15)岁。
1.2 方法 依据《临床输血技术规范(2000)》、《医疗机构临床用血管理办法(2012)》和《输血反应分类(WS/T 624-2018)》、《血液安全监测指南(T/CSBT 001-2019)》等要求,通过调阅该院输血管理信息系统(BTMIS)并收集临床科室回报的输血不良反应的患者资料,进行回顾性梳理分析。
1.3 输血不良反应判断标准:综合参照相关标准和文献[1-3]
1.3.1 非溶血性发热反应在输血中或输血结束后4h 内,受血者基础体温升高1℃或伴有寒战,无原发病、过敏、溶血与细菌污染等所致发热证据。
1.3.2 过敏性输血反应在输血过程中或输血终止后4h 内,受血者出现面部潮红、瘙痒、荨麻疹、斑丘疹、结膜水肿,唇/舌/悬雍垂水肿、皮肤红斑与眶周水肿、局部血管神经性水肿、低血压、呼吸窘迫、支气管痉挛等症状或体征。
1.3.3 急性溶血性输血反应在输血过程中、输血后即刻、或输血后24h 内,受血者出现腰背痛、发冷/寒战、DIC、鼻衄、血尿、低血压、少尿/无尿、静脉穿刺部位疼痛和/或渗出、肾衰竭等症状或体征;出现纤维蛋白原(Fg)减少、结合珠蛋白减少、胆红素升高、乳酸脱氢酶升高、血红蛋白血症、血红蛋白尿、血浆变色(溶血)、球形红细胞、DAT 阳性、同种抗体放散试验阳性等实验室结果。
1.3.4 迟发性溶血性输血反应在输血结束后24h~28d,受血者体内产生针对红细胞血型抗原的意外抗体。
1.3.5 其他反应受血者出现与输血相关的其他反应,如输血相关呼吸困难、输血循环超负荷、输血相关急性肺损伤、枸橼酸盐中毒、输血相关性低血压、迟发性血清学反应等。
1.4 统计学分析
1.4.1 采用统计学软件SPSS19.0 进行数据处理。计量资料以()表示;计数资料以“n(%)”、“n(‰)”表示百分率、千分率,以χ2检验比较组间差异,以P<0.05 为差异有统计学意义。
1.4.2 输血不良反应发生率(‰)=(输血不良反应上报例数/输血人次)×1000‰[4]。1 袋血液从开始输注到本袋血液停止输注即为1 次输血人次,若不同血液成分连续输注,则分别计数。
2 结果
2.1 输血不良反应概况 该院4年来输血不良反应总发生率6.75‰,见表1,未有溶血性输血反应回报,其中过敏反应发生率4.51‰,非溶血性发热反应发生率1.50‰,其他反应发生率为0.73‰,其构成比 分别为66.84%(129/193)、22.28%(43/193)、10.88%(21/193)。
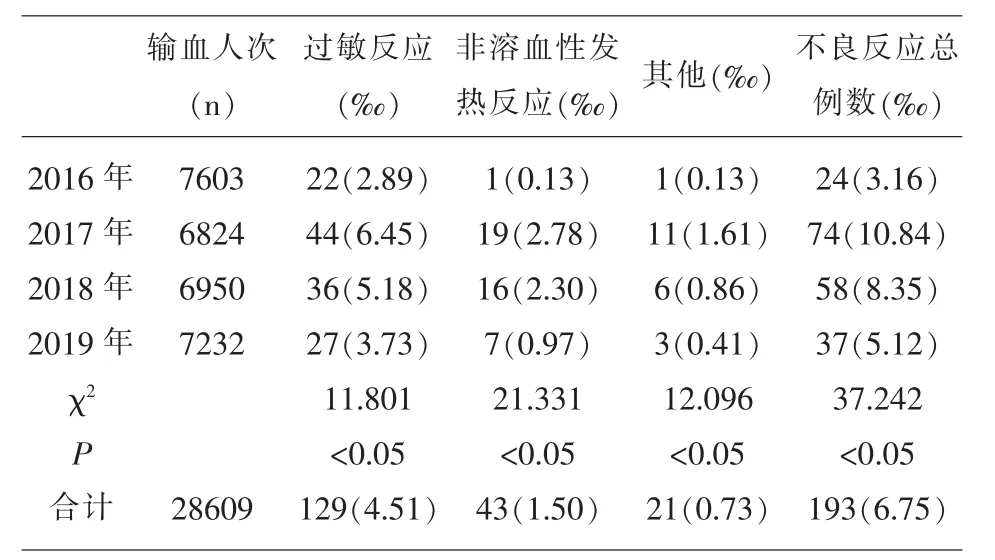
表1 2016-2019年输血不良反应情况
2.2 各血液成分输血不良反应情况 各血液成分的输血不良反应发生率,以单采血小板为最高,其次血浆和红细胞,以冷沉淀为最低,各血液成分与输血不良反应发生的关系有统计学意义(P<0.05)。见表2。血浆、单采血小板、冷沉淀不良反应类型以过敏反应为主,红细胞类则以非溶血性发热反应为主。

表2 各血液成分不良反应情况
2.3 用血科室分布情况 输血不良反应发生例数最多的科室为血液内科(92例)、消化内科(16例)、感染性疾病科(14例),分别占所有不良反应的47.67%、8.29%、7.25%;不良反应发生率较高的前三位科室为神经内科13.39‰、感染性疾病科12.58‰、血液内科11.22‰,见表3。易发生不良反应前三位病种为白血病(AML、ALL)46例(23.83%)、恶性肿瘤17例(8.81%)、消化道出血14例(7.25%)。在92例血液内科不良反应中,血小板占81.52%(75/92),而在血小板发生的总输血不良反应例数和过敏反应例数中,白血病患者分别占45.24%(38/84)、53.85%(35/65)。

表3 各科室间输血不良反应情况
3 讨论
本调查显示,4年来该院输血不良反应总发生率为6.75‰,低于文献[3,5]10~100‰的报道,略高于滕方的我国三甲医院总输血不良反应率5.80‰[6],但随着该院三乙医院的创建,医院输血管理委员会建立和完善输血不良反应的预警和上报制度,并强化输血知识培训,职能部门和用血科室加强输血过程督导和监测管理,并加以持续改进。2017-2019年在输血人次逐年递增的情况下,不良反应总例数、过敏反应、非溶血性发热反应、其他反应均呈逐年下降趋势,具有统计学意义(P<0.05)。因此,通过强化和规范培训及科学有效管理可降低输血不良反应。
该院的输血不良反应类型以过敏反应发生率最高4.51‰,其次为发热反应1.50‰、其他反应0.73‰,与文献[7,8]报道基本接近,与裴德翠等[9]报道的输血不良反应类型发热反应2.80‰高于过敏反应1.60‰不一致。可能与该院采取以下措施有关:⑴从2017年开始全部使用悬浮少白细胞红细胞,降低了因白细胞抗原引起发热反应的发生;⑵一旦审阅到标有既往有输血反应史的红细胞申请单,输血科会主动提供洗涤红细胞给予输注;⑶加强包括血液离库管理等输血全过程质量监管。调查发现该院各血液成分的输血不良反应总发生率和不良反应类型有统计学意义(P<0.05),以血小板的不良反应发生率为最高29.80‰,远低于蔡孺芹[10]87.00‰的报道,与赵小燕等[7]31.00‰的报道基本接近,主要发生在血液内科,血小板发生的总输血不良反应例数中,白血病患者占45.24%,也与王向明等[11]报道基本相似;其次为血浆7.89‰、红细胞3.33‰,以冷沉淀最低1.93‰。此外,该院的血小板、血浆、冷沉淀以过敏反应为主,红细胞则以发热反应为主。非溶血性发热反应发生机制与供血者白细胞抗原和受血者抗体相互作用以及血液在贮存过程中白细胞活化后释放的细胞因子有关。过敏性输血反应多见于过敏体质或因输血被动获得某种抗体以及IgA 缺乏者,也见于IgE、IgG、IgM抗体介导参与的反应。有研究者认为,虽中国人IgA 缺乏症患病率较低,但对IgA 缺乏者输血有潜在风险,应采取措施减少IgA 过敏反应[12]。此外,过敏反应的发生与血液制品中所含的亚甲蓝或血袋的塑料成分也存在一定关系,有文献报道,输注经亚甲蓝处理的血浆,其不良反应的发生率较未经处理的血浆低[13],而输注经亚甲蓝处理的血浆,严重不良反应发生率为0.5/10000U[14]。王翠民等[15]认为,血小板发生不良反应与血小板生理和血小板在加工及贮存过程中存在损伤有一定的关系。刘蕾等学者[16]建议:将采集后的血小板重新保存于PAS 液中可减少过敏反应,某些品牌的血小板单采机所采集的血小板可降低非溶血性发热反应。
不同病种因疾病和治疗的需要,对血液成分品种、剂量需求不同,也对该院输血不良反应总发生率和不良反应类型构成比有一定的影响。该院以血液内科发生不良反应例数最多,占医院总不良反应的47.67%,且多为血小板,其主要病种为白血病,需要反复输血,从另一方面也验证了输血史、输血次数和血液品种是不良反应的危险因素。其次是消化内科16例,其主要疾病为消化道出血。通过本次调查,我们还发现该院输血不良反应发生率最高的科室为神经内科13.39‰和感染性疾病科12.58‰,高于输血次数最多的血液内科11.22‰。主要是神经内科多为平时自身忽视监测INR 来调整华法林用药剂量的心房颤动的老年患者,感染性疾病科多为肝硬化、肝衰竭等肝病疾患的患者,这两个科室均需要反复输注血浆、冷沉淀以纠正凝血功能异常有关。
综上所述,引起输血不良反应的发生与输注的血液成分、输血次数、患者疾病等诸多因素有关。因此,作为医务工作人员要加强学习提高认识,严格输血指征,合理选择血液成分,对易发生输血不良反应的群体重点预防和监测;此外,作为临床相关用血科室和职能部门应切实履行输血过程监测管理和督导职责,可避免和降低输血不良反应。通过本次研究,我们还认为,医院应根据最新指南完善输血不良反应分级评估体系,有利于提高医护人员对不良反应的正确识别和处置能力,避免发生漏报、误报、延误患者治疗现象,这是我们下一步努力的方向。

