百色地区965例矮小儿童病因分析
陆金海,陈霞静,李强,李东秀,李东明
(右江民族医学院附属医院 儿内科二病区,广西 百色 533000)
0 引言
矮小症是指儿童身高较同一种族、相同年龄、相同性别、相同地区的正常健康儿童身高均值在相似环境下低于两个标准差(-2SD)以上,或者低于正常儿童生长曲线的第300分位(-1.88SD)。矮小症是一类引起身材矮小的疾病的总称,其病因很多。分析矮小症病因,及早做出正确的诊断并采取干预措施能提高矮小症患儿在成年时期的最终身高,提升其未来生活质量。本文分析2014年8月至2021年7月到我院儿科就诊的965例矮小症儿童病因,报道如下。
1 对象和方法
1.1 研究对象
2014年8月至2021年7月到我院儿科就诊的965例矮小症儿童,其中男544例,女421例,年龄3~15岁,入组儿童全部符合中华医学会儿童学分会内分泌遗传代谢学组《矮身材儿童诊治指南》[1]中所提诊断标准。
1.2 方法
1.2.1 病史采集
制作统一问卷调查:详细记录包括患儿孕期情况、孕周、出生史、体重、身长、喂养史、智力、运动发育史、睡眠、运动习惯、慢性疾病史及是否存在心理障碍和精神性疾病。检查体格:测量965例儿童体重、身长,观察儿童运动、语言发育情况,是否有特殊面容,进行体格及第二性征的检查;母亲孕期及分娩过程的身体状况;父母及其他家庭成员的青春期发育是否正常、父母身高及有无家族肿瘤病史。
1.2.2 相关检查项目
三大常规、肝肾功能、电解质9项、血脂、空腹血糖、甲状腺功能全套、生长激素激发试验、皮质醇、胰岛素样生长因子1、促肾上腺皮质激素、X线骨龄检测(GP图谱)、腹部彩超、垂体MRI检查。对于有特殊面容的儿童完善外周血染色体检查,必要时行全外显子基因检查;对于发育落后或第二性征不明显者,行性激素激发试验及子宫附件彩超或双侧睾丸彩超。
2 结果
2.1 总体病因分析
本研究965例儿童中,病因分析共17种:前三种为生长激素缺乏症296例(30.67%)、特发性矮小481例(49.84%)、性早熟95例(9.84%),见表1。
2.2 不同年龄段病因分析
965例矮小儿童年龄在3~15岁,不同年龄组引起儿童矮小病因存在差异。3~6岁(学龄前期)的儿童有330例(34.20%);6~12岁(学龄期)区间的儿童有532例(55.13%);12~15岁(青春期)区间的儿童有103例(10.67%)。其中以6~12岁(学龄期)组比例较高,详见表1。
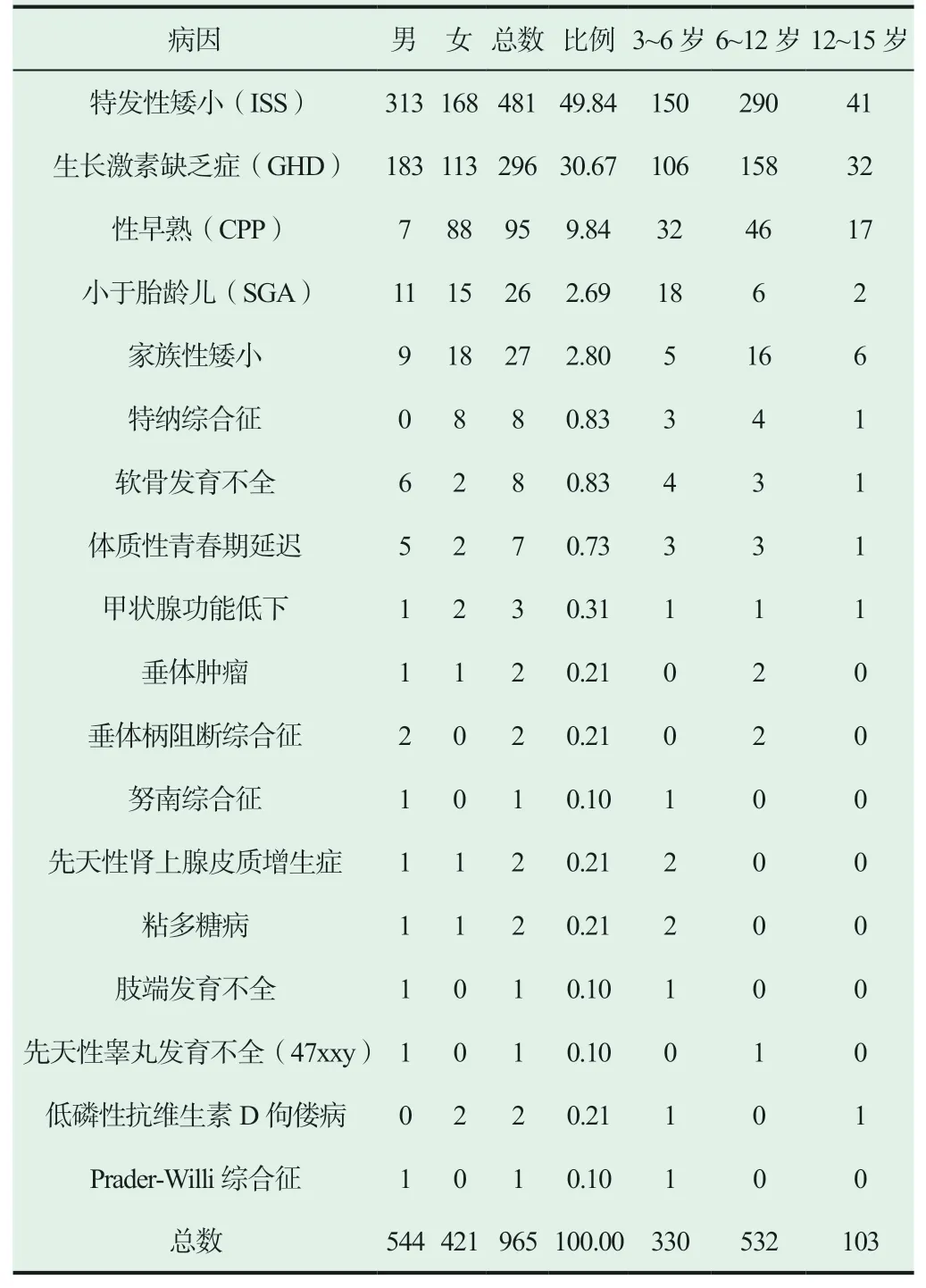
表1 百色地区963例矮小症儿童病因分析(n, %)
3 讨论
儿童矮小症是各种原因引起的,与日常生活环境、精神行为、营养膳食结构、运动习惯、社会环境以及胎儿孕期发育、代谢、内分泌障碍、出生后精神疾病或慢性疾病等各种因素有关。研究表明[2],矮小儿童较同龄儿易出现内向性格、自卑、抑郁等表现,早期发现身材矮小并进行干预,有利于儿童身高增长及性格成长。
综上所述,我院治疗的965例矮小症儿童进行病因分析中发现特发性矮小(ISS)481例(49.84%),是百色地区矮小症儿童病因首位。据文献报道[3],特发性矮小发病率为2.0%~3.0%,是矮小症儿童主要原因之一。特发性矮小实质上是一组目前发病机制未明确的引起身材矮小的疾病的总称,ISS包括家族性遗传性矮小和青春期发育延迟,但不包括骨骼发育异常、Turner综合征、小于胎龄儿(SGA)以及由于明确疾病导致的身材矮小,ISS的发病原因暂不明确。有研究证明,ISS可能存在基因缺陷或异常等。2003年6月起在美国率先推荐使用生长激素治疗特发性矮小,取得良好效果,目前各国均使用生长激素治疗特发性矮小。但生长激素治疗特发性矮小仍有失败病例,应进一步研究相关机制。
本文中生长激素缺乏症(GHD)296例(30.67%),占病因第二位;生长激素(GH)主要由人体脑垂体前叶分泌,它的生理作用促进全身骨骼生长及蛋白质合成,从而促进心、肾等发育。GHD原因为垂体前叶生长激素产生不足,除此外生长板靶细胞对GH无反应,暂时性GH分泌功能低下等有关。目前GHD的治疗方法为皮下注射生长激素,治疗周期宜长,可使用至骨骼闭合[4]。
性早熟(CPP)在本文中 有95例(9.84%),CPP主要由各种原因至下丘脑提前产生和释放促性腺激素释放激素(GnRH),导致垂体分泌促性腺激素使生殖腺发育并产生性腺激素,从而使内外生殖器发育和第二性征出现[5]。女童8岁前、男童9岁前出现第二性征、女童11岁前月经来潮为性早熟[6],目前治疗使用促性腺激素释放激素(GnRH)类似物抑制过早或过快的性发育,治疗疗程≥2年,期间每3个月复诊监测,如身高增长率≤4 cm/年,可联合生长激素治疗改善身高。
其他的原因引起的儿童身材矮小比较少见,发病率低,多为染色体异常、基因缺陷或异常等因素有关。部分疾病无明确治疗方案,故建议有条件者在孕期行产前诊断,提前做出相应的处理[7-8]。
总之,百色地区儿童身材矮小的病因多样,少见病例诊断困难,在我们问诊患儿时,除了完善病史及检查体格,应与父母进行沟通,做好知识普及,加强父母对矮小疾病的认识及重视,避免漏诊或误诊,做到早发现、早诊断、早治疗。

