抗菌药物不良反应160例分析及预防措施
陈明弟 成明建 辛海怡
广东省云浮市人民医院药学部,广东云浮 527300
随着医疗卫生事业的不断发展,抗菌药物的持续开发以及临床的广泛使用,使我们看到了抗菌药物对人类健康贡献的同时,其带来的不良反应也日益显现[1-2],主要表现为过敏反应、皮疹、荨麻疹、消化道感染、肝肾功能的损害等[3]。抗菌药物不良反应的发生可能会让患者对医疗技术缺乏信心[4],加重患者负担,导致医疗资源浪费[5-6],更是严重地影响患者的身体健康及生活质量,甚至直接危及生命[7]。2019年国家药品不良反应监测年度报告[8]反映抗感染药物不良反应报告数量仍然位居第一,这提示我们应高度重视抗菌药物导致的不良反应,并应制订相关预防及应对措施。本研究主要通过对上报的160例抗菌药物不良反应进行回顾性分析,探讨引起抗菌药物不良反应的主要相关因素,提出可行性预防措施以降低临床抗菌药物ADR发生率,为抗菌药物的合理使用提供参考。
1 资料与方法
1.1 一般资料
数据资料来源于云浮市人民医院2018年1月1日至2020年12月31日上报广东省药品不良反应管理平台的577份药物不良反应报告。本文根据《药品不良反应报告和监测管理办法》[9]从中筛选出160份(占27.73%)与抗菌药物使用相关的不良反应报告进行回顾性分析。纳入标准:不良反应报告均通过广东省药品不良反应监测中心评价。排除标准:未接受抗菌药物治疗的不良反应报告。
1.2 方法
查阅160份抗菌药物ADR报告内容并通过HIS系统收集每例患者的性别、年龄、基础疾病史、过敏史、临床诊断、抗菌药物种类、给药途径、临床症状、严重程度、转归、是否延长病情、是否为新的不良反应等数据,利用Excel 2003进行回顾性统计分析。
2 结果
2.1 抗菌药物ADR与患者性别、年龄相关性
160例患者中,男88例,女72例,男∶女为1∶0.82。年龄≥65岁共62例,表明老年人发生抗菌药物ADR的概率较其他年龄层次高,是使用抗菌药物重点监测的目标人群。见表1。

表1 抗菌药物ADR与患者性别、年龄分布情况
2.2 抗菌药物ADR与给药途径
统计发现,静脉注射给药发生抗菌药物ADR为142例(88.75%),口服给药发生抗菌药物ADR为18例(11.25%),比较差异有统计学意义(P<0.05)。
2.3 引起ADR的抗菌药物种类
收集的不良反应报告涉及抗菌药物一共11类,30个品种。不良反应发生率最高的前三种抗菌药物为头孢菌素类、氟喹诺酮类、青霉素类,其中排名前三的具体药物分别是左氧氟沙星注射液(20.63%)、注射用哌拉西林钠/舒巴坦(13.13%)、阿奇霉素注射液(8.75%)。见表2。

表2 引起ADR的抗菌药物品种分布情况
2.4 抗菌药物ADR累及器官(系统)及临床表现
抗菌药物所致的不良反应累及器官(系统)前三位是皮肤及附件损害、神经系统、消化系统。其中,能通过体表症状发现的占85.00%,需要检查检验结果判定的占15.00%。见表3。

表3 抗菌药物ADR涉及器官(系统)及临床体现
2.5 抗菌药物ADR出现时间
160例抗菌药物ADR出现的时间大部分为使用后立即出现或使用过程中出现,≤1 d出现的ADR共117例,占73.13%;小部分是经过长时间观察或检查发现,>1 d的迟发性抗菌药物ADR共43例,占26.87%。见表4。
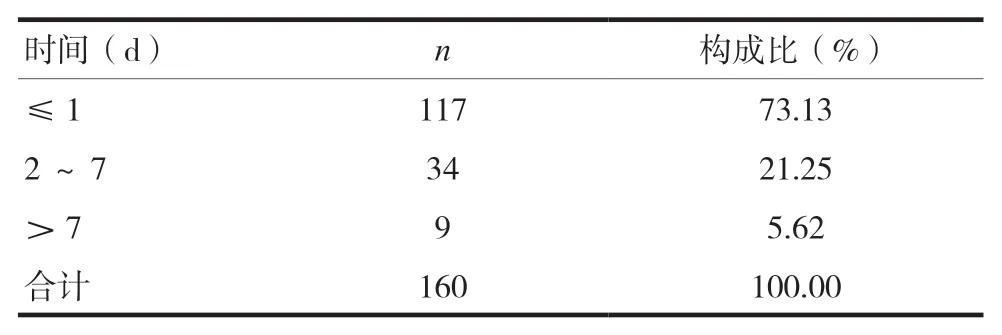
表4 抗菌药物ADR出现时间分布情况
2.6 抗菌药物ADR与合理应用
通过HIS系统查阅患者医嘱、病历、生命体征三测单、检验检查结果报告等,根据2015版《抗菌药物临床应用指导原则》《处方管理办法》及药品说明书,对160例患者抗菌药物使用进行合理性评价分析,其中,合理处方151例,占94.38%;不合理处方9例,占5.63%。不合理使用情况包括无指征使用抗菌药物2例;抗菌药物遴选不适宜3例;给药途径不适宜1例;用法用量不适宜1例;其他不适宜2例。
2.7 抗菌药物ADR的严重程度及转归
根据2011年《药品不良反应报告和检测管理办法》(卫生部令第81号)中《药品不良反应/事件报告表》里规定的报告类型进行统计,其中一般ADR 148例(含新的一般ADR 48例),占比92.50%;严 重ADR 12例(含 新 的 严 重ADR 8例),占 比7.50%。转归定义为好转的147例,占比91.88%;治愈8例,占比5.00%;未好转2例,占比1.25%;不详3例,占比1.87%。
3 讨论
3.1 重点监测老年人的用药
本调查结果显示,老年人发生抗菌药物ADR的概率稍高于其他年龄层次人群,这可能与老年人肝肾功能减退、免疫功能下降、联合用药多等因素相关[9]。老年人是抗菌药物使用监测的重点人群,应根据老年人肝肾功能合理选用抗菌药物,选择适宜的用药途径及个体化制定用药剂量疗程。临床上除准确采集过敏史外,还应进行具诊断性的皮肤试验检测[10]。使用过程中应要求有家属陪同,告知患者及家属可能发生的ADR,并叮嘱如发现任何异常应立即报告医生或护士进行判断处理;同时护士应加强交叉巡查力度,联合尽早发现ADR。
3.2 优化给药途径
本研究统计发现,88.75%的抗菌药物ADR是静脉给药途径发生的,且有12例与滴注速度相关。临床上应在患者病情稳定及条件允许的情况下,尽量做到“能口服不肌注,能肌注不静脉”,静脉注射时应注意根据个体情况适度调整滴速。其次可通过合理奖惩制度[11]及根据抗菌药物分级管理目录对医生处方权进行相应限制,逐步落实门诊患者停止静脉输注抗菌药物,降低总体抗菌药物静脉输液占比。
3.3 提高医护人员对不良反应的认知度
160例抗菌药物ADR在积极处理下基本能痊愈或好转,其中2例是不可逆的肝肾功能损害。大部分ADR是使用时通过皮肤表现和精神状态发现的,与说明书及文献报道相符,少部分是迟发性的并只能通过检验检测发现。因此,对于使用时间较长及联合用药品种多的患者,应每2~3天进行血液生化检测。医护人员除了认真阅读说明书,熟知药物已知不良反应外,还应定期收集国内外新发现的不良反应进行学习。同时,临床药师应深入临床科室,根据各科室特点,制订抗菌药物培训计划,定期到临床科室进行宣教,整体提高抗菌药物不良反应认知度。
3.4 规范抗菌药物的合理使用
不合理使用抗菌药物也是其ADR发生的其中一个重要因素,本次调查显示,我院抗菌药物使用基本合理,但仍存在需要改善的地方,包括遴选药品不适宜、无指征使用抗菌药物、用法用量不适宜等[12]。发生ADR的抗菌药物种类主要集中在第2~3代头孢菌素类、氟喹诺酮类及青霉素类。查阅本院近三年抗菌药物使用情况发现,该三类一直在抗菌药物使用榜单的前五位,使用强度高是ADR高发的主要因素。因此,在治疗前,除危重患者经验用药外,应先进行细菌培养,根据药敏试验选用合适的抗菌药物,获得目标治疗证据后使用抗菌药物,必要时,应请抗感染临床药师或感控人员进行会诊,指导用药。同时,应加强区域合作,共同监测抗菌药物使用及耐药情况,联合开展面对普罗大众的抗菌药物不良反应宣传,指导合理使用抗菌药物,降低其使用强度[13]。
3.5 多学科共同参与管理抗菌药物
借鉴国外抗菌药物ASP管理经验[14],结合医院实际情况,充分发挥感控人员、临床药师对抗菌药物了解的优势,形成临床医生、护士、临床药师、检验师、感控人员五位一体的抗菌药物管理体系,引入循证医学手段,建立相应的抗菌药物使用临床路径。有条件下,可实行多途径的现代化、信息化软件管理系统开展质控监督[15]。
本研究从分析使用抗菌药物带来的不良反应角度出发,找出引起抗菌药物ADR的主要因素,提出了可行的预防措施,对减少抗菌药物ADR、促进抗菌药物的合理使用及延缓其耐药性具重要意义。

